Hội chứng thiểu sản tim trái (Hypoplastic Left Heart Syndrome – HLHS) là một trong những dị tật tim bẩm sinh nguy hiểm nhất ở trẻ sơ sinh. Tình trạng này ảnh hưởng nghiêm trọng đến khả năng bơm máu của tim, đe dọa đến tính mạng nếu không được phát hiện và can thiệp kịp thời. Trong bài viết này, chúng tôi sẽ cung cấp một cái nhìn toàn diện từ nguyên nhân, triệu chứng đến phương pháp điều trị và chăm sóc dài hạn, dựa trên kiến thức y khoa cập nhật và kinh nghiệm lâm sàng thực tế.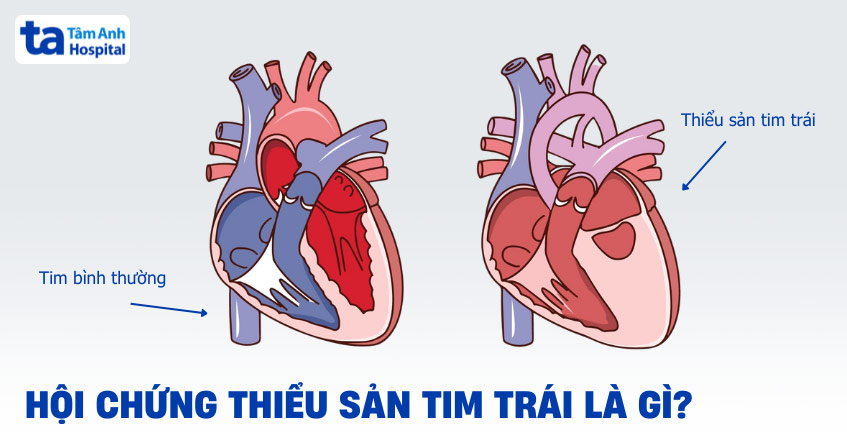
1. Hội chứng thiểu sản tim trái là gì?
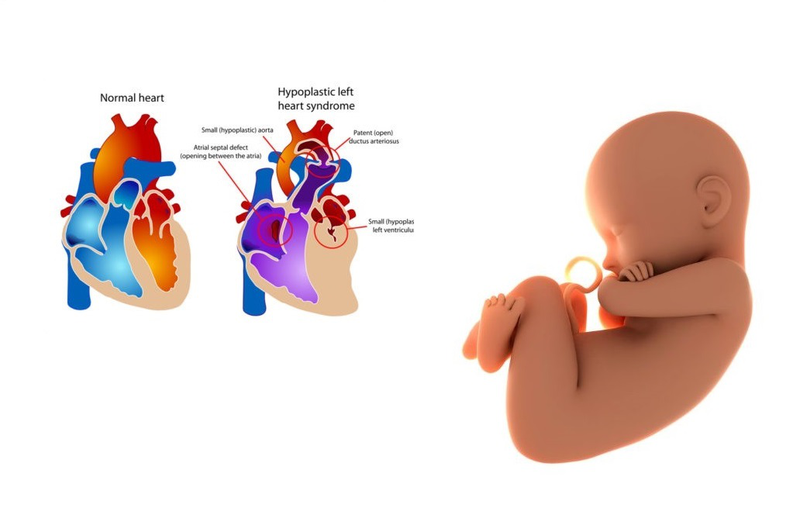
Hội chứng thiểu sản tim trái (HLHS) là tình trạng tim bẩm sinh hiếm gặp, trong đó phần bên trái của tim — bao gồm tâm thất trái, van hai lá, van động mạch chủ và quai động mạch chủ — phát triển không đầy đủ hoặc rất nhỏ, không đảm bảo chức năng bơm máu đi nuôi cơ thể.
1.1 Tên gọi và mã ICD-10
- Tên tiếng Anh: Hypoplastic Left Heart Syndrome
- Mã ICD-10: Q23.4
1.2 Tỉ lệ mắc và tầm quan trọng lâm sàng
HLHS chiếm khoảng 2-3% các dị tật tim bẩm sinh, với tỷ lệ khoảng 1 trong 4.300 ca sinh sống. Nếu không được phẫu thuật, hầu hết trẻ mắc HLHS sẽ tử vong trong vài ngày đầu sau sinh.
2. Nguyên nhân và yếu tố nguy cơ
Cho đến nay, nguyên nhân chính xác gây ra HLHS vẫn chưa được xác định rõ, tuy nhiên, các nghiên cứu đã chỉ ra một số yếu tố có liên quan đến sự hình thành dị tật này trong thai kỳ.
2.1 Bất thường về gen và di truyền
- Đột biến gen trong quá trình phát triển phôi thai.
- Tiền sử gia đình có người mắc bệnh tim bẩm sinh.
2.2 Yếu tố môi trường và sức khỏe mẹ
- Mẹ mắc bệnh tiểu đường thai kỳ không kiểm soát tốt.
- Phơi nhiễm với các chất độc hại, rượu bia, thuốc lá trong thai kỳ.
- Nhiễm virus rubella, cytomegalovirus (CMV) trong 3 tháng đầu thai kỳ.
3. Triệu chứng nhận biết HLHS
Các triệu chứng thường xuất hiện ngay sau sinh, khi ống động mạch (ductus arteriosus) bắt đầu đóng lại – làm gián đoạn lưu thông máu đến cơ thể.
3.1 Các dấu hiệu điển hình ở trẻ sơ sinh
- Da tím tái, đặc biệt là môi và đầu ngón tay
- Khó thở, thở nhanh hoặc thở nông
- Bú kém, dễ mệt
- Ngủ nhiều bất thường, phản ứng chậm
- Hạ thân nhiệt hoặc lạnh tay chân
3.2 Khi nào cần đưa trẻ đi cấp cứu?
Ngay khi phát hiện trẻ có các dấu hiệu trên, đặc biệt là tím tái và thở nhanh, phụ huynh cần lập tức đưa bé đến cơ sở y tế có chuyên khoa tim mạch nhi để được cấp cứu và điều trị kịp thời.
4. Chẩn đoán hội chứng thiểu sản tim trái
Việc chẩn đoán sớm đóng vai trò sống còn trong điều trị HLHS. Hiện nay, y học đã phát triển các phương pháp giúp phát hiện HLHS ngay từ trong thai kỳ.
4.1 Chẩn đoán tiền sản
- Siêu âm tim thai từ tuần 18–22 có thể phát hiện bất thường cấu trúc tim.
- Siêu âm Doppler giúp đánh giá lưu lượng máu trong tim và các mạch máu.
4.2 Chẩn đoán sau sinh
- Khám lâm sàng: da tím tái, thở bất thường.
- Siêu âm tim: đánh giá cấu trúc và chức năng của tim.
- Đo oxy máu: chỉ số SpO2 thường
- Xét nghiệm bổ sung: MRI tim, chụp X-quang phổi.
5. Phác đồ điều trị hiện nay
HLHS không thể chữa khỏi hoàn toàn, nhưng nhờ các tiến bộ trong phẫu thuật và chăm sóc tích cực, trẻ mắc HLHS có thể sống và phát triển tốt. Điều trị HLHS bao gồm ba chiến lược chính:
5.1 Phẫu thuật ba giai đoạn
- Giai đoạn 1 – Phẫu thuật Norwood: Thực hiện trong tuần đầu sau sinh, giúp tái tạo lại cấu trúc tim để duy trì lưu lượng máu đến cơ thể.
- Giai đoạn 2 – Phẫu thuật Glenn: Khoảng 4–6 tháng tuổi, kết nối tĩnh mạch chủ trên với động mạch phổi, giảm gánh nặng cho tim phải.
- Giai đoạn 3 – Phẫu thuật Fontan: Thực hiện từ 2–4 tuổi, giúp đưa máu tĩnh mạch về phổi mà không qua tim.
5.2 Điều trị nội khoa
Sử dụng thuốc hỗ trợ tim mạch, kiểm soát nhịp tim, duy trì mở ống động mạch (bằng Prostaglandin E1), hỗ trợ hô hấp và dinh dưỡng.
5.3 Ghép tim
Là lựa chọn khi phẫu thuật thất bại hoặc không khả thi. Tuy nhiên, việc chờ tim phù hợp có thể kéo dài và cần chăm sóc hậu ghép nghiêm ngặt.
6. Tiên lượng và biến chứng có thể gặp
Tiên lượng cho trẻ mắc hội chứng thiểu sản tim trái phụ thuộc vào nhiều yếu tố: tuổi phát hiện, khả năng đáp ứng phẫu thuật, tình trạng sức khỏe tổng thể và chất lượng chăm sóc hậu phẫu.
6.1 Tỷ lệ sống sót
Nhờ sự tiến bộ của y học hiện đại, tỷ lệ sống sót sau phẫu thuật HLHS hiện nay có thể đạt từ 60–75% trong 5 năm đầu đời nếu được điều trị đúng phác đồ. Tuy nhiên, đây vẫn là một dị tật có tỷ lệ tử vong cao nếu không được can thiệp kịp thời.
6.2 Biến chứng thường gặp
- Rối loạn nhịp tim
- Suy tim sung huyết
- Tắc mạch phổi
- Chậm phát triển thể chất và tinh thần
- Phải tái phẫu thuật do hẹp mạch hoặc van nhân tạo bị suy
7. Câu chuyện thật: Cuộc chiến sống còn của bé Minh Khôi
“Từ lúc chào đời, con đã phải nằm lồng kính. Chỉ mới 3 ngày tuổi, Minh Khôi đã trải qua ca mổ tim đầu tiên để giành lại sự sống.” — Mẹ bé Minh Khôi chia sẻ trên ThuVienBenh.com.
Bé Minh Khôi, sinh ra tại Hà Nội, được chẩn đoán mắc hội chứng thiểu sản tim trái ngay sau sinh. Với sự phối hợp giữa Bệnh viện Nhi Trung ương và các chuyên gia từ Bệnh viện Tim Tâm Anh, Minh Khôi đã trải qua 3 lần phẫu thuật lớn trong vòng 4 năm đầu đời. Dù hành trình điều trị đầy gian nan, đến nay bé đã có thể đi học mẫu giáo và sinh hoạt gần như bình thường. Câu chuyện của Minh Khôi là minh chứng sống cho sức mạnh của y học hiện đại và nghị lực của một đứa trẻ bé nhỏ.
8. Chăm sóc trẻ mắc HLHS: Vai trò của gia đình
Cha mẹ và người chăm sóc đóng vai trò quan trọng trong việc duy trì sức khỏe lâu dài cho trẻ mắc HLHS.
8.1 Chế độ dinh dưỡng
- Trẻ cần được bổ sung năng lượng cao do tiêu hao nhiều khi tim làm việc nặng.
- Ưu tiên sữa mẹ, tăng cường vitamin và khoáng chất.
- Thăm khám dinh dưỡng định kỳ để theo dõi tình trạng tăng trưởng.
8.2 Theo dõi và tái khám
- Khám tim định kỳ: mỗi 1–3 tháng đầu đời, sau đó là 6 tháng/lần.
- Siêu âm tim, điện tâm đồ, xét nghiệm chức năng tim.
- Ghi nhật ký theo dõi: nhịp tim, màu da, tình trạng ăn ngủ.
8.3 Hỗ trợ tâm lý và giáo dục sớm
Trẻ có thể chậm phát triển tâm lý – vận động do ảnh hưởng bệnh lý. Do đó, cần có chương trình can thiệp sớm, hỗ trợ tâm lý và giáo dục phù hợp từ các chuyên gia tâm lý nhi khoa.
9. Hội chứng thiểu sản tim trái có phòng ngừa được không?
Dù HLHS là dị tật bẩm sinh không thể phòng ngừa hoàn toàn, nhưng một số biện pháp dưới đây có thể giúp giảm nguy cơ:
- Khám thai đầy đủ và siêu âm tim thai đúng lịch.
- Kiểm soát tốt các bệnh mãn tính như tiểu đường, lupus ở mẹ.
- Tránh phơi nhiễm virus (đặc biệt là rubella) trong thai kỳ.
- Bổ sung axit folic trước và trong khi mang thai.
10. Tổng kết: Hy vọng cho trẻ mắc HLHS
Hội chứng thiểu sản tim trái từng được xem là “án tử” với trẻ sơ sinh, nhưng hiện nay, với phác đồ điều trị hiện đại và chăm sóc toàn diện, nhiều trẻ mắc HLHS đã có thể sống, học tập và hòa nhập cộng đồng. Điều quan trọng nhất là phát hiện sớm, điều trị đúng và sự đồng hành bền bỉ của gia đình.
FAQ – Những câu hỏi thường gặp
HLHS có chữa khỏi được không?
HLHS không thể chữa khỏi hoàn toàn bằng thuốc hay một ca phẫu thuật duy nhất. Tuy nhiên, với phẫu thuật 3 giai đoạn và/hoặc ghép tim, trẻ có thể sống và phát triển ổn định.
Trẻ mắc HLHS có đi học và sinh hoạt bình thường không?
Nhiều trẻ sau phẫu thuật HLHS vẫn có thể đi học và sinh hoạt bình thường, tuy nhiên cần được theo dõi y tế định kỳ và có chế độ vận động phù hợp.
Chi phí điều trị HLHS có cao không?
Chi phí điều trị HLHS khá cao do yêu cầu phẫu thuật nhiều lần, chăm sóc hậu phẫu, dùng thuốc lâu dài. Tuy nhiên, hiện nay đã có bảo hiểm y tế và các chương trình hỗ trợ từ quỹ tim mạch giúp giảm gánh nặng tài chính cho gia đình.
Phát hiện HLHS khi thai nhi còn trong bụng có nên đình chỉ thai không?
Quyết định này cần được cân nhắc kỹ lưỡng cùng với đội ngũ bác sĩ sản khoa và tim mạch nhi. Hiện nay, nếu phát hiện sớm và lên kế hoạch điều trị kịp thời sau sinh, tiên lượng có thể khả quan.
Trẻ cần tái phẫu thuật bao lâu một lần?
Thông thường phẫu thuật được chia theo giai đoạn từ sơ sinh đến 4 tuổi. Tuy nhiên, sau đó vẫn có thể cần can thiệp nếu có biến chứng hoặc tắc hẹp mạch máu nhân tạo.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.

