U trung biểu mô màng phổi ác tính (Malignant Pleural Mesothelioma – MPM) là một căn bệnh hiếm gặp nhưng vô cùng nguy hiểm, thường liên quan đến việc phơi nhiễm amiăng (asbestos). Với tiến triển âm thầm, triệu chứng không điển hình và tiên lượng kém, bệnh thường được phát hiện khi đã ở giai đoạn muộn, gây khó khăn trong điều trị và làm giảm đáng kể chất lượng cuộc sống của người bệnh.
Bài viết dưới đây sẽ cung cấp cho bạn cái nhìn toàn diện và chuyên sâu về căn bệnh nguy hiểm này, từ nguyên nhân, triệu chứng, cách chẩn đoán cho đến các phương pháp điều trị hiệu quả hiện nay.
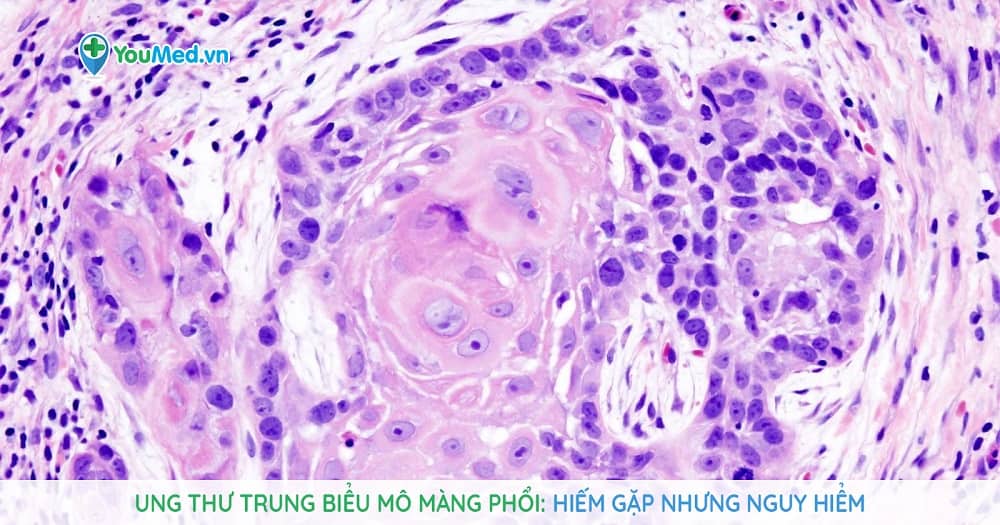
1. Tổng quan về u trung biểu mô màng phổi
1.1 Định nghĩa
U trung biểu mô màng phổi ác tính là một dạng ung thư phát triển từ các tế bào trung biểu mô – lớp tế bào mỏng bao phủ mặt trong của màng phổi. Đây là dạng phổ biến nhất của các loại u trung biểu mô, chiếm khoảng 75% tổng số ca bệnh.
1.2 Tỷ lệ mắc và đặc điểm dịch tễ
- Tỷ lệ mắc bệnh dao động từ 1–2 ca/100.000 người/năm, chủ yếu ở các nước công nghiệp phát triển.
- Bệnh phổ biến ở nam giới trên 60 tuổi, đặc biệt là những người từng làm việc trong môi trường có tiếp xúc amiăng.
- Thời gian tiềm ẩn (latent period) kéo dài, trung bình từ 20–50 năm sau khi phơi nhiễm.
2. Nguyên nhân gây bệnh
2.1 Phơi nhiễm amiăng (asbestos)
Amiăng là nguyên nhân chính gây ra u trung biểu mô màng phổi. Khi hít phải các sợi amiăng siêu nhỏ, chúng sẽ đi vào phổi và tích tụ tại màng phổi, gây viêm mạn tính, tổn thương tế bào, từ đó dẫn đến ung thư.
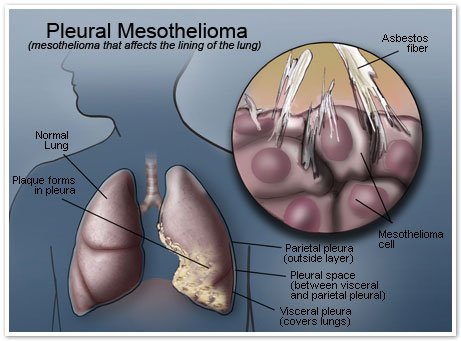
Tổ chức Y tế Thế giới (WHO) đã xác định amiăng là chất gây ung thư nhóm 1 và khuyến cáo loại bỏ hoàn toàn việc sử dụng loại vật liệu này.
2.2 Yếu tố nghề nghiệp và môi trường
Nghề nghiệp tiếp xúc trực tiếp với amiăng là yếu tố nguy cơ chính. Bao gồm:
- Công nhân ngành xây dựng, đóng tàu, sửa chữa xe hơi (phanh có amiăng).
- Lính cứu hỏa, thợ điện, thợ cách nhiệt.
- Người sống gần các mỏ amiăng hoặc khu công nghiệp có sử dụng loại vật liệu này.
2.3 Di truyền và các yếu tố nguy cơ khác
Mặc dù hiếm gặp, một số trường hợp u trung biểu mô có liên quan đến yếu tố di truyền, đặc biệt là những người mang đột biến gene BAP1.
Các yếu tố khác bao gồm:
- Nhiễm virus SV40 (Simian Virus 40) – một giả thuyết vẫn đang được nghiên cứu.
- Hút thuốc lá (tuy không gây trực tiếp nhưng làm tăng nguy cơ nếu kết hợp với phơi nhiễm amiăng).
3. Triệu chứng thường gặp
3.1 Đau ngực
Đây là triệu chứng phổ biến nhất, thường bắt đầu mơ hồ rồi tiến triển thành đau dai dẳng, âm ỉ hoặc đau nhói khi hít sâu, ho hoặc vận động.
3.2 Khó thở
Thường do tràn dịch màng phổi hoặc khối u chèn ép phổi, khí quản. Bệnh nhân cảm thấy hụt hơi khi leo cầu thang hoặc vận động nhẹ.
3.3 Sút cân, mệt mỏi không rõ nguyên nhân
U trung biểu mô có thể làm rối loạn chuyển hóa cơ thể, khiến người bệnh sụt cân nhanh chóng, ăn uống kém và suy nhược toàn thân.
3.4 Triệu chứng toàn thân khác
- Ho dai dẳng không rõ nguyên nhân.
- Tràn dịch màng phổi tái phát.
- Sốt nhẹ, vã mồ hôi đêm.
- Hạch to ở cổ hoặc nách.
4. Phân loại u trung biểu mô màng phổi
4.1 Thể biểu mô (Epithelioid type)
Chiếm khoảng 50–70% các trường hợp, là thể có tiên lượng tốt nhất. Các tế bào u xếp thành khối hoặc dạng tuyến, dễ phân biệt với mô lành.
4.2 Thể sarcomatoid (Sarcomatoid type)
Chiếm 10–20% ca bệnh, có tính chất xâm lấn cao, tế bào dạng thoi, khó điều trị hơn và đáp ứng kém với hóa – xạ trị.
4.3 Thể hỗn hợp (Biphasic type)
Kết hợp cả hai thể trên, chiếm khoảng 20–30%, tiên lượng trung bình tùy thuộc tỷ lệ thành phần biểu mô.
| Loại u | Tỷ lệ mắc | Đặc điểm | Tiên lượng |
|---|---|---|---|
| Biểu mô | 50–70% | Dễ chẩn đoán, ít xâm lấn | Tốt nhất |
| Sarcomatoid | 10–20% | Xâm lấn mạnh, khó điều trị | Xấu |
| Hỗn hợp | 20–30% | Biến thiên giữa hai loại | Trung bình |
5. Chẩn đoán U trung biểu mô màng phổi
Việc chẩn đoán chính xác u trung biểu mô màng phổi đòi hỏi một quy trình kết hợp nhiều phương pháp, từ khai thác bệnh sử đến các kỹ thuật chẩn đoán hình ảnh và xét nghiệm mô bệnh học chuyên sâu. Đây là bước then chốt để xác định giai đoạn bệnh và xây dựng phác đồ điều trị phù hợp.
5.1 Khám lâm sàng và khai thác tiền sử
Đây là bước đầu tiên nhưng vô cùng quan trọng. Bác sĩ sẽ:
- Khai thác kỹ lưỡng tiền sử phơi nhiễm: Câu hỏi cốt lõi là: “Bạn đã bao giờ làm việc hoặc sống ở môi trường có amiăng (asbestos) chưa?”. Bác sĩ sẽ hỏi chi tiết về nghề nghiệp, thời gian và mức độ tiếp xúc.
- Đánh giá các triệu chứng: Lắng nghe và phân tích các triệu chứng bệnh nhân gặp phải như đau ngực, khó thở, ho, sút cân.
- Khám thực thể: Nghe phổi để phát hiện các dấu hiệu của tràn dịch màng phổi, kiểm tra các hạch bạch huyết và các dấu hiệu toàn thân khác.
5.2 Chẩn đoán hình ảnh
Các kỹ thuật hình ảnh học giúp bác sĩ xác định vị trí, kích thước khối u và mức độ lan rộng của bệnh.
- X-quang ngực: Thường là chỉ định đầu tiên, có thể cho thấy các dấu hiệu gợi ý như dày màng phổi, tràn dịch màng phổi hoặc khối u ở màng phổi.
- Chụp cắt lớp vi tính (CT Scan): Đây là công cụ hình ảnh quan trọng nhất. CT scan lồng ngực với thuốc cản quang cung cấp hình ảnh chi tiết về khối u, mức độ xâm lấn vào thành ngực, cơ hoành, trung thất và tình trạng các hạch bạch huyết.
- PET/CT (Positron Emission Tomography/Computed Tomography): Kỹ thuật này giúp phát hiện các tế bào ung thư hoạt động mạnh trong cơ thể, rất hữu ích trong việc phân giai đoạn bệnh, xác định di căn xa và đánh giá đáp ứng điều trị.
5.3 Các xét nghiệm xâm lấn và sinh thiết
Tiêu chuẩn vàng để chẩn đoán xác định u trung biểu mô màng phổi là sinh thiết, tức là lấy một mẫu mô từ khối u để xét nghiệm dưới kính hiển vi.
- Chọc hút dịch màng phổi (Thoracentesis): Bác sĩ sẽ dùng một cây kim nhỏ để hút dịch trong khoang màng phổi. Xét nghiệm tế bào học dịch màng phổi có thể gợi ý ung thư nhưng độ nhạy không cao, thường không đủ để khẳng định chẩn đoán.
- Sinh thiết màng phổi: Đây là thủ thuật bắt buộc.
- Sinh thiết kim (Needle Biopsy): Thực hiện dưới hướng dẫn của CT hoặc siêu âm, giúp lấy một mẫu mô nhỏ.
- Nội soi lồng ngực (Thoracoscopy hay VATS): Đây được xem là phương pháp sinh thiết tốt nhất. Bác sĩ đưa một ống soi có gắn camera vào khoang màng phổi để quan sát trực tiếp khối u và lấy mẫu mô lớn hơn, giúp chẩn đoán chính xác loại mô bệnh học.
5.4 Hóa mô miễn dịch (Immunohistochemistry – IHC)
Mẫu mô sinh thiết sẽ được nhuộm bằng các kháng thể đặc hiệu trong phòng thí nghiệm. Kỹ thuật này giúp phân biệt chắc chắn u trung biểu mô màng phổi với các loại ung thư khác có thể di căn đến màng phổi, đặc biệt là ung thư biểu mô tuyến của phổi (lung adenocarcinoma). Đây là bước khẳng định cuối cùng và không thể thiếu trong chẩn đoán.
6. Phân giai đoạn bệnh
Sau khi có chẩn đoán xác định, việc phân giai đoạn là cần thiết để đánh giá mức độ lan rộng của bệnh và quyết định chiến lược điều trị. Hệ thống phân loại TNM (Tumor – Khối u, Node – Hạch, Metastasis – Di căn) được sử dụng phổ biến nhất.
- Giai đoạn I: Khối u còn khu trú ở một bên màng phổi, chưa lan đến hạch bạch huyết hay các cơ quan xa. Đây là giai đoạn sớm nhất.
- Giai đoạn II: Khối u đã bắt đầu xâm lấn vào cơ hoành hoặc mô phổi lân cận. Có thể đã di căn hạch bạch huyết cùng bên.
- Giai đoạn III: Khối u đã lan rộng hơn trong thành ngực, có thể xâm lấn sâu hơn hoặc di căn đến các hạch bạch huyết ở xa hơn trong lồng ngực.
- Giai đoạn IV: Bệnh đã di căn xa đến các cơ quan khác như gan, xương, não hoặc màng phổi đối bên.
7. Các phương pháp điều trị U trung biểu mô màng phổi hiện nay
Việc điều trị u trung biểu mô mang tính thách thức cao và thường đòi hỏi phương pháp tiếp cận “đa mô thức”, tức là kết hợp nhiều liệu pháp với nhau. Lựa chọn điều trị phụ thuộc vào giai đoạn bệnh, loại mô bệnh học, tuổi tác và thể trạng chung của bệnh nhân.
7.1 Liệu pháp miễn dịch (Immunotherapy)
Đây là một cuộc cách mạng và hiện là lựa chọn điều trị hàng đầu cho các trường hợp u trung biểu mô không thể phẫu thuật. Liệu pháp này giúp hệ miễn dịch của chính cơ thể nhận diện và tiêu diệt tế bào ung thư.
- Phác đồ chuẩn: Kết hợp hai loại thuốc miễn dịch Nivolumab và Ipilimumab đã được chứng minh là cải thiện thời gian sống còn vượt trội so với hóa trị truyền thống.
7.2 Hóa trị (Chemotherapy)
Hóa trị vẫn đóng vai trò quan trọng trong điều trị MPM.
- Phác đồ kinh điển: Kết hợp Pemetrexed và Cisplatin (hoặc Carboplatin).
- Vai trò: Được sử dụng khi bệnh nhân không phù hợp với liệu pháp miễn dịch, hoặc là lựa chọn điều trị bước hai sau khi các liệu pháp khác thất bại.
7.3 Phẫu thuật (Surgery)
Phẫu thuật chỉ dành cho một nhóm nhỏ bệnh nhân ở giai đoạn sớm, có thể trạng tốt. Mục tiêu là loại bỏ tối đa khối u nhìn thấy được.
- Cắt màng phổi và bóc vỏ phổi (P/D): Phẫu thuật viên sẽ loại bỏ lá thành và lá tạng của màng phổi, nhưng giữ lại phổi.
- Cắt toàn bộ phổi và màng phổi (EPP): Một phẫu thuật triệt căn hơn, loại bỏ cả phổi, màng phổi, cơ hoành và màng tim cùng bên. Hiện nay ít được thực hiện hơn do tính phức tạp và biến chứng cao.
7.4 Xạ trị (Radiation Therapy)
Xạ trị trong MPM có vai trò hạn chế hơn so với các loại ung thư khác.
- Mục đích: Chủ yếu dùng để giảm nhẹ triệu chứng (đau ngực, khó thở) do khối u chèn ép. Đôi khi được dùng sau phẫu thuật để giảm nguy cơ tái phát tại chỗ.
7.5 Các liệu pháp mới và thử nghiệm lâm sàng
Nghiên cứu về MPM vẫn đang tiếp diễn với nhiều hứa hẹn:
- Liệu pháp nhắm trúng đích: Nghiên cứu các thuốc nhắm vào các đột biến gene cụ thể như BAP1.
- Tumor Treating Fields (TTFields): Một thiết bị tạo ra điện trường để làm gián đoạn quá trình phân chia của tế bào ung thư, đã được phê duyệt ở một số quốc gia khi kết hợp với hóa trị.
Lời khuyên từ chuyên gia Ung bướu
U trung biểu mô màng phổi là một bệnh phức tạp, đòi hỏi sự phối hợp của một đội ngũ y tế đa chuyên khoa (ung bướu, phẫu thuật lồng ngực, chẩn đoán hình ảnh, giải phẫu bệnh).
- Tìm đến các trung tâm chuyên sâu: Nếu có thể, hãy tìm kiếm sự chăm sóc tại các bệnh viện lớn, nơi có kinh nghiệm điều trị căn bệnh hiếm gặp này.
- Đừng ngần ngại hỏi về thử nghiệm lâm sàng: Đây có thể là cơ hội để bạn tiếp cận với những phương pháp điều trị tiên tiến nhất.
- Chăm sóc giảm nhẹ là một phần của điều trị: Chăm sóc giảm nhẹ không có nghĩa là “hết cách chữa”. Nó bao gồm việc kiểm soát triệu chứng (đau, khó thở), hỗ trợ dinh dưỡng và tâm lý ngay từ khi chẩn đoán, giúp bạn duy trì chất lượng cuộc sống tốt nhất có thể.
- Tâm lý vững vàng: Đối mặt với một chẩn đoán nghiêm trọng là điều vô cùng khó khăn. Hãy chia sẻ với gia đình, bạn bè và tìm kiếm sự hỗ trợ từ các chuyên gia tâm lý hoặc các nhóm hỗ trợ bệnh nhân.
8. Câu hỏi thường gặp (FAQs)
1. Bệnh u trung biểu mô màng phổi có di truyền không? Phần lớn các trường hợp là do phơi nhiễm amiăng. Tuy nhiên, một tỷ lệ rất nhỏ có liên quan đến yếu tố di truyền, đặc biệt là đột biến gene BAP1. Nếu gia đình có nhiều người mắc bệnh này hoặc các loại ung thư khác, bạn nên trao đổi với bác sĩ.
2. Bỏ hút thuốc lá ở thời điểm này có giúp ích gì không? Có. Mặc dù hút thuốc không phải nguyên nhân trực tiếp, nó làm suy yếu chức năng phổi và sức khỏe tổng thể. Bỏ thuốc sẽ giúp cơ thể bạn chịu đựng các phương pháp điều trị tốt hơn và giảm nguy cơ biến chứng hô hấp.
3. Có thể tầm soát sớm u trung biểu mô màng phổi không? Hiện tại, không có chương trình tầm soát định kỳ nào được khuyến nghị cho cộng đồng nói chung. Tuy nhiên, những người có tiền sử phơi nhiễm amiăng ở mức độ cao nên được theo dõi sức khỏe định kỳ và thông báo cho bác sĩ về lịch sử của mình để được kiểm tra kỹ lưỡng hơn khi có triệu chứng.
4. Tiên lượng sống của bệnh này như thế nào? Tiên lượng phụ thuộc rất nhiều vào giai đoạn phát hiện, loại mô bệnh học và phương pháp điều trị. Với sự ra đời của liệu pháp miễn dịch, tiên lượng đã được cải thiện đáng kể so với trước đây. Điều quan trọng là thảo luận thẳng thắn với bác sĩ về trường hợp cụ thể của bạn.
Kết luận
U trung biểu mô màng phổi ác tính là một căn bệnh hiểm nghèo, là lời nhắc nhở đau xót về hậu quả lâu dài của việc phơi nhiễm amiăng. Mặc dù chẩn đoán và điều trị còn nhiều thách thức, những tiến bộ vượt bậc, đặc biệt là liệu pháp miễn dịch, đã mở ra một kỷ nguyên mới đầy hy vọng cho bệnh nhân. Việc nhận thức về nguy cơ, chẩn đoán sớm và tiếp cận các trung tâm điều trị chuyên sâu là những yếu tố cốt lõi giúp cải thiện tiên lượng và mang lại chất lượng cuộc sống tốt hơn cho người bệnh. Nếu bạn hoặc người thân có yếu tố nguy cơ, đừng bao giờ chủ quan với các triệu chứng ở phổi và lồng ngực.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
