U tiết glucagon (glucagonoma) là một dạng hiếm gặp của khối u nội tiết tuyến tụy, có thể gây ra nhiều biến chứng nguy hiểm nếu không được chẩn đoán và điều trị kịp thời. Trong bài viết này, ThuVienBenh.com sẽ giúp bạn hiểu rõ về căn bệnh này – từ nguyên nhân, biểu hiện lâm sàng, cho đến các phương pháp điều trị hiện nay, tất cả đều dựa trên nguồn thông tin y khoa đáng tin cậy và cập nhật mới nhất.
U tiết Glucagon là gì?
Định nghĩa u tiết glucagon
U tiết glucagon (hay còn gọi là glucagonoma) là một khối u nội tiết xuất phát chủ yếu từ các tế bào alpha của tuyến tụy. Các tế bào này có nhiệm vụ sản xuất glucagon – một hormone giúp điều hòa lượng đường huyết trong cơ thể bằng cách kích thích gan chuyển glycogen thành glucose.
Khi các tế bào này bị u hóa và tăng sản xuất glucagon một cách không kiểm soát, sẽ dẫn đến nhiều rối loạn chuyển hóa nghiêm trọng trong cơ thể. Đây là lý do vì sao bệnh nhân mắc glucagonoma thường gặp các triệu chứng như sụt cân nhanh, tăng đường huyết và nổi ban da đặc trưng.
Đặc điểm bệnh học
- Tỷ lệ mắc bệnh rất thấp: khoảng 1 trường hợp/20 triệu người mỗi năm.
- Thường được phát hiện ở người lớn tuổi (trung bình 45–70 tuổi).
- 90% trường hợp là u đơn độc, phần lớn có khả năng ác tính.
- Khối u thường có kích thước lớn tại thời điểm phát hiện (>3 cm).
Bệnh có xu hướng phát triển chậm nhưng âm thầm, do đó việc chẩn đoán sớm vẫn là một thách thức lớn trong thực hành lâm sàng.
Vai trò của glucagon trong cơ thể
Glucagon là hormone đối lập với insulin. Khi đường huyết giảm, glucagon được tiết ra để kích thích gan phóng thích glucose, duy trì năng lượng cho các cơ quan. Tuy nhiên, khi nồng độ glucagon tăng quá mức do khối u, sẽ gây ra:
- Tăng đường huyết mạn tính → dễ dẫn đến đái tháo đường.
- Phân giải mỡ và protein → gây sụt cân nghiêm trọng.
- Gây viêm da và rối loạn chuyển hóa acid amin → sinh ra các biểu hiện da liễu điển hình.
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân gây u tiết glucagon
Cho đến nay, nguyên nhân chính xác gây ra u tiết glucagon vẫn chưa được xác định rõ. Tuy nhiên, một số cơ chế được cho là có liên quan, bao gồm:
- Đột biến gen: Các thay đổi bất thường trong gen điều hòa tăng trưởng tế bào tụy có thể gây u.
- Hội chứng đa u nội tiết (MEN1): Đây là tình trạng di truyền liên quan đến đột biến gen MEN1, khiến cơ thể dễ phát triển u ở nhiều tuyến nội tiết, bao gồm tuyến tụy.
Yếu tố nguy cơ
- Tuổi tác: Người trên 50 tuổi có nguy cơ cao hơn.
- Giới tính: Nam và nữ có tỉ lệ mắc bệnh tương đương.
- Tiền sử gia đình: Có người thân mắc hội chứng MEN1 hoặc các bệnh lý u nội tiết khác.
Triệu chứng của u tiết glucagon
Triệu chứng đặc trưng
U tiết glucagon có thể gây ra hội chứng gọi là hội chứng glucagonoma, với những biểu hiện lâm sàng điển hình sau:
- Ban đỏ đa dạng hoại tử (Necrolytic Migratory Erythema – NME): Là dấu hiệu đặc trưng nhất, xuất hiện ở 70% bệnh nhân. Ban đỏ nổi thành mảng, ngứa, bong tróc da, thường gặp ở vùng bẹn, mông, chi dưới.
- Tiêu chảy mạn tính: Do rối loạn hấp thu và tác động toàn thân của glucagon.
- Sụt cân nhanh: Tình trạng catabolism (phân giải mô) xảy ra mạnh mẽ.
- Đái tháo đường mới khởi phát: Do tăng nồng độ glucagon làm tăng đường huyết.
Các triệu chứng khác
- Viêm lưỡi, viêm miệng tái đi tái lại.
- Móng tay giòn, rụng tóc, khô da.
- Mệt mỏi, trầm cảm, thiếu máu do thiếu kẽm và acid amin.
Một câu chuyện thực tế
“Tôi được chẩn đoán mắc u tiết glucagon khi đã giảm hơn 12 kg chỉ trong 2 tháng. Ban đầu chỉ nghĩ là do ăn uống kém. Nhưng khi xuất hiện các mảng đỏ ngứa quanh háng và đùi, bác sĩ mới nghi ngờ và cho làm xét nghiệm chuyên sâu. Rất may là khối u chưa di căn. Tôi đã phẫu thuật và hiện vẫn theo dõi định kỳ.” – Chị H.P, 57 tuổi, TP.HCM
Chẩn đoán u tiết glucagon
Các xét nghiệm cận lâm sàng
Chẩn đoán xác định u tiết glucagon đòi hỏi kết hợp giữa lâm sàng, xét nghiệm máu và hình ảnh học:
- Định lượng glucagon huyết tương: Nếu nồng độ glucagon > 500 pg/mL kết hợp với triệu chứng lâm sàng là tiêu chuẩn vàng.
- Glucose máu lúc đói: Có thể cao bất thường.
- Xét nghiệm chức năng gan và tụy: Đánh giá biến chứng toàn thân.
Hình ảnh học
Các phương pháp hình ảnh giúp định vị và đánh giá kích thước khối u:
- Siêu âm bụng: Phát hiện khối u lớn.
- CT scan bụng có cản quang: Phổ biến và có độ nhạy cao.
- MRI ổ bụng: Đặc biệt hữu ích với u nhỏ hoặc khó phân biệt trên CT.
- PET/CT với đồng vị gallium-68: Dành cho u nội tiết, xác định u di căn.
Sinh thiết và giải phẫu bệnh
Sinh thiết mô u là tiêu chuẩn xác định cuối cùng:
- Được thực hiện qua nội soi siêu âm hoặc dưới hướng dẫn của CT.
- Mô bệnh học cho thấy tế bào nội tiết tuyến tụy tăng sinh mạnh, bắt màu nhuộm đặc trưng.
- Xét nghiệm miễn dịch mô học dương tính với chromogranin A, synaptophysin và glucagon.
Phương pháp điều trị
Phẫu thuật
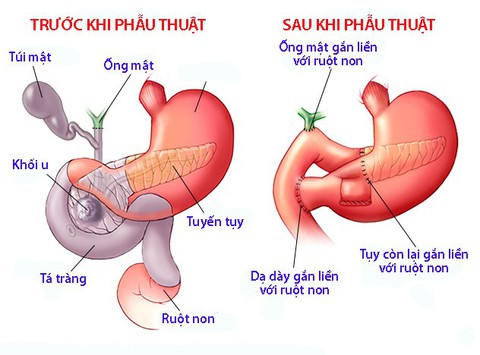
Phẫu thuật là phương pháp điều trị chính và hiệu quả nhất cho u tiết glucagon, đặc biệt nếu khối u còn khu trú và chưa di căn:
- Phẫu thuật cắt bỏ u tụy: Cắt đuôi tụy hoặc cắt thân tụy có hoặc không kèm theo cắt lách.
- Phẫu thuật cắt bỏ di căn gan (nếu có): Trong một số trường hợp chọn lọc, có thể xem xét phẫu thuật cắt phần gan bị di căn.
Phẫu thuật sớm giúp kiểm soát triệu chứng nhanh chóng, cải thiện chất lượng sống và kéo dài thời gian sống cho bệnh nhân.
Điều trị nội khoa
Trong trường hợp không thể phẫu thuật, hoặc để kiểm soát triệu chứng trước khi mổ, các phương pháp điều trị nội khoa được áp dụng:
- Somatostatin analogues (octreotide, lanreotide): Giúp ức chế tiết glucagon và làm giảm triệu chứng ban đỏ, tiêu chảy, đường huyết cao.
- Insulin: Dùng khi bệnh nhân có đái tháo đường liên quan đến u.
- Bổ sung dinh dưỡng: Acid amin, kẽm và các vitamin cần thiết, đặc biệt nếu bệnh nhân sụt cân nhiều hoặc có tổn thương da nghiêm trọng.
Điều trị bổ trợ và theo dõi
Khi u đã di căn hoặc không thể phẫu thuật, các phương pháp điều trị bổ trợ sẽ được chỉ định:
- Hóa trị: Thường dùng streptozocin kết hợp 5-FU hoặc dacarbazine.
- Liệu pháp nhắm trúng đích: Sử dụng everolimus hoặc sunitinib cho u nội tiết tiến triển.
- Điều trị bằng phóng xạ peptide (PRRT): Gallium-177 DOTATATE là phương pháp hiện đại cho u nội tiết di căn.
Sau điều trị, bệnh nhân cần được theo dõi định kỳ bằng xét nghiệm glucagon máu và chẩn đoán hình ảnh để phát hiện tái phát sớm.
Tiên lượng và phòng ngừa
Tiên lượng bệnh
Tiên lượng của u tiết glucagon phụ thuộc vào kích thước khối u, tình trạng di căn và thời điểm chẩn đoán:
- Nếu được phát hiện sớm và có thể phẫu thuật, tỷ lệ sống sau 5 năm có thể đạt 80–90%.
- Trường hợp đã di căn gan, tiên lượng giảm xuống còn 30–50% tùy mức độ đáp ứng điều trị.
- U có xu hướng phát triển chậm, nên việc điều trị kịp thời có thể kiểm soát tốt bệnh trong thời gian dài.
Biện pháp phòng ngừa
Hiện chưa có phương pháp phòng ngừa đặc hiệu do phần lớn u tiết glucagon xảy ra ngẫu nhiên. Tuy nhiên:
- Người có tiền sử gia đình mắc hội chứng MEN1 nên tầm soát sớm theo hướng dẫn của bác sĩ chuyên khoa nội tiết – ung bướu.
- Khám sức khỏe định kỳ, đặc biệt nếu có biểu hiện bất thường về da, tiêu hóa, hoặc rối loạn đường huyết không rõ nguyên nhân.
Kết luận
U tiết glucagon (glucagonoma) là một khối u nội tiết tuyến tụy hiếm gặp nhưng có biểu hiện lâm sàng rất đặc trưng, dễ bị bỏ sót nếu không được nhận biết đúng cách. Việc nắm rõ triệu chứng, thực hiện chẩn đoán sớm và điều trị phù hợp đóng vai trò then chốt trong cải thiện tiên lượng sống của bệnh nhân.
Thông qua bài viết này, ThuVienBenh.com hy vọng bạn đã có cái nhìn toàn diện hơn về căn bệnh này và hiểu được tầm quan trọng của việc theo dõi sức khỏe định kỳ và can thiệp kịp thời từ chuyên gia y tế.
Câu hỏi thường gặp (FAQ)
U tiết glucagon có phải là ung thư không?
Khoảng 60–70% trường hợp u tiết glucagon là u ác tính (ung thư). Tuy nhiên, nhiều trường hợp có thể điều trị khỏi nếu phát hiện sớm và can thiệp kịp thời.
Bệnh u tiết glucagon có di truyền không?
Phần lớn các trường hợp là tự phát. Tuy nhiên, nếu bệnh nhân thuộc hội chứng MEN1 – một rối loạn di truyền – thì nguy cơ mắc u nội tiết tụy, bao gồm glucagonoma, sẽ cao hơn bình thường.
Triệu chứng ban đỏ hoại tử có thể điều trị được không?
Có. Nếu nguyên nhân là do u tiết glucagon, ban đỏ sẽ giảm rõ rệt sau khi phẫu thuật hoặc sử dụng thuốc ức chế tiết glucagon như octreotide.
Khối u có tái phát sau điều trị không?
Vẫn có thể tái phát, đặc biệt nếu u ác tính. Vì vậy, bệnh nhân cần theo dõi định kỳ bằng xét nghiệm máu và chẩn đoán hình ảnh.
Điều trị u tiết glucagon có gây tác dụng phụ không?
Các phương pháp điều trị như phẫu thuật, hóa trị hoặc dùng thuốc có thể gây ra tác dụng phụ tùy vào thể trạng từng bệnh nhân. Việc theo dõi sát và điều chỉnh phác đồ điều trị phù hợp là cần thiết để giảm thiểu rủi ro.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
