U lympho tế bào vùng rìa (Marginal Zone Lymphoma – MZL) là một thể hiếm gặp của u lympho không Hodgkin (NHL), phát triển từ các tế bào B trưởng thành trong các vùng rìa của hạch lympho hoặc mô lympho ngoài hạch. Mặc dù tiến triển chậm nhưng MZL lại thường bị bỏ sót trong chẩn đoán ban đầu vì triệu chứng mơ hồ. Bài viết này sẽ cung cấp cái nhìn toàn diện về MZL từ triệu chứng, nguyên nhân, chẩn đoán đến các chiến lược điều trị cập nhật, dựa trên bằng chứng và hướng dẫn chuyên môn mới nhất.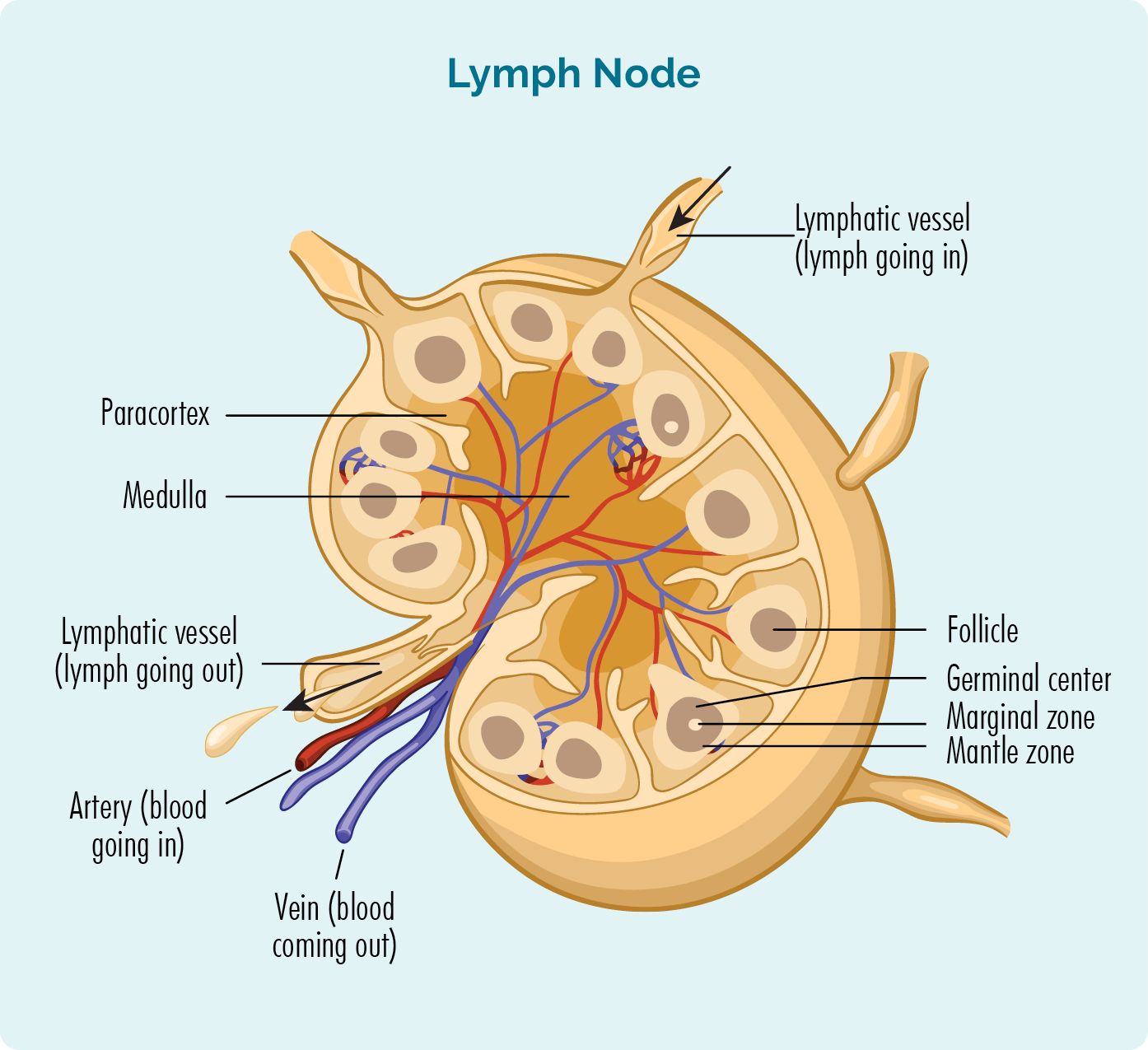
U lympho tế bào vùng rìa là gì?
MZL là một nhóm gồm ba phân thể chính, bao gồm:
- U lympho vùng rìa ngoài hạch (Extranodal MZL hay MALT lymphoma): Phổ biến nhất, thường xảy ra ở dạ dày, phổi, tuyến nước bọt, tuyến giáp.
- U lympho vùng rìa hạch (Nodal MZL): Xuất hiện chủ yếu trong các hạch lympho.
- U lympho vùng rìa lách (Splenic MZL): Hiếm gặp, phát triển chủ yếu ở lách và máu ngoại vi.
Các loại MZL đều bắt nguồn từ tế bào B, có đặc điểm tăng sinh chậm (indolent), thường được chẩn đoán ở người lớn tuổi, đặc biệt là người trên 60 tuổi.
Nguyên nhân và yếu tố nguy cơ
Cho đến nay, nguyên nhân chính xác gây ra MZL vẫn chưa được xác định rõ, tuy nhiên có một số yếu tố nguy cơ đã được ghi nhận qua nghiên cứu dịch tễ học:
- Nhiễm trùng mạn tính: Helicobacter pylori (với MALT lymphoma dạ dày), Chlamydia psittaci (ở hốc mắt), Hepatitis C (với MZL lách).
- Bệnh tự miễn: Hội chứng Sjögren, viêm tuyến giáp Hashimoto có thể liên quan đến MZL tuyến nước bọt hoặc tuyến giáp.
- Tuổi cao: Bệnh thường gặp ở nhóm tuổi 60–70.
- Tiền sử gia đình mắc u lympho: Làm tăng nhẹ nguy cơ.
Ngoài ra, các đột biến gen như API2-MALT1 cũng đóng vai trò trong sinh bệnh học của MALT lymphoma.
Triệu chứng nhận biết
Triệu chứng của MZL rất đa dạng, phụ thuộc vào vị trí khối u phát triển. Dưới đây là các biểu hiện thường gặp theo từng phân nhóm:
1. MALT lymphoma
- Đau bụng, khó tiêu, buồn nôn (khi tổn thương ở dạ dày)
- Ho kéo dài, tức ngực (ở phổi)
- Sưng tuyến nước bọt, khô miệng (liên quan đến hội chứng Sjögren)
2. Nodal MZL
- Sưng hạch cổ, nách hoặc bẹn không đau
- Sút cân không rõ nguyên nhân
- Sốt nhẹ kéo dài, đổ mồ hôi đêm
3. Splenic MZL
- Đau tức vùng hạ sườn trái do lách to
- Thiếu máu, tiểu cầu thấp
- Đôi khi phát hiện tình cờ qua siêu âm bụng
Chẩn đoán bệnh
Việc chẩn đoán MZL cần kết hợp giữa lâm sàng, hình ảnh học và xét nghiệm mô bệnh học. Các bước bao gồm:
- Khám lâm sàng và khai thác tiền sử: Xác định vị trí sưng đau, hạch to hoặc triệu chứng toàn thân.
- Xét nghiệm máu: Công thức máu, LDH, β2-microglobulin, xét nghiệm viêm gan siêu vi.
- Hình ảnh học: CT scan hoặc PET-CT để xác định giai đoạn và mức độ lan rộng.
- Sinh thiết mô: Là tiêu chuẩn vàng. Sinh thiết hạch hoặc nội soi sinh thiết niêm mạc dạ dày, mô lách…
- Miễn dịch học và sinh học phân tử: Xác định dòng tế bào B (CD20+, BCL2+, MUM1+…), đột biến đặc trưng.
So sánh các phân thể của u lympho vùng rìa
| Phân thể | Vị trí phổ biến | Triệu chứng chính | Tỉ lệ mắc |
|---|---|---|---|
| MALT lymphoma | Dạ dày, phổi, tuyến giáp | Khó tiêu, đau bụng, ho kéo dài | ~50–70% |
| Nodal MZL | Hạch cổ, nách, bẹn | Hạch to không đau, sút cân | ~10–15% |
| Splenic MZL | Lách, máu ngoại vi | Đau hạ sườn trái, thiếu máu | ~15–20% |
Tiếp theo trong phần sau của bài viết, chúng ta sẽ đi sâu vào các phương pháp điều trị hiện đại, tiên lượng sống và cách chăm sóc lâu dài cho người bệnh u lympho vùng rìa.
Các chiến lược điều trị U lympho tế bào vùng rìa (MZL)
MZL là một loại u lympho tiến triển chậm, do đó chiến lược điều trị thường được cá nhân hóa dựa trên phân thể, giai đoạn bệnh, tình trạng sức khỏe tổng thể của bệnh nhân và sự có mặt của các triệu chứng.
1. “Chờ đợi và theo dõi” (Watch and Wait)
Đối với nhiều bệnh nhân MZL giai đoạn đầu, đặc biệt là những người không có triệu chứng hoặc triệu chứng nhẹ và bệnh đang tiến triển rất chậm, chiến lược “chờ đợi và theo dõi” thường được khuyến nghị. Điều này có nghĩa là bác sĩ sẽ theo dõi chặt chẽ bệnh nhân mà không bắt đầu điều trị ngay lập tức. Liệu pháp chỉ được cân nhắc khi bệnh tiến triển hoặc xuất hiện triệu chứng đáng kể.
Ưu điểm: Tránh được các tác dụng phụ không cần thiết của điều trị. Nhược điểm: Có thể gây lo lắng cho bệnh nhân, cần tuân thủ lịch khám định kỳ nghiêm ngặt.
2. Kháng sinh (đặc biệt cho MALT lymphoma dạ dày)
Trong trường hợp MALT lymphoma dạ dày có liên quan đến nhiễm Helicobacter pylori, liệu pháp đầu tay thường là kháng sinh để diệt trừ vi khuẩn. Nhiều nghiên cứu đã chỉ ra rằng, sau khi diệt trừ H. pylori, khối u lympho có thể thuyên giảm hoàn toàn hoặc một phần đáng kể ở khoảng 70-80% bệnh nhân. Điều này nhấn mạnh tầm quan trọng của việc kiểm tra và điều trị H. pylori ở bệnh nhân MALT lymphoma dạ dày.
3. Xạ trị
Xạ trị tại chỗ thường được sử dụng cho MZL giai đoạn khu trú, đặc biệt là MALT lymphoma ngoài hạch ở những vị trí có thể tiếp cận dễ dàng như hốc mắt, tuyến nước bọt, hoặc tuyến giáp. Liều xạ trị thấp thường rất hiệu quả trong việc kiểm soát cục bộ và có tỷ lệ tái phát thấp tại vùng xạ trị.
4. Liệu pháp miễn dịch đơn trị hoặc kết hợp hóa trị
- Rituximab (kháng thể kháng CD20): Là liệu pháp miễn dịch nhắm trúng đích quan trọng nhất trong điều trị MZL. Rituximab nhắm vào protein CD20 trên bề mặt tế bào B ác tính, gây ra sự phá hủy tế bào ung thư. Rituximab có thể được sử dụng đơn độc, đặc biệt cho bệnh nhân có triệu chứng nhưng không cần hóa trị tích cực, hoặc khi bệnh tái phát.
- Hóa trị: Các phác đồ hóa trị nhẹ nhàng như Bendamustine hoặc R-CVP (Rituximab, Cyclophosphamide, Vincristine, Prednisone) thường được cân nhắc cho MZL tiến triển, lan rộng, có triệu chứng hoặc không đáp ứng với các liệu pháp khác. Hóa trị giúp kiểm soát bệnh trên diện rộng.
- Kết hợp Rituximab và hóa trị: Cho hiệu quả cao hơn so với đơn trị hóa chất hoặc Rituximab đơn độc ở nhiều bệnh nhân, giúp đạt được lui bệnh sâu và kéo dài.
5. Ghép tế bào gốc
Ghép tế bào gốc tạo máu tự thân (sử dụng tế bào gốc của chính bệnh nhân) có thể được xem xét cho một số trường hợp MZL tái phát hoặc kháng trị, đặc biệt nếu bệnh đã lan rộng và các liệu pháp khác không còn hiệu quả. Tuy nhiên, đây không phải là liệu pháp phổ biến cho MZL do bản chất tiến triển chậm của bệnh.
6. Các liệu pháp mới nổi
Nghiên cứu về MZL đang tiếp tục phát triển, với các liệu pháp mới như thuốc ức chế BTK (Bruton’s Tyrosine Kinase inhibitors) như Ibrutinib, Acalabrutinib, hoặc Zanubrutinib đang cho thấy kết quả khả quan ở bệnh nhân MZL tái phát/kháng trị, đặc biệt là Splenic MZL hoặc Nodal MZL. Các loại thuốc này nhắm vào các tín hiệu quan trọng trong con đường sinh tồn của tế bào B ung thư.
Tiên lượng và theo dõi sau điều trị
Nhìn chung, MZL có tiên lượng tốt hơn nhiều so với các thể u lympho không Hodgkin khác do đặc tính tiến triển chậm của nó.
1. Tiên lượng sống còn
Hầu hết bệnh nhân MZL có tiên lượng sống lâu dài. Tỷ lệ sống sót sau 5 năm của bệnh nhân MZL thường rất cao, dao động từ 80% đến hơn 90% tùy thuộc vào phân thể và giai đoạn bệnh tại thời điểm chẩn đoán. MALT lymphoma có tiên lượng tốt nhất, đặc biệt là khi liên quan đến nhiễm H. pylori.
2. Các yếu tố ảnh hưởng đến tiên lượng
Mặc dù có tiên lượng tốt, một số yếu tố có thể ảnh hưởng đến kết quả điều trị và khả năng tái phát:
- Giai đoạn bệnh: Bệnh ở giai đoạn khu trú có tiên lượng tốt hơn bệnh đã lan rộng.
- Chỉ số tình trạng toàn thân (Performance Status): Sức khỏe tổng thể của bệnh nhân.
- Mức độ LDH (Lactate Dehydrogenase): Chỉ số này cao có thể liên quan đến khối u lớn hơn hoặc hoạt động hơn.
- Sự có mặt của triệu chứng B: Sốt, sụt cân, đổ mồ hôi đêm.
- Các bất thường di truyền/đột biến cụ thể: Một số đột biến gen có thể liên quan đến tiên lượng kém hơn.
3. Theo dõi sau điều trị
Sau khi hoàn tất điều trị (hoặc trong giai đoạn “chờ đợi và theo dõi”), bệnh nhân MZL cần được theo dõi định kỳ và suốt đời để phát hiện sớm bất kỳ dấu hiệu tái phát hoặc tiến triển nào của bệnh. Lịch trình theo dõi thường bao gồm:
- Khám lâm sàng: Đánh giá các triệu chứng, kiểm tra hạch, lách.
- Xét nghiệm máu: Công thức máu, LDH, các chỉ số chức năng cơ quan.
- Chụp CT scan hoặc PET-CT: Định kỳ để đánh giá kích thước khối u và mức độ lan rộng.
- Sinh thiết lại: Nếu có dấu hiệu tái phát hoặc chuyển dạng sang u lympho ác tính hơn.
Kết luận
U lympho tế bào vùng rìa (MZL) là một thể u lympho không Hodgkin hiếm gặp nhưng có khả năng kiểm soát tốt và tiên lượng sống cao. Mặc dù triệu chứng ban đầu có thể mơ hồ, việc chẩn đoán chính xác thông qua sinh thiết và các xét nghiệm chuyên sâu là chìa khóa để xác định phân thể và giai đoạn bệnh.
Với sự đa dạng của các chiến lược điều trị từ kháng sinh, xạ trị, liệu pháp miễn dịch nhắm trúng đích (Rituximab) đến các loại thuốc mới hơn như ức chế BTK, hầu hết bệnh nhân MZL đều có thể đạt được lui bệnh và duy trì chất lượng cuộc sống tốt. Việc theo dõi chặt chẽ và cá nhân hóa liệu pháp là yếu tố then chốt để quản lý hiệu quả căn bệnh này trong dài hạn.
Nếu bạn hoặc người thân có bất kỳ triệu chứng nào nghi ngờ hoặc được chẩn đoán mắc MZL, điều quan trọng là phải tìm kiếm sự tư vấn từ các bác sĩ huyết học – ung bướu có kinh nghiệm để được hướng dẫn và lựa chọn phác đồ điều trị phù hợp nhất.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
