U lympho tế bào T/NK ở mũi là một trong những dạng hiếm gặp và nguy hiểm của ung thư hệ bạch huyết. Tuy không phổ biến như các thể u lympho khác, nhưng bệnh lý này có khả năng xâm lấn nhanh, gây biến chứng nghiêm trọng nếu không được chẩn đoán và điều trị kịp thời. Bài viết dưới đây từ ThuVienBenh.com sẽ cung cấp cho bạn đọc cái nhìn toàn diện, dễ hiểu và cập nhật nhất về căn bệnh này.
U lympho tế bào T/NK ở mũi là gì?
Phân loại: Tế bào T vs tế bào NK
U lympho là một dạng ung thư phát sinh từ các tế bào bạch cầu lympho. Trong đó, u lympho tế bào T và u lympho tế bào NK là hai phân nhóm thuộc loại u lympho không Hodgkin. U lympho tế bào T/NK ở mũi là dạng u hiếm gặp, thường bắt nguồn từ niêm mạc mũi và vùng hầu họng.
Tế bào T có vai trò điều hòa và tiêu diệt tế bào nhiễm bệnh, trong khi tế bào NK (Natural Killer) là những “sát thủ tự nhiên” có khả năng tiêu diệt tế bào ung thư mà không cần nhận diện kháng nguyên. Khi những tế bào này tăng sinh bất thường tại vùng mũi, chúng gây ra các biểu hiện lâm sàng phức tạp và dễ bị nhầm lẫn với các bệnh tai mũi họng thông thường.
Tại sao u lympho lại xuất hiện ở mũi?
Niêm mạc mũi chứa nhiều tế bào lympho hoạt động như hàng rào miễn dịch đầu tiên. Tuy nhiên, khi gặp phải yếu tố kích hoạt bất lợi như nhiễm virus hoặc đột biến gen, các tế bào này có thể biến đổi và tăng sinh không kiểm soát, dẫn đến hình thành khối u.
Đặc biệt, vùng mũi-hầu là nơi có mật độ tế bào lympho cao, dễ bị tấn công bởi virus Epstein-Barr (EBV) – một trong những tác nhân hàng đầu liên quan đến u lympho tế bào T/NK.
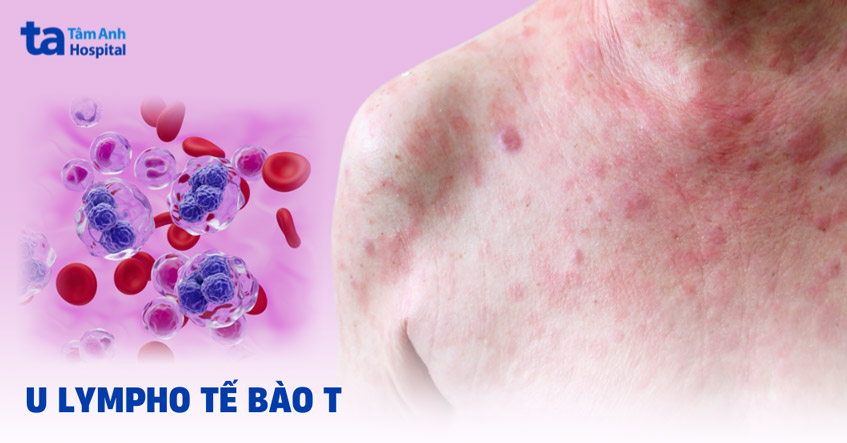
Nguyên nhân và yếu tố nguy cơ
Nhiễm virus Epstein-Barr (EBV)
Hơn 90% các ca u lympho tế bào T/NK ở mũi được ghi nhận có liên quan đến sự tồn tại của EBV trong mô khối u. Virus EBV gây kích hoạt sự tăng sinh của tế bào lympho và làm rối loạn quá trình chết theo chương trình của tế bào, dẫn đến sự hình thành u.
Di truyền và yếu tố miễn dịch
Người có hệ miễn dịch suy giảm (như bệnh nhân HIV/AIDS hoặc sau ghép tạng) có nguy cơ mắc bệnh cao hơn. Một số nghiên cứu còn cho thấy sự liên hệ giữa đột biến gen di truyền và nguy cơ phát triển u lympho tế bào T/NK.
Yếu tố môi trường và lối sống
- Tiếp xúc với hóa chất công nghiệp, dung môi hữu cơ.
- Hút thuốc lá và lạm dụng rượu bia.
- Sống trong môi trường ô nhiễm, ẩm thấp.
Theo thống kê của Hiệp hội Ung thư Hoa Kỳ, tỷ lệ mắc u lympho tế bào T/NK cao hơn tại các quốc gia châu Á, đặc biệt là Hàn Quốc, Trung Quốc, Việt Nam và Nhật Bản.
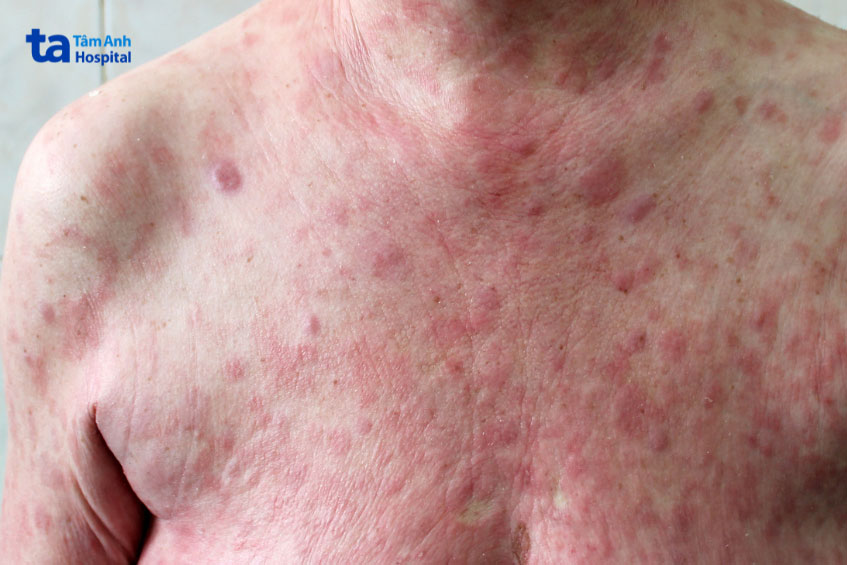
Triệu chứng của u lympho tế bào T/NK ở mũi
Dấu hiệu tại chỗ ở vùng mũi
Giai đoạn đầu, bệnh thường biểu hiện giống như viêm mũi xoang thông thường, gây khó khăn trong chẩn đoán sớm. Các triệu chứng bao gồm:
- Ngạt mũi một bên kéo dài, không đáp ứng thuốc thông thường.
- Chảy máu mũi tái phát, đặc biệt vào ban đêm.
- Đau âm ỉ vùng mũi – gò má.
- Loét niêm mạc mũi, có mùi hôi, tổn thương dai dẳng.
Triệu chứng toàn thân
Khi bệnh tiến triển, người bệnh có thể gặp các biểu hiện:
- Sụt cân không rõ nguyên nhân.
- Sốt kéo dài trên 38°C.
- Ra mồ hôi đêm, mệt mỏi toàn thân.
Khi nào nên đi khám bác sĩ?
Nếu các triệu chứng trên kéo dài trên 2 tuần và không cải thiện khi điều trị nội khoa, người bệnh nên đến cơ sở y tế chuyên khoa ung bướu để được khám và thực hiện các cận lâm sàng cần thiết.
Chia sẻ thực tế: “Tôi từng nghĩ mình chỉ bị viêm xoang kéo dài, nhưng sau khi đi khám tại bệnh viện lớn ở TP.HCM, tôi bàng hoàng khi biết mình mắc u lympho tế bào T ở mũi. Nhờ được chẩn đoán kịp thời và điều trị hóa trị kết hợp xạ trị, tôi đã chiến thắng căn bệnh này và giờ đây sống khỏe mạnh.” – Anh N.V.H (40 tuổi, TP.HCM)
Chẩn đoán u lympho mũi
Thăm khám lâm sàng và hình ảnh học
Bác sĩ sẽ kiểm tra khoang mũi, tìm kiếm các tổn thương niêm mạc bất thường như sùi, loét, hoặc khối u chèn ép. Sau đó chỉ định chụp:
- CT scan mũi xoang: đánh giá kích thước và mức độ xâm lấn của khối u.
- MRI: đánh giá tổn thương lan rộng vào các cấu trúc quanh mũi như ổ mắt, não trước.
- PET-CT: xác định di căn xa (nếu có).
Sinh thiết và phân tích mô bệnh học
Sinh thiết là tiêu chuẩn vàng để chẩn đoán. Mẫu mô được nhuộm hóa mô miễn dịch để xác định đặc điểm tế bào T hoặc NK, đánh giá mức độ biệt hóa và sự hiện diện của virus EBV qua kỹ thuật in situ hybridization (EBER test).
Các xét nghiệm bổ sung cần thiết
- Xét nghiệm máu: công thức máu, LDH, β2-microglobulin.
- Kiểm tra chức năng gan thận trước khi hóa trị.
- Chọc tủy nếu nghi ngờ lan tới tủy xương.
Bác sĩ sẽ tổng hợp kết quả để xác định giai đoạn bệnh theo hệ thống Ann Arbor – từ đó đưa ra phác đồ điều trị phù hợp.
Các Phương Pháp Điều Trị Hiện Nay
Việc điều trị u lympho tế bào T/NK ở mũi là một thách thức, đòi hỏi phác đồ đa mô thức và được cá thể hóa dựa trên giai đoạn bệnh, thể trạng và các yếu tố tiên lượng của bệnh nhân.
1. Điều trị cho Giai đoạn Khu trú (Giai đoạn I và II)
Khi bệnh còn giới hạn ở vùng mũi xoang và các hạch lân cận, mục tiêu là điều trị triệt căn.
- Xạ trị là Nền tảng: U lympho tế bào T/NK ở mũi rất nhạy cảm với tia xạ. Xạ trị đóng vai trò là phương pháp điều trị chính và quan trọng nhất ở giai đoạn này. Liều xạ và kỹ thuật xạ trị hiện đại (như IMRT) được tính toán cẩn thận để tiêu diệt tối đa tế bào ung thư đồng thời bảo vệ các mô lành xung quanh (mắt, não).
- Hóa trị kết hợp: Để tăng hiệu quả và giảm nguy cơ tái phát tại chỗ cũng như di căn xa, hóa trị thường được kết hợp trước, trong hoặc sau xạ trị.
- Lưu ý quan trọng: Các phác đồ hóa trị kinh điển như CHOP thường kém hiệu quả với thể bệnh này. Thay vào đó, các phác đồ chuyên biệt có chứa L-asparaginase (như SMILE, P-GEMOX) cho thấy hiệu quả vượt trội và đang trở thành tiêu chuẩn trong điều trị.
2. Điều trị cho Giai đoạn Tiến xa (Giai đoạn III và IV)
Khi ung thư đã lan rộng ra ngoài vùng đầu cổ hoặc di căn tới các cơ quan khác, hóa trị toàn thân là phương pháp điều trị chủ đạo.
- Hóa trị Toàn thân: Bệnh nhân sẽ được điều trị bằng các phác đồ hóa chất mạnh, chuyên biệt có chứa L-asparaginase để kiểm soát bệnh trên toàn cơ thể.
- Ghép tế bào gốc (Ghép tủy): Đối với những bệnh nhân trẻ, có thể trạng tốt và đáp ứng tốt với hóa trị ban đầu, ghép tế bào gốc tự thân hoặc đồng loài có thể được cân nhắc để củng cố kết quả điều trị và kéo dài thời gian sống không bệnh.
3. Các liệu pháp mới và hướng nghiên cứu
Y học hiện đại đang không ngừng tìm kiếm các phương pháp điều trị mới, hiệu quả hơn.
- Liệu pháp miễn dịch (Immunotherapy): Các thuốc ức chế điểm kiểm soát miễn dịch (như Pembrolizumab) đang cho thấy những hứa hẹn ban đầu trong việc kích hoạt hệ miễn dịch của chính cơ thể để tấn công tế bào u lympho.
- Liệu pháp nhắm trúng đích: Các nhà khoa học đang nghiên cứu các loại thuốc nhắm vào những con đường tín hiệu đặc hiệu bên trong tế bào ung thư để tiêu diệt chúng một cách chọn lọc hơn.
Tiên Lượng và Nguy Cơ Tái Phát
Tiên lượng của u lympho tế bào T/NK ở mũi phụ thuộc rất nhiều vào giai đoạn bệnh tại thời điểm chẩn đoán.
- Giai đoạn sớm (I/II): Nếu được chẩn đoán và điều trị kịp thời bằng phác đồ hóa-xạ trị kết hợp, tiên lượng tương đối tốt. Tỷ lệ sống sót sau 5 năm có thể đạt từ 70-80%.
- Giai đoạn muộn (III/IV): Bệnh có tiên lượng dè dặt hơn do tính chất xâm lấn và di căn xa. Việc điều trị ở giai đoạn này chủ yếu nhằm mục đích kiểm soát bệnh, kéo dài thời gian sống và cải thiện chất lượng cuộc sống.
Bệnh có nguy cơ tái phát, đặc biệt là trong 2 năm đầu sau khi kết thúc điều trị. Do đó, việc theo dõi sát sao sau điều trị là cực kỳ quan trọng.
Chăm Sóc và Theo Dõi Sau Điều Trị
Hành trình chiến đấu với ung thư không kết thúc sau liều hóa chất hay tia xạ cuối cùng. Giai đoạn theo dõi sau đó đóng vai trò quyết định để phát hiện sớm tái phát và quản lý các tác dụng phụ muộn.
- Lịch tái khám định kỳ:
- 2 năm đầu: Tái khám mỗi 3 tháng.
- Năm thứ 3 đến năm thứ 5: Tái khám mỗi 6 tháng.
- Sau 5 năm: Tái khám mỗi năm.
- Mỗi lần tái khám sẽ bao gồm khám lâm sàng, xét nghiệm máu và có thể chỉ định chẩn đoán hình ảnh (CT/PET-CT) nếu có nghi ngờ.
- Quản lý tác dụng phụ muộn:
- Khô miệng, khô mũi: Do ảnh hưởng của xạ trị, bệnh nhân cần chăm sóc răng miệng kỹ, sử dụng nước súc miệng chuyên dụng và các sản phẩm làm ẩm niêm mạc.
- Suy giáp: Xạ trị vùng cổ có thể ảnh hưởng đến tuyến giáp, bệnh nhân cần được kiểm tra chức năng tuyến giáp định kỳ.
- Mệt mỏi: Cảm giác mệt mỏi có thể kéo dài. Một chế độ dinh dưỡng tốt và vận động thể lực phù hợp sẽ giúp cải thiện tình trạng này.
- Dinh dưỡng và lối sống:
- Duy trì một chế độ ăn uống cân bằng, giàu dinh dưỡng.
- Bỏ hoàn toàn thuốc lá và hạn chế rượu bia.
- Giữ tinh thần lạc quan và tham gia các hoạt động xã hội để nâng cao chất lượng cuộc sống.
Kết Luận
U lympho tế bào T/NK ở mũi là một căn bệnh ung thư hiếm gặp, có tính chất ác tính cao và diễn tiến phức tạp. Tuy nhiên, không phải là không có hy vọng. Việc nhận diện sớm các triệu chứng ban đầu như ngạt mũi một bên kéo dài kèm chảy máu mũi, không đáp ứng với điều trị thông thường, là yếuol tố “vàng” giúp chẩn đoán bệnh ở giai đoạn sớm.
Với sự tiến bộ của các phương pháp điều trị hiện đại, đặc biệt là sự kết hợp giữa xạ trị và các phác đồ hóa trị chuyên biệt, tiên lượng cho bệnh nhân ở giai đoạn khu trú đã được cải thiện đáng kể. Quan trọng nhất, người bệnh cần tuân thủ chặt chẽ phác đồ điều trị và lịch tái khám, đồng thời giữ vững một tinh thần lạc quan để chiến thắng bệnh tật.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
