U lympho tế bào B lớn lan tỏa (DLBCL) là dạng phổ biến nhất của u lympho không Hodgkin (NHL), chiếm khoảng 30-40% tổng số ca. Đây là một loại ung thư tiến triển nhanh, xuất phát từ các tế bào B trưởng thành và có thể ảnh hưởng đến bất kỳ cơ quan nào trong cơ thể. Mặc dù diễn tiến bệnh có thể nghiêm trọng, song DLBCL là thể bệnh có khả năng chữa khỏi cao nếu được chẩn đoán và điều trị kịp thời.
Bài viết dưới đây sẽ cung cấp một cái nhìn toàn diện, sâu sắc và đáng tin cậy về DLBCL, bao gồm triệu chứng, nguyên nhân, chẩn đoán, điều trị và các cập nhật mới nhất từ chuyên gia.
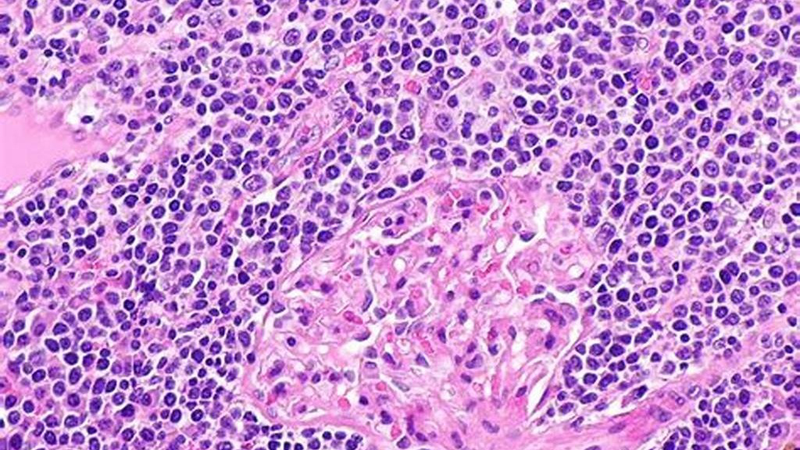
Triệu chứng thường gặp của DLBCL
Do DLBCL có thể phát triển tại nhiều cơ quan trong cơ thể, triệu chứng có thể đa dạng và không đặc hiệu. Tuy nhiên, có một số dấu hiệu nổi bật giúp gợi ý bệnh:
1. Sưng hạch bạch huyết không đau
Hạch to có thể xuất hiện ở cổ, nách hoặc bẹn. Đây là triệu chứng phổ biến nhất. Các hạch có thể phát triển nhanh chóng và không đau khi chạm vào.
2. Triệu chứng toàn thân (“triệu chứng B”)
- Sốt kéo dài không rõ nguyên nhân
- Đổ mồ hôi đêm nhiều
- Sụt cân nhanh chóng không do ăn kiêng
3. Các triệu chứng tại chỗ
Phụ thuộc vào vị trí khối u:
- Khó thở, đau ngực (u ở trung thất)
- Đau bụng, tiêu chảy, đầy hơi (u ở ổ bụng)
- Đau đầu, thay đổi hành vi (DLBCL ở hệ thần kinh trung ương)
“Bất kỳ triệu chứng dai dẳng nào kéo dài trên 2 tuần nên được kiểm tra bởi bác sĩ chuyên khoa huyết học hoặc ung bướu.” – TS.BS. Nguyễn Văn Hoàng, BV Huyết học Truyền máu Trung ương.
Nguyên nhân và yếu tố nguy cơ gây DLBCL
Cho đến nay, nguyên nhân chính xác gây ra DLBCL vẫn chưa được xác định rõ ràng. Tuy nhiên, nhiều nghiên cứu cho thấy bệnh có liên quan đến các yếu tố sau:
1. Nhiễm virus và vi khuẩn
- Virus Epstein-Barr (EBV): thường gặp trong DLBCL liên quan đến suy giảm miễn dịch
- Virus viêm gan C (HCV): làm tăng nguy cơ hình thành DLBCL
- Helicobacter pylori: có thể liên quan đến DLBCL tại dạ dày
2. Suy giảm miễn dịch
- Bệnh nhân HIV/AIDS
- Người ghép tạng sử dụng thuốc ức chế miễn dịch kéo dài
- Người mắc các rối loạn tự miễn như lupus ban đỏ hệ thống, viêm khớp dạng thấp
3. Yếu tố di truyền và đột biến gen
DLBCL có thể liên quan đến các đột biến gen như BCL2, BCL6, MYC – những gen kiểm soát sự phát triển và chết tế bào. Sự kết hợp giữa các đột biến này có thể làm bệnh trở nên khó điều trị hơn.
4. Các yếu tố nguy cơ khác
- Tuổi cao (thường gặp nhất ở người trên 60 tuổi)
- Phơi nhiễm hóa chất, thuốc trừ sâu, dung môi hữu cơ
- Tiền sử xạ trị, hóa trị trước đó
Phân loại và đặc điểm sinh học của DLBCL
DLBCL là một nhóm bệnh không đồng nhất. Hiện nay, có nhiều phương pháp phân loại dựa trên cấu trúc mô học và đặc điểm phân tử:
1. Phân loại theo nguồn gốc tế bào
- GCB (Germinal Center B-cell type): thường có tiên lượng tốt hơn
- ABC (Activated B-cell type): đáp ứng điều trị kém hơn, có xu hướng tái phát
2. Dạng DLBCL đặc biệt
- DLBCL ở hệ thần kinh trung ương (CNS DLBCL): hiếm gặp nhưng tiên lượng xấu
- Primary mediastinal B-cell lymphoma (PMBCL): gặp ở phụ nữ trẻ, liên quan đến u vùng trung thất
- Double/triple hit lymphoma: có đột biến MYC cùng với BCL2 hoặc BCL6, tiên lượng xấu
| Thể bệnh | Đặc điểm | Tiên lượng |
|---|---|---|
| GCB | Xuất phát từ trung tâm mầm hạch | Tốt hơn, đáp ứng tốt R-CHOP |
| ABC | Kích hoạt tế bào B trưởng thành | Kém hơn, dễ tái phát |
| Double-hit/triple-hit | Đột biến gen MYC và BCL2/BCL6 | Tiên lượng rất xấu, cần điều trị tích cực hơn |
Việc phân loại đúng đóng vai trò quan trọng trong cá thể hóa điều trị và tiên lượng bệnh nhân.
Chẩn đoán U lympho tế bào B lớn lan tỏa (DLBCL): Quy trình và công cụ
Chẩn đoán DLBCL đòi hỏi sự phối hợp chặt chẽ của nhiều chuyên khoa, từ lâm sàng đến cận lâm sàng, nhằm xác định chính xác loại ung thư, giai đoạn bệnh và các đặc điểm sinh học giúp định hướng điều trị.
1. Sinh thiết hạch bạch huyết hoặc khối u
Đây là tiêu chuẩn vàng để chẩn đoán xác định DLBCL.
- Mục đích: Lấy một phần hoặc toàn bộ hạch bạch huyết (hoặc khối u ở cơ quan khác) để các nhà giải phẫu bệnh kiểm tra dưới kính hiển vi.
- Đánh giá mô bệnh học: Quan sát hình thái tế bào, mật độ tế bào ung thư, và các đặc điểm kiến trúc của khối u.
- Hóa mô miễn dịch (Immunohistochemistry – IHC): Sử dụng các kháng thể để xác định các protein đặc hiệu trên bề mặt tế bào ung thư (ví dụ: CD20, CD79a, PAX5, BCL2, BCL6, MYC, Ki-67). Kết quả IHC giúp phân biệt DLBCL với các loại u lympho khác và phân loại GCB/ABC.
2. Xét nghiệm di truyền và sinh học phân tử
Các xét nghiệm này đóng vai trò ngày càng quan trọng trong việc phân loại phụ và tiên lượng DLBCL.
- FISH (Fluorescence In Situ Hybridization): Phát hiện các sắp xếp lại nhiễm sắc thể hoặc khuếch đại gen của MYC, BCL2, BCL6 – đặc biệt quan trọng để xác định “double/triple-hit lymphoma”.
- Giải trình tự gen (NGS – Next-Generation Sequencing): Cung cấp cái nhìn toàn diện hơn về các đột biến gen khác có thể ảnh hưởng đến tiên lượng và lựa chọn điều trị.
3. Xét nghiệm chẩn đoán giai đoạn bệnh
Sau khi xác định DLBCL, việc chẩn đoán giai đoạn là cần thiết để đánh giá mức độ lan rộng của bệnh.
- Chụp cắt lớp vi tính (CT scan): Chụp CT ngực, bụng, tiểu khung để tìm kiếm hạch to hoặc khối u ở các cơ quan khác.
- Chụp PET/CT (Positron Emission Tomography/Computed Tomography): Kết hợp CT và PET, PET/CT có khả năng phát hiện các vị trí khối u hoạt động chuyển hóa cao trong toàn bộ cơ thể, giúp chẩn đoán giai đoạn chính xác hơn và đánh giá đáp ứng điều trị.
- Chọc hút tủy xương và sinh thiết tủy xương: Để kiểm tra xem tế bào ung thư có di căn vào tủy xương hay không.
- Chọc dò tủy sống (lumbar puncture): Nếu nghi ngờ DLBCL đã lan đến hệ thần kinh trung ương (CNS), đặc biệt là ở những bệnh nhân có yếu tố nguy cơ cao hoặc có triệu chứng thần kinh.
Theo khuyến cáo của Mạng lưới Ung thư Toàn diện Quốc gia (NCCN), việc thực hiện đầy đủ các xét nghiệm chẩn đoán giai đoạn là bắt buộc để lập kế hoạch điều trị tối ưu cho bệnh nhân DLBCL.
Điều trị U lympho tế bào B lớn lan tỏa (DLBCL): Các liệu pháp hiện đại
Điều trị DLBCL đã có nhiều tiến bộ vượt bậc, giúp tăng đáng kể tỷ lệ chữa khỏi. Chiến lược điều trị thường kết hợp nhiều phương pháp, tùy thuộc vào giai đoạn bệnh, phân loại sinh học, tình trạng sức khỏe tổng thể của bệnh nhân và các yếu tố nguy cơ.
1. Hóa trị kết hợp liệu pháp miễn dịch (R-CHOP)
Đây là phác đồ điều trị chuẩn và hiệu quả nhất cho hầu hết bệnh nhân DLBCL.
- R-CHOP bao gồm:
- Rituximab (R): Kháng thể đơn dòng nhắm mục tiêu vào protein CD20 trên bề mặt tế bào B ung thư, giúp tiêu diệt tế bào ác tính.
- Cyclophosphamide (C), Doxorubicin (H), Vincristine (O), Prednisone (P): Các loại thuốc hóa trị có tác dụng tiêu diệt tế bào ung thư.
- Cơ chế: Rituximab tăng cường hiệu quả của hóa trị, giúp cải thiện đáng kể tỷ lệ đáp ứng và sống còn so với hóa trị đơn thuần.
- Chu kỳ: Thường được truyền theo chu kỳ 3 tuần một lần, với tổng số 6-8 chu kỳ tùy giai đoạn và đáp ứng.
- Tiên lượng: Khoảng 60-70% bệnh nhân DLBCL được chữa khỏi hoàn toàn với phác đồ R-CHOP.
2. Xạ trị
Xạ trị thường được sử dụng bổ trợ trong các trường hợp:
- Bệnh giai đoạn khu trú (giai đoạn I/II): Xạ trị sau hóa trị có thể giúp giảm nguy cơ tái phát tại chỗ.
- Tổn thương khối lớn: Giúp kiểm soát khối u còn sót lại sau hóa trị.
- Kiểm soát triệu chứng: Giảm đau hoặc chèn ép do khối u lớn gây ra.
3. Ghép tế bào gốc tạo máu tự thân
Đây là lựa chọn điều trị cho bệnh nhân DLBCL tái phát hoặc kháng trị sau phác đồ R-CHOP.
- Nguyên tắc: Liều hóa trị cao sẽ được sử dụng để tiêu diệt tế bào ung thư còn sót lại, sau đó truyền trả lại tế bào gốc tạo máu đã được thu thập từ chính bệnh nhân trước đó, giúp phục hồi tủy xương.
- Mục đích: Giúp bệnh nhân có cơ hội được chữa khỏi ở những trường hợp khó điều trị.
4. Liệu pháp tế bào T cải biến thụ thể kháng nguyên (CAR T-cell therapy)
Đây là một liệu pháp đột phá, mang lại hy vọng mới cho bệnh nhân DLBCL tái phát hoặc kháng trị, đặc biệt là sau khi đã thất bại với ghép tế bào gốc tự thân.
- Cơ chế: Tế bào T của bệnh nhân được lấy ra, biến đổi gen trong phòng thí nghiệm để tạo ra các thụ thể kháng nguyên (CARs) có khả năng nhận diện và tiêu diệt tế bào ung thư. Sau đó, các tế bào CAR T được truyền lại vào cơ thể bệnh nhân.
- Hiệu quả: Cho thấy tỷ lệ đáp ứng cao và khả năng duy trì thuyên giảm kéo dài ở những bệnh nhân khó chữa.
- Thách thức: Chi phí cao, quy trình phức tạp và có thể gây ra các tác dụng phụ nghiêm trọng (như hội chứng giải phóng cytokine – CRS).
5. Các liệu pháp nhắm mục tiêu và thuốc mới
Nhiều loại thuốc mới đang được nghiên cứu và đưa vào sử dụng cho DLBCL tái phát/kháng trị:
- Polatuzumab Vedotin: Kháng thể liên hợp thuốc, nhắm mục tiêu CD79b.
- Loncastuximab Tesirine: Kháng thể liên hợp thuốc, nhắm mục tiêu CD19.
- Tazemetostat: Thuốc ức chế EZH2, dùng cho DLBCL có đột biến EZH2.
- Lenalidomide: Thuốc điều hòa miễn dịch, có thể dùng kết hợp trong một số trường hợp.
Theo các nghiên cứu lâm sàng mới nhất, liệu pháp CAR T-cell đã được FDA chấp thuận cho DLBCL tái phát/kháng trị sau ít nhất hai liệu pháp toàn thân.
Quản lý và theo dõi sau điều trị DLBCL: Lời khuyên cho bệnh nhân
Sau khi hoàn thành điều trị, việc quản lý và theo dõi DLBCL là rất quan trọng để phát hiện sớm tái phát, quản lý tác dụng phụ và duy trì chất lượng cuộc sống.
1. Theo dõi định kỳ
- Lịch trình: Các buổi tái khám định kỳ sẽ được sắp xếp chặt chẽ, thường xuyên hơn trong vài năm đầu sau điều trị và giảm dần tần suất sau đó.
- Các xét nghiệm: Bao gồm khám lâm sàng, xét nghiệm máu (CBC, sinh hóa), và chụp hình ảnh (PET/CT hoặc CT scan) theo chỉ định của bác sĩ.
- Mục đích: Đánh giá tình trạng thuyên giảm bệnh, phát hiện sớm bất kỳ dấu hiệu tái phát nào hoặc các biến chứng muộn của điều trị.
2. Quản lý tác dụng phụ và biến chứng muộn
- Tác dụng phụ cấp tính: Buồn nôn, nôn, rụng tóc, mệt mỏi, giảm bạch cầu,… thường được quản lý trong quá trình hóa trị.
- Biến chứng muộn:
- Rối loạn tim mạch: Do Doxorubicin. Cần theo dõi chức năng tim mạch.
- Vô sinh: Do hóa trị liều cao. Bệnh nhân nên thảo luận về bảo tồn khả năng sinh sản trước điều trị.
- Nhiễm trùng: Do suy giảm miễn dịch kéo dài. Cần tiêm phòng đầy đủ và cẩn trọng với các dấu hiệu nhiễm trùng.
- Ung thư thứ phát: Nguy cơ nhỏ phát triển ung thư khác do điều trị.
3. Chế độ dinh dưỡng và lối sống lành mạnh
- Dinh dưỡng cân bằng: Ăn đầy đủ các nhóm chất, tăng cường rau xanh, trái cây, protein nạc để giúp cơ thể phục hồi.
- Vận động thể chất: Tập thể dục nhẹ nhàng đều đặn (dưới sự tư vấn của bác sĩ) giúp cải thiện năng lượng, giảm mệt mỏi và duy trì sức khỏe tổng thể.
- Ngừng hút thuốc và hạn chế rượu bia: Giúp cải thiện sức khỏe và giảm nguy cơ biến chứng.
- Quản lý stress: Tham gia các hoạt động thư giãn, tìm kiếm hỗ trợ tâm lý nếu cần.
4. Hỗ trợ tâm lý và xã hội
- Chia sẻ và kết nối: Tham gia các nhóm hỗ trợ bệnh nhân ung thư hoặc tìm kiếm sự hỗ trợ từ gia đình, bạn bè.
- Tư vấn tâm lý: Một số bệnh nhân có thể trải qua lo âu, trầm cảm sau điều trị. Tìm kiếm sự hỗ vấn từ chuyên gia tâm lý có thể rất hữu ích.
- Tìm hiểu thông tin: Nâng cao hiểu biết về bệnh DLBCL và quá trình điều trị giúp bệnh nhân cảm thấy tự tin và chủ động hơn trong việc quản lý sức khỏe của mình.
Kết luận
U lympho tế bào B lớn lan tỏa (DLBCL) là một dạng ung thư hạch tiến triển nhanh nhưng có khả năng chữa khỏi cao nếu được chẩn đoán sớm và điều trị tích cực. Những tiến bộ trong các liệu pháp điều trị, đặc biệt là liệu pháp miễn dịch và liệu pháp tế bào CAR T, đã mở ra nhiều hy vọng cho bệnh nhân, ngay cả trong những trường hợp tái phát hoặc kháng trị.
Việc nâng cao nhận thức cộng đồng về các triệu chứng của DLBCL, cùng với quy trình chẩn đoán chính xác và phác đồ điều trị cá thể hóa, đóng vai trò then chốt trong việc cải thiện tiên lượng và chất lượng cuộc sống cho người bệnh.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
