Tăng oxalat niệu nguyên phát là một bệnh lý di truyền hiếm gặp nhưng cực kỳ nguy hiểm, có thể dẫn đến suy thận giai đoạn cuối nếu không được phát hiện và điều trị sớm. Căn bệnh này thường âm thầm tiến triển, gây ra tổn thương nặng nề cho hệ tiết niệu và toàn cơ thể. Bài viết dưới đây sẽ giúp bạn hiểu rõ về cơ chế bệnh sinh, dấu hiệu nhận biết, phương pháp chẩn đoán và các hướng điều trị hiệu quả nhất hiện nay.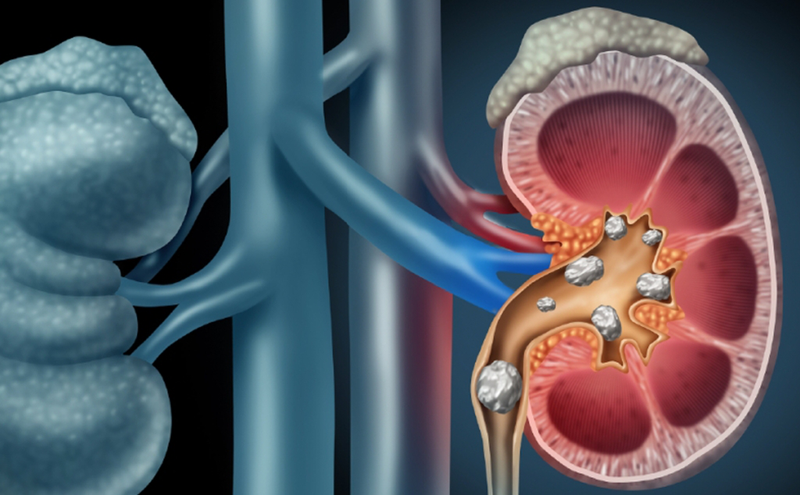
Tăng oxalat niệu nguyên phát là gì?
Tăng oxalat niệu nguyên phát (Primary Hyperoxaluria) là một rối loạn di truyền bẩm sinh khiến cơ thể sản xuất quá mức oxalat – một hợp chất tự nhiên thường được bài tiết qua nước tiểu. Do rối loạn chuyển hóa, lượng oxalat này kết hợp với canxi hình thành sỏi canxi oxalat và lắng đọng trong thận, mô mềm, xương và nhiều cơ quan khác.
Điểm đặc biệt của bệnh này là không xuất phát từ chế độ ăn uống mà bắt nguồn từ đột biến gen ảnh hưởng đến enzyme trong gan – nơi tham gia vào quá trình chuyển hóa glyoxylate thành glycine. Nếu enzyme bị thiếu hoặc hoạt động sai lệch, glyoxylate sẽ chuyển thành oxalat và tích tụ quá mức.
Khác với tăng oxalat niệu thứ phát – thường do hấp thu oxalat quá mức từ thức ăn (ví dụ rau bina, chocolate, trà đen…), tăng oxalat niệu nguyên phát là bệnh lý nội sinh, cần can thiệp y học chuyên sâu.
Nguyên nhân gây tăng oxalat niệu nguyên phát
Đột biến gen di truyền
Bệnh tăng oxalat niệu nguyên phát chủ yếu do đột biến trong ba loại gen:
- AGXT (liên quan đến PH type 1 – chiếm khoảng 80% trường hợp)
- GRHPR (liên quan đến PH type 2)
- HOGA1 (liên quan đến PH type 3)
Các gen này chịu trách nhiệm mã hóa cho enzyme gan có chức năng chuyển hóa glyoxylate. Khi xảy ra đột biến, enzyme không thể hoạt động đúng, dẫn đến tích tụ oxalat.
Cơ chế di truyền
Tăng oxalat niệu nguyên phát là bệnh di truyền lặn trên nhiễm sắc thể thường. Điều này có nghĩa là một người phải nhận hai bản sao đột biến gen – từ cả cha và mẹ – mới có biểu hiện bệnh. Người mang một bản sao đột biến (carrier) thường không có triệu chứng nhưng có khả năng truyền bệnh cho con.
Yếu tố gia đình
Tiền sử gia đình có người mắc bệnh thận không rõ nguyên nhân, đặc biệt ở trẻ em hoặc thanh thiếu niên, là một dấu hiệu gợi ý quan trọng. Trong nhiều trường hợp, các anh chị em ruột của bệnh nhân cũng cần được tầm soát di truyền sớm.

Triệu chứng và biểu hiện lâm sàng
Triệu chứng của tăng oxalat niệu nguyên phát có thể khác nhau tùy theo độ tuổi và mức độ tiến triển của bệnh. Tuy nhiên, các biểu hiện phổ biến bao gồm:
Rối loạn tiết niệu
- Tiểu ra máu (vi tiểu huyết hoặc đại tiểu huyết)
- Tiểu buốt, tiểu rắt kéo dài
- Tiểu ít hoặc vô niệu nếu thận bị tổn thương nặng
Sỏi thận và các biến chứng kèm theo
Hơn 50% bệnh nhân mắc tăng oxalat niệu nguyên phát có biểu hiện đầu tiên là sỏi thận tái phát ngay từ khi còn nhỏ. Sỏi canxi oxalat cứng và dễ gây:
- Đau quặn thận dữ dội
- Nhiễm trùng tiết niệu mạn tính
- Ứ nước thận (hydronephrosis)
Suy thận giai đoạn cuối
Do oxalat tích tụ liên tục trong mô thận, chức năng lọc máu dần suy giảm. Bệnh nhân thường được chẩn đoán suy thận mạn giai đoạn cuối khi còn rất trẻ – thậm chí ở tuổi thiếu niên.
Biểu hiện ngoài thận (oxalosis hệ thống)
Khi chức năng thận suy giảm, oxalat không còn được đào thải và bắt đầu lắng đọng trong nhiều mô khác:
- Xương: đau xương, gãy xương bệnh lý
- Da: loét, vết sần, hoại tử da
- Tim: rối loạn dẫn truyền, suy tim
- Thần kinh: dị cảm, yếu cơ
Lưu ý: Trong nhiều trường hợp, các triệu chứng này dễ nhầm lẫn với các bệnh lý thận mạn thông thường, dẫn đến chẩn đoán muộn và bỏ lỡ cơ hội điều trị sớm.
Biến chứng nguy hiểm của bệnh
Nếu không được kiểm soát, tăng oxalat niệu nguyên phát có thể dẫn đến những hậu quả nghiêm trọng sau:
Suy thận mạn tính giai đoạn cuối
Đây là biến chứng phổ biến và nguy hiểm nhất. Người bệnh phải chạy thận nhân tạo định kỳ hoặc ghép thận để duy trì sự sống.
Oxalosis toàn thân
Là tình trạng lắng đọng oxalat lan tỏa trong nhiều cơ quan. Gây ảnh hưởng nghiêm trọng đến chất lượng sống và tuổi thọ người bệnh.
Biến chứng xương khớp và thần kinh
Thiếu máu, yếu cơ, biến dạng xương là hậu quả của sự tích tụ oxalat lâu dài.
Tăng nguy cơ tử vong sớm
Nghiên cứu cho thấy, hơn 50% bệnh nhân không được điều trị sớm có thể tử vong trong vòng 10–15 năm sau khi xuất hiện triệu chứng đầu tiên.
“Việc phát hiện sớm và điều trị đúng hướng là yếu tố then chốt giúp người bệnh sống khỏe mạnh lâu dài với tăng oxalat niệu nguyên phát.” – PGS.TS Nguyễn Văn Trí, Đại học Y Dược TP.HCM.
Chẩn đoán tăng oxalat niệu nguyên phát
Việc chẩn đoán chính xác bệnh tăng oxalat niệu nguyên phát đòi hỏi sự phối hợp giữa các xét nghiệm lâm sàng, hình ảnh học và xét nghiệm di truyền chuyên sâu. Dưới đây là các bước cần thiết trong quy trình chẩn đoán:
Xét nghiệm nước tiểu
- Định lượng oxalat niệu 24 giờ: tăng cao vượt mức bình thường (> 45 mg/ngày ở người lớn).
- Phân tích tinh thể oxalat dưới kính hiển vi.
Xét nghiệm máu
- Creatinin và ure máu: đánh giá chức năng thận.
- Canxi huyết thanh và điện giải đồ.
- Oxalat huyết tương: thường tăng cao trong giai đoạn muộn.
Xét nghiệm di truyền
Đây là phương pháp chẩn đoán xác định, giúp phát hiện đột biến ở các gen AGXT, GRHPR, HOGA1. Kỹ thuật giải trình tự gen (gene sequencing) hoặc MLPA thường được áp dụng.
Chẩn đoán hình ảnh
- Siêu âm thận – niệu quản – bàng quang (KUB): phát hiện sỏi, ứ nước.
- Chụp CT không cản quang: giúp đánh giá chi tiết vị trí, kích thước sỏi.
Phân biệt với tăng oxalat niệu thứ phát
Tăng oxalat thứ phát thường do:
- Chế độ ăn quá nhiều oxalat.
- Hội chứng ruột ngắn, cắt ruột.
- Dùng vitamin C liều cao (oxalat là sản phẩm chuyển hóa của vitamin C).
Phương pháp điều trị hiện nay
Điều trị nội khoa
- Tăng lượng nước uống: Uống 2.5–3 lít nước mỗi ngày giúp giảm nồng độ oxalat trong nước tiểu.
- Vitamin B6 (Pyridoxine): Giảm sản xuất oxalat trong type 1.
- Thuốc ức chế kết tinh oxalat canxi: Citrate kali, magnesi citrate.
- Kiểm soát huyết áp và các yếu tố nguy cơ tim mạch đi kèm.
Điều trị biến chứng
- Chạy thận nhân tạo (HD) trong suy thận mạn giai đoạn cuối.
- Kiểm soát nhiễm trùng tiết niệu tái phát.
Ghép gan và thận
Là phương pháp điều trị triệt để cho bệnh nhân PH type 1. Ghép gan giúp cung cấp enzyme còn thiếu và ngăn ngừa sản xuất oxalat mới, trong khi ghép thận giúp hồi phục chức năng lọc thải.
Liệu pháp điều trị mới
- Lumasiran: Một loại thuốc RNAi ức chế enzyme glycolate oxidase, giảm lượng oxalat sản xuất (FDA đã phê duyệt).
- Liệu pháp gene: Đang trong quá trình thử nghiệm lâm sàng với nhiều triển vọng.
Chế độ ăn uống và sinh hoạt cho người bệnh
Thực phẩm nên hạn chế
- Rau bina, củ dền, khoai lang, đại hoàng
- Sô cô la, trà đen, ca cao
- Đậu phộng, hạt mè, đậu nành
- Nội tạng động vật
Thực phẩm nên ưu tiên
- Thực phẩm giàu canxi tự nhiên (sữa, sữa chua, phô mai) giúp gắn kết oxalat trong ruột.
- Uống đủ nước: 2.5–3 lít/ngày, chia đều cả ngày.
- Giảm muối và đạm động vật để giảm gánh nặng cho thận.
Phòng ngừa tăng oxalat niệu nguyên phát
Tầm soát di truyền
Các gia đình có tiền sử người thân mắc bệnh nên thực hiện xét nghiệm gene trước sinh hoặc tiền hôn nhân để phát hiện sớm nguy cơ.
Phát hiện sớm ở trẻ em
Trẻ bị sỏi thận tái phát, tiểu máu hoặc suy thận cần được tầm soát bệnh này sớm bằng các xét nghiệm chuyên sâu.
Theo dõi định kỳ
Người đã được chẩn đoán cần theo dõi thường xuyên chức năng thận, oxalat niệu và các chỉ số liên quan nhằm kiểm soát biến chứng.
Câu hỏi thường gặp (FAQs)
Bệnh tăng oxalat niệu nguyên phát có chữa khỏi hoàn toàn không?
Bệnh không thể chữa khỏi bằng thuốc thông thường, nhưng nếu được ghép gan (PH type 1) hoặc áp dụng liệu pháp RNAi, khả năng kiểm soát bệnh là rất cao.
Ghép thận có đủ để điều trị không?
Ghép thận đơn lẻ thường không đủ vì cơ thể vẫn tiếp tục sản xuất oxalat. Do đó, cần kết hợp với ghép gan hoặc liệu pháp mới để điều trị tận gốc.
Bệnh có nguy cơ tái phát sau điều trị không?
Có, nếu không kiểm soát oxalat tốt sau điều trị, sỏi thận và lắng đọng oxalat có thể tái phát. Việc tuân thủ điều trị và chế độ ăn rất quan trọng.
Kết luận
Tăng oxalat niệu nguyên phát là một rối loạn hiếm gặp nhưng nguy hiểm, ảnh hưởng sâu sắc đến sức khỏe của người bệnh nếu không được phát hiện và điều trị sớm. Việc hiểu rõ nguyên nhân, triệu chứng và các phương pháp điều trị là yếu tố quan trọng giúp giảm thiểu biến chứng, nâng cao chất lượng sống và tuổi thọ.
Hãy chủ động tầm soát, điều trị sớm và tuân thủ hướng dẫn của chuyên gia y tế để kiểm soát căn bệnh này một cách hiệu quả.
Hành động ngay!
Nếu bạn hoặc người thân đang gặp các triệu chứng liên quan đến sỏi thận tái phát, suy thận không rõ nguyên nhân hoặc có tiền sử gia đình mắc bệnh thận di truyền, hãy đến ngay các cơ sở y tế chuyên khoa để được tư vấn và chẩn đoán sớm.
“Tầm soát sớm – Điều trị đúng – Sống khỏe mạnh lâu dài.”
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
