Tăng áp phổi mạn tính do huyết khối (Chronic Thromboembolic Pulmonary Hypertension – CTEPH) là một bệnh lý nghiêm trọng nhưng ít người biết đến. Không chỉ ảnh hưởng đến chức năng hô hấp, bệnh còn là nguyên nhân dẫn đến suy tim phải và tử vong nếu không được chẩn đoán và điều trị đúng cách. Điều đáng nói, đây là biến chứng có thể xảy ra sau một đợt thuyên tắc phổi cấp – một tình trạng phổ biến ở người cao tuổi hoặc người có nguy cơ hình thành huyết khối.
Hãy cùng ThuVienBenh.com khám phá sâu về căn bệnh này – từ nguyên nhân, triệu chứng đến các biện pháp điều trị tiên tiến nhất hiện nay.
1. Tổng quan về tăng áp phổi mạn tính do huyết khối
1.1 Định nghĩa bệnh CTEPH
CTEPH là một thể đặc biệt của tăng áp động mạch phổi, xảy ra khi các huyết khối không được tan hoàn toàn sau thuyên tắc phổi cấp, dần dần xơ hóa và gây tắc nghẽn mạch máu phổi kéo dài. Sự tắc nghẽn này làm tăng sức cản mạch phổi, dẫn đến áp lực cao trong động mạch phổi và hậu quả là suy tim phải.
1.2 Cơ chế bệnh sinh
Cơ chế chính của CTEPH bao gồm:
- Huyết khối không tan sau thuyên tắc phổi cấp.
- Xơ hóa thành mạch và tổ chức hóa cục máu đông.
- Phì đại và tái cấu trúc thành mạch phổi.
- Phát triển tăng áp động mạch phổi thứ phát, tiến triển theo thời gian.
1.3 Phân loại tăng áp phổi
Tổ chức Y tế Thế giới (WHO) chia tăng áp phổi thành 5 nhóm, trong đó CTEPH thuộc nhóm 4 – tăng áp phổi do tắc nghẽn mạch phổi kéo dài.
So với các nhóm khác, CTEPH là nhóm có thể điều trị khỏi bằng phẫu thuật, nếu được chẩn đoán và xử lý kịp thời.
2. Nguyên nhân và yếu tố nguy cơ
2.1 Huyết khối tĩnh mạch sâu và thuyên tắc phổi cấp
Khoảng 3-4% bệnh nhân sau thuyên tắc phổi cấp sẽ phát triển thành CTEPH. Trong đó, phần lớn các trường hợp có tiền sử huyết khối tĩnh mạch sâu (DVT) trước đó nhưng không được điều trị triệt để.
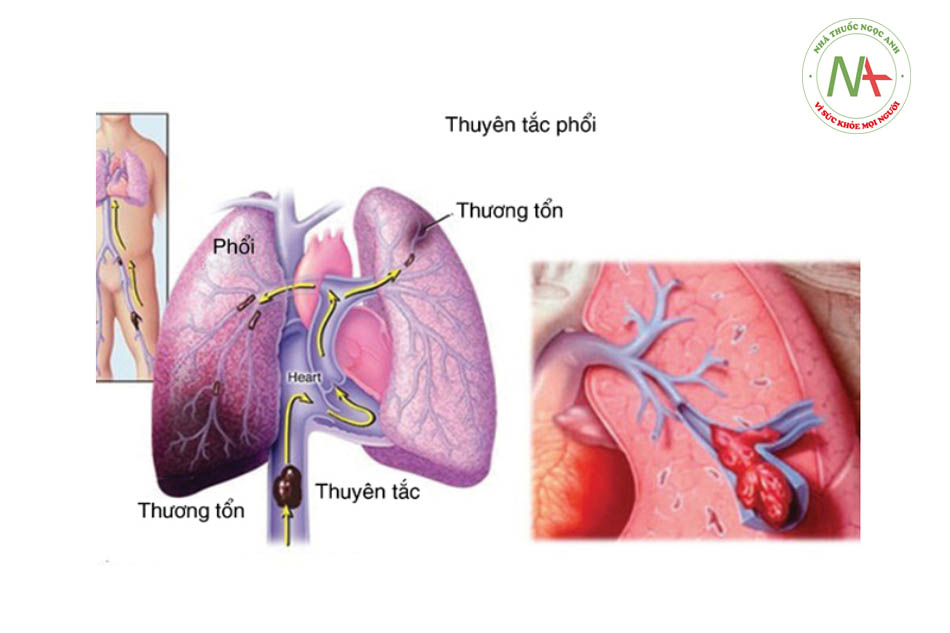
2.2 Các yếu tố làm tăng nguy cơ hình thành huyết khối
- Tiền sử bệnh lý tim mạch: Suy tim, rung nhĩ, tăng huyết áp mạn tính.
- Các rối loạn đông máu: Thiếu protein C/S, kháng thể kháng phospholipid.
- Can thiệp hoặc phẫu thuật lớn: Đặc biệt là thay khớp, chấn thương xương dài.
- Bất động lâu dài: Nằm liệt giường, bệnh nhân chăm sóc dài hạn.
- Ung thư: Một số loại ung thư làm tăng nguy cơ hình thành cục máu đông.
Một nghiên cứu năm 2023 của European Respiratory Journal ghi nhận, hơn 50% bệnh nhân CTEPH không được chẩn đoán đúng trong năm đầu tiên sau thuyên tắc phổi cấp, dẫn đến điều trị chậm trễ và hậu quả nặng nề.
3. Triệu chứng thường gặp của CTEPH
3.1 Khó thở khi gắng sức
Đây là dấu hiệu phổ biến và thường bị bỏ qua. Người bệnh thường khó thở khi leo cầu thang, đi bộ nhanh hoặc mang vật nặng. Theo thời gian, tình trạng khó thở tăng dần, ngay cả khi nghỉ ngơi.
3.2 Đau ngực, ho khan, phù chân
CTEPH có thể gây:
- Đau ngực âm ỉ: Do tăng áp lực trong mạch máu phổi.
- Ho khan dai dẳng: Không đáp ứng thuốc thông thường.
- Phù chân: Thường là phù mềm, hai bên, do suy tim phải.
3.3 Dấu hiệu suy tim phải
Ở giai đoạn muộn, người bệnh có thể xuất hiện:
- Gan to và đau tức dưới sườn phải.
- Đau bụng, buồn nôn, chán ăn.
- Cổ chướng, tiểu ít, mệt mỏi kéo dài.
Những biểu hiện này rất dễ bị nhầm lẫn với các bệnh lý tiêu hóa hoặc tim mạch khác, khiến việc chẩn đoán càng trở nên khó khăn.
4. Biến chứng của tăng áp phổi mạn tính
4.1 Suy tim phải
Là biến chứng nguy hiểm nhất của CTEPH. Tình trạng tăng áp kéo dài khiến tâm thất phải dày lên, sau đó giãn ra và mất khả năng bơm máu hiệu quả. Bệnh nhân có thể tử vong do loạn nhịp hoặc suy tuần hoàn cấp.
4.2 Giảm khả năng lao động và chất lượng sống
Người mắc CTEPH thường không thể hoạt động như trước đây. Chỉ những việc đơn giản như tắm rửa, nấu ăn cũng trở nên khó khăn. Nhiều người rơi vào trầm cảm do mất khả năng lao động, đặc biệt là ở lứa tuổi trung niên.
4.3 Tử vong nếu không được điều trị
Theo WHO, tỷ lệ tử vong sau 2 năm ở bệnh nhân CTEPH không được điều trị có thể lên đến 50%. Tuy nhiên, nếu được phẫu thuật kịp thời, tỷ lệ sống sau 5 năm có thể đạt trên 90%.
5. Các phương pháp chẩn đoán bệnh
5.1 Khám lâm sàng và tiền sử
Bác sĩ sẽ khai thác tiền sử thuyên tắc phổi, khó thở, phù chi dưới, và nghe tim phổi để phát hiện tiếng thổi ở vùng đáy phổi – gợi ý tăng áp lực mạch phổi.
5.2 Chụp CT động mạch phổi
Giúp phát hiện các vùng tắc nghẽn mạch máu, đặc biệt là tổn thương mạn tính như co kéo thành mạch, vôi hóa. Đây là phương pháp phổ biến nhất hiện nay để xác định huyết khối mạn tính.
5.3 Siêu âm tim
Đo áp lực động mạch phổi ước tính, đánh giá chức năng tâm thất phải và dấu hiệu gián tiếp của tăng áp phổi.
5.4 Thông tim phải
Đây là tiêu chuẩn vàng trong chẩn đoán CTEPH. Thủ thuật giúp đo chính xác áp lực động mạch phổi trung bình (>25 mmHg) và loại trừ các nguyên nhân khác.
5.5 Xạ hình thông khí/tưới máu phổi (V/Q scan)
Thường dùng để phân biệt CTEPH với các loại tăng áp phổi khác. Sự không tương hợp giữa thông khí và tưới máu là đặc trưng của huyết khối mạn tính.
6. Phác đồ điều trị tăng áp phổi do huyết khối mạn tính
6.1 Thuốc chống đông máu
Hầu hết bệnh nhân CTEPH cần sử dụng thuốc chống đông lâu dài để ngăn chặn sự hình thành huyết khối mới. Các loại thường dùng:
- Heparin trọng lượng phân tử thấp (LMWH)
- Warfarin (INR mục tiêu 2.0–3.0)
- Thuốc chống đông thế hệ mới (NOACs) như rivaroxaban hoặc apixaban
Việc duy trì INR ổn định là yếu tố then chốt giúp giảm nguy cơ tái phát bệnh.
6.2 Thuốc giãn mạch và hỗ trợ tim mạch
Dùng khi bệnh nhân không thể phẫu thuật hoặc còn triệu chứng sau mổ. Một số thuốc được chấp thuận:
- Riociguat – thuốc tăng hoạt động guanylate cyclase
- Endothelin receptor antagonists (ERAs)
- Prostacyclin analogs (như epoprostenol truyền tĩnh mạch)
6.3 Phẫu thuật cắt bỏ nội mạc động mạch phổi (PEA)
PEA là phương pháp điều trị triệt để và được xem là tiêu chuẩn vàng cho CTEPH. Bác sĩ phẫu thuật sẽ loại bỏ các tổ chức huyết khối xơ hóa ra khỏi lòng động mạch phổi bằng kỹ thuật đặc biệt dưới điều kiện hạ thân nhiệt và ngừng tuần hoàn tạm thời.
Ưu điểm:
- Loại bỏ hoàn toàn nguyên nhân gây tăng áp
- Cải thiện chức năng tim phải
- Tỷ lệ sống sau 5 năm đạt tới 90%
6.4 Can thiệp nong mạch bằng bóng (BPA)
BPA là kỹ thuật can thiệp xâm lấn tối thiểu được sử dụng cho bệnh nhân không phù hợp để phẫu thuật hoặc còn tổn thương tồn lưu sau PEA. Bác sĩ sẽ sử dụng bóng nhỏ để mở rộng lòng động mạch bị hẹp, cải thiện lưu lượng máu phổi.
6.5 Hỗ trợ oxy liệu pháp và phục hồi chức năng hô hấp
Ở những bệnh nhân có giảm oxy máu hoặc khó thở kéo dài, liệu pháp oxy và phục hồi chức năng hô hấp đóng vai trò quan trọng trong cải thiện chất lượng sống.
7. Theo dõi và phòng ngừa bệnh tái phát
7.1 Tái khám định kỳ
Sau điều trị, người bệnh cần được theo dõi sát sao qua:
- Siêu âm tim mỗi 6–12 tháng
- Xét nghiệm khí máu, đo NT-proBNP
- Đánh giá chức năng vận động (test đi bộ 6 phút)
7.2 Tuân thủ dùng thuốc chống đông
Dùng thuốc đúng chỉ định và kiểm tra INR thường xuyên để tránh biến chứng chảy máu hoặc tái hình thành huyết khối.
7.3 Thay đổi lối sống và vận động phù hợp
Một số biện pháp giúp giảm nguy cơ tái phát:
- Giữ cân nặng hợp lý
- Hạn chế nằm lâu, nên đi lại nhẹ nhàng
- Không hút thuốc, hạn chế rượu bia
8. Câu chuyện thực tế: Hành trình vượt qua CTEPH của bà Hoa (65 tuổi)
“Tôi bị khó thở liên tục suốt hơn 6 tháng sau một lần nhập viện vì thuyên tắc phổi. Ban đầu bác sĩ nghi là hen suyễn, nhưng sau nhiều xét nghiệm, tôi được chẩn đoán CTEPH. Tôi đã phẫu thuật cắt huyết khối và giờ có thể đi bộ mỗi sáng mà không mệt. Cám ơn đội ngũ bác sĩ đã cho tôi cuộc sống mới.”
– Bà Hoa, Quận 3, TP. HCM
9. Tổng kết: Khi nào cần đến gặp bác sĩ?
9.1 Cảnh báo các dấu hiệu nghi ngờ
Bạn nên đi khám sớm nếu có các dấu hiệu sau:
- Khó thở kéo dài dù đã điều trị hen/suyễn
- Phù chân hai bên không rõ nguyên nhân
- Tiền sử thuyên tắc phổi nhưng nay lại mệt mỏi, tức ngực
9.2 Vai trò của việc chẩn đoán sớm
Chẩn đoán CTEPH càng sớm thì khả năng điều trị khỏi càng cao. Đừng chủ quan với bất kỳ biểu hiện bất thường nào về hô hấp sau thuyên tắc phổi.
9.3 Tăng áp phổi mạn tính có thể kiểm soát nếu phát hiện kịp thời
Với tiến bộ y học hiện đại, đặc biệt là phẫu thuật PEA và BPA, người bệnh hoàn toàn có cơ hội sống khỏe nếu được phát hiện và can thiệp đúng lúc.
Câu hỏi thường gặp (FAQ)
CTEPH có chữa khỏi hoàn toàn được không?
Phẫu thuật PEA có thể chữa khỏi hoàn toàn nếu được thực hiện sớm và đúng chỉ định. Tuy nhiên, một số trường hợp cần điều trị phối hợp thuốc và nong mạch.
Bệnh có di truyền không?
CTEPH không mang tính di truyền, nhưng các rối loạn đông máu bẩm sinh có thể làm tăng nguy cơ mắc bệnh.
Người trẻ có thể mắc CTEPH không?
Có. Mặc dù thường gặp ở người lớn tuổi, nhưng CTEPH vẫn có thể xảy ra ở người trẻ nếu có yếu tố nguy cơ như bất động, chấn thương, rối loạn đông máu.
Bệnh có nguy hiểm đến tính mạng không?
Có. Nếu không điều trị, CTEPH có thể dẫn đến suy tim và tử vong. Việc chẩn đoán và can thiệp sớm là cực kỳ quan trọng.
Cần theo dõi gì sau điều trị?
Người bệnh cần tái khám định kỳ, xét nghiệm máu, kiểm tra chức năng tim phổi và duy trì thuốc chống đông lâu dài để ngăn ngừa tái phát.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
