Sốt rét do Plasmodium falciparum là một trong những bệnh truyền nhiễm nguy hiểm nhất hiện nay, đặc biệt phổ biến ở các vùng nhiệt đới và cận nhiệt đới. Loài ký sinh trùng này không chỉ gây ra các đợt sốt nghiêm trọng mà còn có thể dẫn đến biến chứng thần kinh, suy đa cơ quan và thậm chí tử vong nếu không được điều trị kịp thời. Vậy P. falciparum là gì? Căn bệnh này nguy hiểm đến mức nào? Làm thế nào để phát hiện và phòng ngừa hiệu quả? Tất cả sẽ được giải đáp chi tiết trong bài viết dưới đây.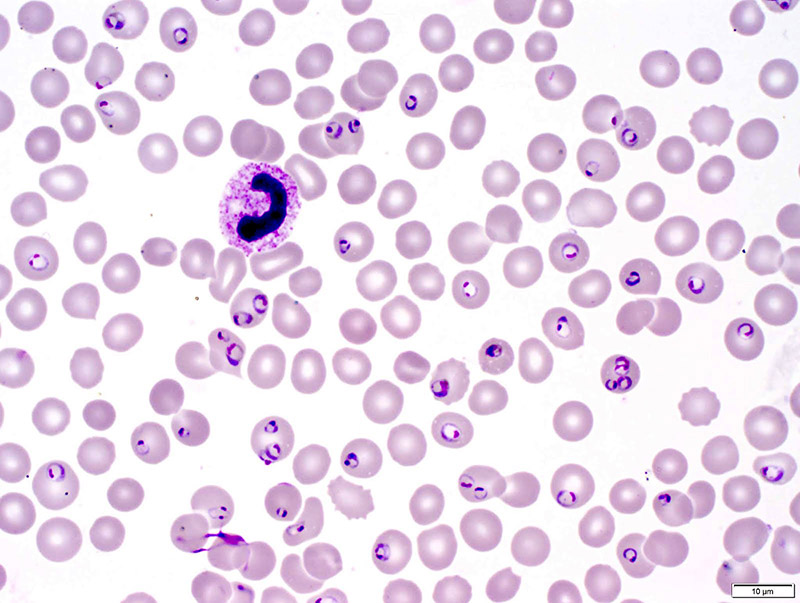
1. Plasmodium falciparum là gì?
1.1 Đặc điểm sinh học
Plasmodium falciparum là một loại ký sinh trùng đơn bào thuộc chi Plasmodium, lây truyền sang người qua vết đốt của muỗi cái Anopheles. Đây là chủng gây bệnh sốt rét ác tính – thể sốt rét nguy hiểm nhất trong các chủng Plasmodium (bao gồm P. vivax, P. malariae, P. ovale và P. knowlesi).
Sau khi xâm nhập vào cơ thể người, P. falciparum nhanh chóng phát triển trong tế bào gan rồi di chuyển vào máu, gây phá hủy hồng cầu hàng loạt, dẫn đến thiếu máu, sốt cao, và nhiều biến chứng nghiêm trọng khác.
1.2 Vòng đời và cơ chế lây nhiễm
Vòng đời của P. falciparum gồm hai giai đoạn:
- Giai đoạn ở muỗi: Muỗi Anopheles hút máu người mang mầm bệnh và ký sinh trùng phát triển trong ruột muỗi trong vòng 10-18 ngày. Sau đó, khi muỗi đốt người khác, ký sinh trùng được truyền sang người.
- Giai đoạn ở người: Ký sinh trùng xâm nhập vào gan rồi vào máu, phát triển và sinh sản trong hồng cầu. Chính sự phá vỡ hồng cầu gây ra các cơn sốt theo chu kỳ và biến chứng.
2. Triệu chứng sốt rét do P. falciparum
2.1 Giai đoạn ủ bệnh
Giai đoạn ủ bệnh kéo dài khoảng 7–14 ngày (trung bình 12 ngày). Trong thời gian này, người nhiễm không có triệu chứng rõ rệt nhưng ký sinh trùng đã âm thầm nhân lên trong gan.
2.2 Biểu hiện lâm sàng điển hình
Sốt rét do P. falciparum có triệu chứng khởi phát đột ngột và tiến triển nhanh chóng:
- Sốt cao không theo chu kỳ cố định, có thể sốt liên tục
- Rét run dữ dội
- Đau đầu, đau cơ, mệt mỏi toàn thân
- Buồn nôn, nôn, tiêu chảy nhẹ
- Thiếu máu do hồng cầu bị phá hủy hàng loạt
2.3 Biến chứng nguy hiểm
Do tốc độ sinh sôi nhanh, P. falciparum có thể gây ra các biến chứng đe dọa tính mạng trong thời gian ngắn:
- Sốt rét ác tính (sốt rét thể não): Rối loạn ý thức, co giật, hôn mê
- Suy thận cấp: Giảm lượng nước tiểu, phù
- Suy gan, vàng da, xuất huyết dưới da
- Suy hô hấp cấp (ARDS): Khó thở, tím tái
- Sốc nhiễm trùng: Hạ huyết áp, mạch nhanh, nguy cơ tử vong cao
TS. Nguyễn Văn Kính – Nguyên Giám đốc Bệnh viện Bệnh Nhiệt đới Trung ương chia sẻ: “Sốt rét do P. falciparum có thể gây tử vong trong vòng 24 giờ nếu không được điều trị kịp thời. Vì vậy, việc phát hiện sớm và điều trị đúng phác đồ là yếu tố then chốt.”
3. Tình hình dịch tễ học và nguy cơ tại Việt Nam
3.1 Khu vực lưu hành bệnh
Tại Việt Nam, sốt rét nói chung và sốt rét do P. falciparum nói riêng vẫn lưu hành tại các vùng rừng núi, vùng biên giới, đặc biệt là các tỉnh như Gia Lai, Kon Tum, Quảng Trị, Bình Phước, Đắk Lắk, Điện Biên…
3.2 Nhóm có nguy cơ cao
- Người lao động vào rừng, ngủ rẫy qua đêm
- Người dân vùng biên giới
- Khách du lịch, công nhân, bộ đội công tác vùng rừng núi
Theo thống kê từ Viện Sốt rét – Ký sinh trùng – Côn trùng Trung ương, trong năm 2023, số ca nhiễm P. falciparum chiếm hơn 65% tổng số ca mắc sốt rét tại Việt Nam.
3.3 Nguy cơ kháng thuốc
Một trong những thách thức lớn hiện nay là tình trạng P. falciparum kháng thuốc Artemisinin – loại thuốc chủ lực điều trị sốt rét. Tình trạng này được ghi nhận ở khu vực Tiểu vùng sông Mê Kông, bao gồm cả Việt Nam, đe dọa đến hiệu quả kiểm soát bệnh.
4. Chẩn đoán sốt rét do P. falciparum: Phát hiện sớm và chính xác
Chẩn đoán sốt rét do P. falciparum cần được thực hiện nhanh chóng và chính xác để kịp thời đưa ra phác đồ điều trị, tránh các biến chứng nguy hiểm.
4.1. Lâm sàng
- Khai thác tiền sử: Bác sĩ sẽ hỏi về tiền sử sốt, đặc biệt là các cơn sốt có tính chu kỳ hoặc không điển hình, kèm theo rét run, đau đầu, mệt mỏi. Quan trọng hơn, cần khai thác lịch sử đi lại, sinh sống hoặc làm việc tại các vùng dịch tễ sốt rét (vùng rừng núi, biên giới).
- Thăm khám thực thể: Tìm các dấu hiệu như gan lách to, thiếu máu (da xanh xao, niêm mạc nhợt), vàng da nhẹ, hoặc các biểu hiện của sốt rét ác tính như rối loạn ý thức, co giật.
4.2. Cận lâm sàng
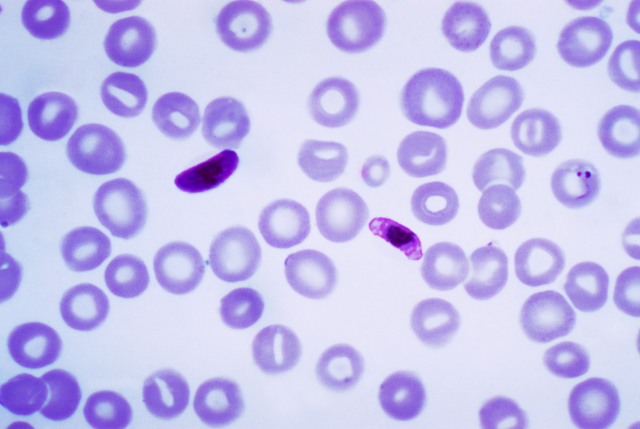
a. Xét nghiệm lam máu (Microscopy): Đây là phương pháp tiêu chuẩn vàng để chẩn đoán sốt rét.
- Cách thực hiện: Lấy mẫu máu của bệnh nhân, làm tiêu bản nhuộm Giemsa (lam máu mỏng và lam máu giọt dày), sau đó soi dưới kính hiển vi để tìm ký sinh trùng sốt rét.
- Ưu điểm: Giúp xác định loài Plasmodium gây bệnh (bao gồm P. falciparum), mật độ ký sinh trùng (quan trọng để đánh giá mức độ nặng và theo dõi điều trị), và các thể ký sinh trùng khác nhau (như thể tư dưỡng non, thể giao bào).
- Hạn chế: Đòi hỏi kỹ thuật viên có kinh nghiệm và thời gian đọc lam.
b. Xét nghiệm chẩn đoán nhanh (Rapid Diagnostic Tests – RDTs):
- Mục đích: Phát hiện kháng nguyên đặc hiệu của ký sinh trùng sốt rét trong máu bệnh nhân.
- Ưu điểm: Nhanh chóng (chỉ trong 15-20 phút), dễ thực hiện, không đòi hỏi trang thiết bị phức tạp. Rất hữu ích ở tuyến y tế cơ sở hoặc vùng sâu vùng xa.
- Loại RDTs cho P. falciparum: Thường phát hiện kháng nguyên HRP2 (Histidine-Rich Protein 2) hoặc pLDH (Plasmodium lactate dehydrogenase) đặc hiệu cho P. falciparum.
- Hạn chế: Không xác định được mật độ ký sinh trùng và có thể cho kết quả âm tính giả nếu mật độ ký sinh trùng quá thấp hoặc dương tính giả kéo dài sau điều trị (đối với RDTs phát hiện HRP2).
c. Kỹ thuật sinh học phân tử (PCR – Polymerase Chain Reaction):
- Mục đích: Phát hiện DNA của ký sinh trùng Plasmodium trong máu.
- Ưu điểm: Độ nhạy và độ đặc hiệu rất cao, có thể phát hiện ngay cả khi mật độ ký sinh trùng rất thấp. Giúp xác định chính xác loài và chủng ký sinh trùng, đặc biệt hữu ích trong nghiên cứu kháng thuốc.
- Hạn chế: Đắt tiền, đòi hỏi trang thiết bị hiện đại và kỹ thuật viên chuyên biệt, không phù hợp cho chẩn đoán thường quy ở tuyến cơ sở.
4.3. Chẩn đoán phân biệt
Sốt rét do P. falciparum cần được phân biệt với nhiều bệnh lý gây sốt khác, đặc biệt là các bệnh cấp tính phổ biến ở vùng nhiệt đới:
- Sốt xuất huyết Dengue: Có thể có sốt cao, đau cơ, phát ban.
- Sốt siêu vi: Các triệu chứng cảm cúm thông thường.
- Nhiễm trùng huyết: Sốt cao, rét run, có thể có sốc.
- Viêm màng não, viêm não: Nếu có biến chứng thần kinh.
- Sốt rét do các loài Plasmodium khác: Mặc dù triệu chứng có thể tương tự, nhưng P. falciparum nguy hiểm hơn nhiều và yêu cầu phác đồ điều trị đặc biệt.
5. Điều trị sốt rét do P. falciparum: Khẩn cấp và theo phác đồ
Điều trị sốt rét do P. falciparum cần được tiến hành khẩn cấp, tuân thủ đúng phác đồ của Bộ Y tế và Tổ chức Y tế Thế giới (WHO) để đảm bảo hiệu quả và ngăn ngừa tử vong.
5.1. Nguyên tắc điều trị
- Điều trị sớm: Bắt đầu điều trị kháng sốt rét ngay khi có chẩn đoán xác định hoặc nghi ngờ cao, đặc biệt với P. falciparum.
- Phối hợp thuốc: Luôn sử dụng phác đồ phối hợp thuốc chứa Artemisinin (ACTs – Artemisinin-based Combination Therapies) để tăng hiệu quả diệt ký sinh trùng và giảm nguy cơ kháng thuốc.
- Điều trị hỗ trợ: Quan trọng để quản lý các triệu chứng và biến chứng của bệnh, đặc biệt là sốt rét ác tính.
5.2. Phác đồ điều trị
WHO và Bộ Y tế Việt Nam khuyến cáo các phác đồ điều trị khác nhau tùy thuộc vào mức độ nặng của bệnh:
a. Sốt rét P. falciparum thể thông thường (không biến chứng):
- Thuốc lựa chọn đầu tay: Phác đồ phối hợp có Artemisinin (ACTs) dạng uống. Ví dụ: Artemether-Lumefantrine, Dihydroartemisinin-Piperaquine (DHA-PQ), Artesunate-Mefloquine.
- Thời gian điều trị: Thường kéo dài 3 ngày. Bệnh nhân cần được giám sát uống thuốc để đảm bảo tuân thủ.
- Lưu ý: Nếu bệnh nhân có sốt kéo dài trên 7 ngày sau khi điều trị đủ phác đồ, cần tái khám để kiểm tra lại chẩn đoán và khả năng kháng thuốc.
b. Sốt rét P. falciparum ác tính (có biến chứng): Đây là một cấp cứu nội khoa, cần điều trị tại bệnh viện tuyến trên và có khả năng hồi sức tích cực.
- Thuốc kháng sốt rét: Artesunate tiêm tĩnh mạch là lựa chọn hàng đầu cho tất cả các trường hợp sốt rét ác tính, bao gồm cả trẻ em và phụ nữ có thai trong 3 tháng đầu. Sau khi bệnh nhân có thể uống được, chuyển sang phác đồ ACTs đường uống để hoàn tất liệu trình.
- Điều trị hỗ trợ:
- Chống co giật: Sử dụng Diazepam hoặc Lorazepam.
- Kiểm soát sốt: Hạ sốt bằng Paracetamol.
- Bù dịch và điện giải: Cần cẩn trọng để tránh quá tải dịch.
- Truyền máu: Nếu thiếu máu nặng.
- Chống hạ đường huyết: Truyền Glucose.
- Chạy thận nhân tạo: Nếu có suy thận cấp.
- Kiểm soát sốc: Sử dụng thuốc vận mạch nếu cần.
5.3. Xử lý kháng thuốc
Trong bối cảnh P. falciparum kháng Artemisinin đang diễn biến phức tạp, việc theo dõi đáp ứng điều trị và điều chỉnh phác đồ là rất quan trọng.
- Nếu nghi ngờ hoặc xác định kháng thuốc, cần điều trị theo hướng dẫn mới nhất của Bộ Y tế và WHO, có thể bao gồm kéo dài thời gian điều trị hoặc sử dụng các phác đồ thay thế khác.
6. Biện pháp phòng ngừa sốt rét do P. falciparum: Chiến lược toàn diện
Phòng ngừa sốt rét do P. falciparum đòi hỏi một chiến lược tổng thể, kết hợp nhiều biện pháp từ cá nhân đến cộng đồng.
6.1. Bảo vệ cá nhân khỏi muỗi đốt
Đây là biện pháp phòng ngừa quan trọng nhất:
- Ngủ màn: Luôn ngủ màn, đặc biệt là màn tẩm hóa chất diệt côn trùng (Long Lasting Insecticidal Nets – LLINs). Màn tẩm hóa chất có thể bảo vệ hiệu quả trong nhiều năm.
- Sử dụng hóa chất xua muỗi: Bôi kem, xịt hóa chất xua muỗi lên da và quần áo khi đi vào vùng nguy cơ hoặc vào buổi tối.
- Mặc quần áo dài tay, dài chân: Hạn chế vùng da hở, đặc biệt vào buổi tối khi muỗi Anopheles hoạt động mạnh.
- Lắp lưới chống muỗi: Ở cửa sổ, cửa ra vào nhà.
- Sử dụng hương muỗi, bình xịt côn trùng.
6.2. Diệt muỗi và bọ gậy
- Phun hóa chất diệt muỗi: Phun tồn lưu hóa chất diệt côn trùng trong nhà (Indoor Residual Spraying – IRS) theo chiến dịch của y tế địa phương.
- Loại bỏ nơi sinh sản của muỗi:
- Khai thông cống rãnh, phát quang bụi rậm quanh nhà.
- Lật úp các vật dụng chứa nước không cần thiết (chậu, lốp xe cũ, vỏ dừa).
- Thả cá diệt bọ gậy vào các chum, vại chứa nước.
- Vệ sinh môi trường sạch sẽ, không để nước đọng.
6.3. Dùng thuốc dự phòng sốt rét (Chemoprophylaxis)
Đối tượng: Người đi du lịch, công tác đến vùng sốt rét lưu hành, đặc biệt là vùng có P. falciparum kháng thuốc.
- Thuốc dự phòng: Tùy thuộc vào vùng dịch tễ và tình hình kháng thuốc, bác sĩ sẽ chỉ định thuốc phù hợp như Doxycycline, Mefloquine, hoặc Atovaquone/Proguanil.
- Cách dùng: Uống thuốc theo đúng liều lượng và thời gian chỉ định (thường bắt đầu trước khi đi, trong suốt thời gian ở vùng dịch, và một thời gian sau khi về).
6.4. Chẩn đoán và điều trị kịp thời người bệnh
- Phát hiện sớm ca bệnh: Nhanh chóng chẩn đoán các trường hợp sốt nghi ngờ sốt rét để điều trị kịp thời, ngăn chặn nguồn lây trong cộng đồng.
- Điều trị triệt để: Đảm bảo người bệnh tuân thủ hết phác đồ điều trị để tiêu diệt hoàn toàn ký sinh trùng, kể cả thể giao bào (để cắt đứt chu trình lây truyền sang muỗi).
6.5. Nghiên cứu và phát triển vắc-xin
- Vắc-xin sốt rét là một lĩnh vực nghiên cứu đầy hứa hẹn. Vắc-xin RTS,S/AS01 (Mosquirix) là vắc-xin sốt rét đầu tiên được WHO khuyến nghị sử dụng rộng rãi cho trẻ em ở các vùng có nguy cơ cao, đặc biệt hiệu quả trong việc ngăn ngừa sốt rét thể nặng và tử vong do P. falciparum.
Kết luận
Sốt rét do Plasmodium falciparum vẫn là một trong những thách thức y tế lớn nhất toàn cầu, đặc biệt nguy hiểm với khả năng gây biến chứng ác tính và kháng thuốc. Tuy nhiên, việc hiểu rõ về ký sinh trùng, nhận diện sớm các triệu chứng, chẩn đoán chính xác và điều trị kịp thời theo phác đồ là chìa khóa để cứu sống người bệnh.
Đồng thời, phòng ngừa đóng vai trò cực kỳ quan trọng, từ việc bảo vệ cá nhân khỏi muỗi đốt, diệt muỗi, dùng thuốc dự phòng, cho đến chẩn đoán và điều trị triệt để các ca bệnh. Với những nỗ lực không ngừng nghỉ của ngành y tế và sự chung tay của cộng đồng, chúng ta hoàn toàn có thể tiến tới mục tiêu loại trừ sốt rét, bảo vệ sức khỏe cho hàng triệu người trên thế giới.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
