Trải qua một lần sảy thai đã là một nỗi đau, nhưng việc đối mặt với tình trạng sảy thai liên tiếp là một thử thách vô cùng lớn về cả thể chất lẫn tinh thần cho bất kỳ người phụ nữ nào. Giữa muôn vàn câu hỏi “Tại sao?”, có một nguyên nhân thầm lặng nhưng lại hoàn toàn có thể điều trị được, đó là sảy thai do hội chứng Antiphospholipid. Đây không phải là dấu chấm hết, mà là một cánh cửa mở ra hy vọng cho rất nhiều cặp vợ chồng đang trên hành trình mong con.
Bài viết này sẽ là một cẩm nang toàn diện, giải thích rõ ràng về hội chứng Antiphospholipid (APS), từ cơ chế gây bệnh, cách chẩn đoán chính xác, đến các phương pháp điều trị cập nhật nhất, giúp bạn vững tin hơn để có một thai kỳ khỏe mạnh và an toàn.
Hội chứng Antiphospholipid (APS) là gì?
Một rối loạn tự miễn “thầm lặng”
Hãy tưởng tượng hệ miễn dịch của bạn như một đội quân bảo vệ cơ thể. Nhưng trong một số trường hợp, đội quân này lại “nhận nhầm địch – ta”, quay sang tấn công chính những tế bào khỏe mạnh của cơ thể. Đó được gọi là bệnh tự miễn.
Hội chứng Antiphospholipid (APS), hay còn gọi là hội chứng Hughes, chính là một bệnh tự miễn như vậy. Cụ thể, hệ miễn dịch sản xuất ra các kháng thể bất thường, tấn công vào các thành phần phospholipid (một loại chất béo) và các protein liên kết trên bề mặt tế bào. Sự tấn công nhầm lẫn này gây ra một loạt vấn đề, đặc biệt là làm cho máu có xu hướng đông lại bất thường.
“Thủ phạm” chính: Kháng thể kháng Phospholipid
Tác nhân gây ra mọi rắc rối trong APS chính là các kháng thể kháng Phospholipid. Chúng là những “kẻ gây rối” chính, và việc xác định sự có mặt của chúng là chìa khóa để chẩn đoán bệnh. Ba loại kháng thể quan trọng nhất mà bác sĩ sẽ tìm kiếm trong máu của bạn bao gồm:
- Kháng thể kháng Cardiolipin (aCL)
- Kháng thể kháng Beta-2 glycoprotein I (aβ2GPI)
- Chất chống đông Lupus (LA)
Sự hiện diện bền bỉ của một hoặc nhiều loại kháng thể này chính là dấu hiệu chỉ điểm của hội chứng APS.
Tại sao Hội chứng Antiphospholipid lại gây sảy thai?
Cơ chế gây sảy thai do hội chứng Antiphospholipid không chỉ đơn giản là “máu đặc”. Nó phức tạp và tác động trực tiếp đến môi trường sống còn của thai nhi.
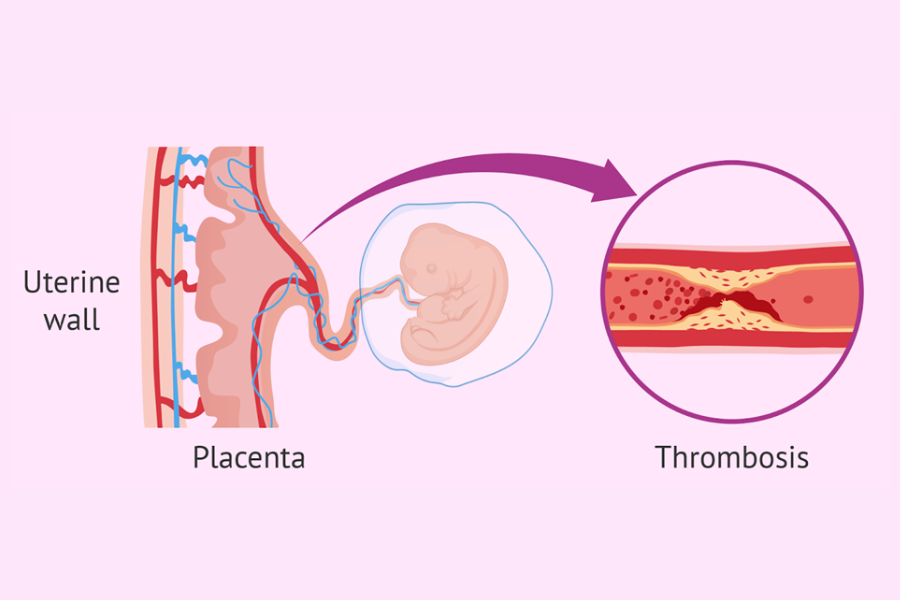
Gây hình thành cục máu đông (huyết khối) ở bánh nhau
Đây là nguyên nhân cốt lõi và nguy hiểm nhất. Bánh nhau là cầu nối sự sống, vận chuyển oxy và dinh dưỡng từ mẹ sang con qua một hệ thống mạch máu li ti.
Ở người mắc APS, các kháng thể kháng Phospholipid làm tăng đáng kể nguy cơ hình thành các cục máu đông siêu nhỏ (vi huyết khối) trong các mạch máu này. Hãy hình dung chúng như những “nút chặn” li ti trên con đường vận chuyển dinh dưỡng. Khi các mạch máu này bị tắc nghẽn, thai nhi sẽ không nhận đủ oxy và dưỡng chất để phát triển, dẫn đến suy thai, thai lưu và sảy thai liên tiếp.
Tấn công trực tiếp vào sự phát triển của thai nhi
Nhiều nghiên cứu gần đây còn chỉ ra rằng, các kháng thể này không chỉ gây đông máu. Chúng còn có thể tấn công trực tiếp vào các tế bào nuôi (trophoblast) – là những tế bào nền móng hình thành nên bánh nhau. Sự tấn công này cản trở quá trình làm tổ của phôi thai và sự phát triển của bánh nhau ngay từ những tuần đầu tiên.
Gây ra các biến chứng thai kỳ nghiêm trọng khác
Ngoài việc gây sảy thai liên tiếp trong 3 tháng đầu, APS còn là nguyên nhân đằng sau nhiều biến chứng sản khoa nguy hiểm ở giai đoạn sau của thai kỳ, bao gồm:
- Tiền sản giật nặng, khởi phát sớm
- Thai chậm tăng trưởng trong tử cung
- Suy bánh nhau, thiểu ối
Các dấu hiệu cảnh báo Hội chứng Antiphospholipid
Một trong những điều khiến APS trở nên “thầm lặng” là vì nó có thể không gây ra triệu chứng nào rõ rệt ngoài các vấn đề liên quan đến thai sản. Vì vậy, việc lắng nghe và nhận biết các dấu hiệu từ tiền sử bệnh của bản thân là vô cùng quan trọng.
Triệu chứng sản khoa (Dấu hiệu chính)
Đây là nhóm dấu hiệu nghi ngờ hàng đầu dẫn đến việc chỉ định xét nghiệm APS:
- Sảy thai liên tiếp:
- Từ ba (03) lần sảy thai trở lên không rõ nguyên nhân trước tuần thứ 10 của thai kỳ.
- Từ một (01) lần thai lưu không rõ nguyên nhân sau tuần thứ 10, khi thai đã có hình thái phát triển bình thường trên siêu âm.
- Sinh non: Từ một (01) lần sinh non trở lên trước tuần 34 do tiền sản giật, sản giật nặng hoặc suy bánh nhau.
Triệu chứng huyết khối và các dấu hiệu khác (Dấu hiệu gợi ý)
- Tiền sử bị cục máu đông (huyết khối): Đã từng bị huyết khối ở tĩnh mạch (như huyết khối tĩnh mạch sâu chi dưới, thuyên tắc phổi) hoặc động mạch (như đột quỵ, nhồi máu cơ tim) mà không tìm ra nguyên nhân rõ ràng, đặc biệt nếu bạn dưới 50 tuổi.
- Da nổi vân tím (Livedo reticularis): Da, đặc biệt là ở vùng chân, tay, có các vân mạng lưới màu tím hoặc đỏ, rõ hơn khi trời lạnh.
- Giảm số lượng tiểu cầu trong máu một cách mạn tính.
- Đang mắc hoặc có tiền sử gia đình mắc các bệnh tự miễn khác như Lupus ban đỏ hệ thống.
Chẩn đoán chính xác Hội chứng Antiphospholipid (APS)
Việc chẩn đoán sớm và chính xác là bước quan trọng nhất để bắt đầu điều trị và bảo vệ thai kỳ.
Ai nên thực hiện xét nghiệm APS?
Bạn nên trao đổi với bác sĩ về việc làm xét nghiệm APS nếu bạn thuộc một trong các nhóm sau:
- Có tiền sử sảy thai liên tiếp hoặc thai lưu như mô tả ở trên.
- Từng bị huyết khối không rõ nguyên nhân.
- Được chẩn đoán mắc bệnh Lupus ban đỏ hệ thống.
Các xét nghiệm máu cần thiết
Bác sĩ sẽ chỉ định lấy máu để tìm kiếm 3 loại kháng thể kháng Phospholipid đã đề cập:
- Định lượng kháng thể kháng Cardiolipin (aCL), cả hai loại IgG và IgM.
- Định lượng kháng thể kháng Beta-2 glycoprotein I (aβ2GPI), cả hai loại IgG và IgM.
- Xét nghiệm chức năng để tìm chất chống đông Lupus (LA).
Tiêu chuẩn chẩn đoán “vàng”
Để chẩn đoán xác định Hội chứng Antiphospholipid, bạn cần thỏa mãn đồng thời cả hai điều kiện:
- Ít nhất 1 tiêu chuẩn lâm sàng: Tức là có tiền sử về huyết khối hoặc các biến chứng sản khoa đã nêu.
- Ít nhất 1 tiêu chuẩn xét nghiệm dương tính: Tức là một trong ba loại xét nghiệm kháng thể ở trên cho kết quả dương tính.
Lưu ý cực kỳ quan trọng: Kết quả xét nghiệm dương tính phải được xác nhận lại bằng một lần xét nghiệm thứ hai, cách lần đầu ít nhất 12 tuần. Điều này giúp khẳng định rằng các kháng thể tồn tại một cách bền bỉ trong cơ thể bạn, chứ không phải chỉ xuất hiện tạm thời do một tình trạng nhiễm trùng nào đó.
Phác đồ điều trị sảy thai do hội chứng Antiphospholipid
Đây chính là phần mang lại hy vọng. Việc điều trị hội chứng APS trong thai kỳ đã được chứng minh là cực kỳ hiệu quả. Phác đồ điều trị phải được bác sĩ chuyên khoa Huyết học và Sản khoa phối hợp theo dõi.
Mục tiêu điều trị
- Ngăn chặn sự hình thành các cục máu đông mới.
- Bảo vệ chức năng bánh nhau, đảm bảo nguồn dinh dưỡng cho thai nhi.
- Giảm nguy cơ biến chứng tiền sản giật cho mẹ.
Phác đồ điều trị tiêu chuẩn “bộ đôi”
Phác đồ hiệu quả nhất hiện nay là sự kết hợp của hai loại thuốc:
- Aspirin liều thấp (81-100mg/ngày):
- Vai trò: Thuốc này có tác dụng chống ngưng tập tiểu cầu, giúp máu khó kết dính lại với nhau hơn. Nó giống như làm cho dòng chảy giao thông trên đường cao tốc (mạch máu) trở nên trơn tru hơn.
- Khi nào dùng: Thường được bác sĩ khuyên dùng ngay từ khi bạn có kế hoạch mang thai.
- Heparin trọng lượng phân tử thấp (LMWH):
- Vai trò: Đây là thuốc chống đông máu mạnh và hiệu quả, trực tiếp ngăn chặn quá trình hình thành huyết khối.
- Loại thuốc: Các thuốc phổ biến là Enoxaparin (biệt dược Lovenox), Dalteparin (biệt dược Fragmin)…
- Cách dùng: Thuốc ở dạng tiêm dưới da, thường là ở vùng bụng hoặc đùi, và bạn sẽ phải tiêm hàng ngày. Việc tiêm thuốc sẽ bắt đầu ngay khi siêu âm xác nhận có tim thai và kéo dài liên tục trong suốt thai kỳ, thậm chí tiếp tục khoảng 6 tuần sau sinh.
- Độ an toàn: Bạn có thể yên tâm vì LMWH không đi qua hàng rào nhau thai nên hoàn toàn an toàn cho em bé.
Theo dõi chặt chẽ trong suốt thai kỳ
Khi đã điều trị, bạn sẽ được xếp vào nhóm thai kỳ nguy cơ cao và cần được theo dõi sát sao:
- Siêu âm thường xuyên hơn để đánh giá sự phát triển của thai, đo lượng nước ối.
- Siêu âm Doppler màu để kiểm tra dòng máu nuôi thai qua động mạch tử cung và dây rốn.
- Theo dõi huyết áp và xét nghiệm protein niệu định kỳ để tầm soát sớm tiền sản giật.
Tiên lượng và cơ hội mang thai thành công
Tỷ lệ thành công mang lại hy vọng
Các con số thống kê chính là minh chứng rõ ràng nhất cho hiệu quả của việc điều trị:
- Nếu không điều trị, tỷ lệ giữ được thai thành công ở phụ nữ bị sảy thai liên tiếp do APS là rất thấp, chỉ khoảng dưới 20%.
- Với phác đồ điều trị chuẩn (Aspirin + Heparin), tỷ lệ mang thai thành công và sinh con khỏe mạnh tăng vọt lên đến 70-80%.
Đây là một sự cải thiện diệu kỳ, mang lại niềm tin và hy vọng lớn lao cho những người phụ nữ không may mắc phải hội chứng này.
Lối sống và các yếu tố hỗ trợ
Bên cạnh việc tuân thủ điều trị, bạn cũng có thể góp phần vào một thai kỳ khỏe mạnh hơn bằng cách:
- Tuyệt đối không hút thuốc lá.
- Duy trì cân nặng khỏe mạnh.
- Vận động nhẹ nhàng, đều đặn theo hướng dẫn của bác sĩ.
- Khi không mang thai, tránh dùng các loại thuốc tránh thai kết hợp chứa estrogen vì chúng có thể làm tăng nguy cơ đông máu.
Lời khuyên
Đối mặt với chẩn đoán Hội chứng Antiphospholipid, việc tuân thủ điều trị là yếu tố quyết định thành công. Đặc biệt với phác đồ tiêm Heparin hàng ngày, sự kiên trì của bạn là điều vô cùng đáng trân trọng.
- Quản lý việc tiêm thuốc: Hãy nhờ dược sĩ hoặc điều dưỡng hướng dẫn kỹ thuật tiêm đúng cách trong lần đầu tiên. Thay đổi vị trí tiêm mỗi ngày (quanh rốn, đùi) để giảm vết thâm và chai cứng.
- Không tự ý ngưng thuốc: Tuyệt đối không được bỏ bất kỳ liều thuốc nào trừ khi có chỉ định của bác sĩ. Việc ngưng thuốc đột ngột có thể gây hậu quả nghiêm trọng cho thai nhi.
- Trao đổi về tác dụng phụ: Nếu bạn thấy các vết bầm lớn bất thường hoặc có dấu hiệu chảy máu khác, hãy báo ngay cho bác sĩ.
- Hỗ trợ tinh thần: Hành trình này cần sự kiên nhẫn. Hãy chia sẻ với người thân và đừng ngần ngại tìm kiếm sự hỗ trợ từ các cộng đồng những người mẹ có cùng hoàn cảnh. Sự đồng cảm sẽ tiếp thêm sức mạnh cho bạn.
Câu hỏi thường gặp (FAQs)
1. Chi phí xét nghiệm APS có đắt không?
Chi phí cho bộ ba xét nghiệm APS có thể dao động tùy thuộc vào cơ sở y tế, thường từ 2-4 triệu đồng. Mặc dù đây là một khoản chi phí đáng kể, nhưng nó là bước đầu tư quan trọng để tìm ra nguyên nhân và có hướng điều trị đúng đắn.
2. Tiêm Heparin hàng ngày có đau không?
Kim tiêm của thuốc LMWH rất nhỏ và ngắn, được thiết kế để giảm thiểu cảm giác đau. Cảm giác có thể chỉ như kiến cắn. Ban đầu có thể hơi lạ lẫm, nhưng hầu hết phụ nữ đều quen với việc tự tiêm sau vài ngày.
3. Sau khi sinh xong có phải điều trị APS nữa không?
Có. Nguy cơ huyết khối của người mẹ vẫn còn rất cao trong 6 tuần đầu sau sinh (thời kỳ hậu sản). Vì vậy, bạn sẽ cần tiếp tục tiêm Heparin trong giai đoạn này. Sau đó, tùy vào tiền sử bệnh của bạn (có huyết khối trước đó hay không), bác sĩ sẽ quyết định phác đồ điều trị lâu dài.
4. Hội chứng APS có di truyền không?
APS không được coi là một bệnh di truyền trực tiếp từ mẹ sang con. Tuy nhiên, xu hướng mắc các bệnh tự miễn có thể có yếu tố gia đình.
Kết luận
Sảy thai do hội chứng Antiphospholipid là một thử thách y khoa phức tạp và là một gánh nặng tinh thần to lớn. Tuy nhiên, điều quan trọng nhất cần nhớ là đây không phải là một bản án. Nó là một tình trạng có thể chẩn đoán và có thể điều trị hiệu quả. Với sự tiến bộ của y học, việc phát hiện sớm và tuân thủ chặt chẽ phác đồ điều trị đã giúp hàng ngàn phụ nữ vượt qua nỗi đau sảy thai liên tiếp để ôm con yêu vào lòng.
Nếu bạn đã trải qua nỗi đau này, đừng im lặng chịu đựng. Hãy chủ động trao đổi với bác sĩ chuyên khoa về việc thực hiện xét nghiệm APS. Tìm ra đúng nguyên nhân chính là bước đi đầu tiên, vững chắc nhất trên con đường chinh phục giấc mơ làm mẹ.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
