Sa dây rốn là một cấp cứu sản khoa tối khẩn, tuy hiếm gặp nhưng có thể đe dọa trực tiếp đến tính mạng thai nhi nếu không được phát hiện và xử trí trong từng phút, từng giây. Tình huống này được ví như một “cuộc chạy đua với thời gian”, đòi hỏi sự nhanh nhạy, kinh nghiệm và sự phối hợp nhịp nhàng giữa sản phụ, người nhà và toàn bộ đội ngũ y tế.
Bài viết dưới đây, với sự tham vấn chuyên môn, sẽ giúp bạn hiểu rõ và sâu sắc về hiện tượng sa dây rốn: từ nguyên nhân, các yếu tố nguy cơ tiềm ẩn, dấu hiệu cảnh báo sớm, quy trình xử trí cấp cứu “thời gian vàng”, đến các biện pháp phòng ngừa hiệu quả. Mục tiêu cuối cùng là trang bị cho bạn kiến thức cần thiết để bảo vệ an toàn tối đa cho cả mẹ và bé trong hành trình vượt cạn.
 |  |
Sa Dây Rốn là gì? Hiểu đúng về một cấp cứu sản khoa
Khái niệm cốt lõi
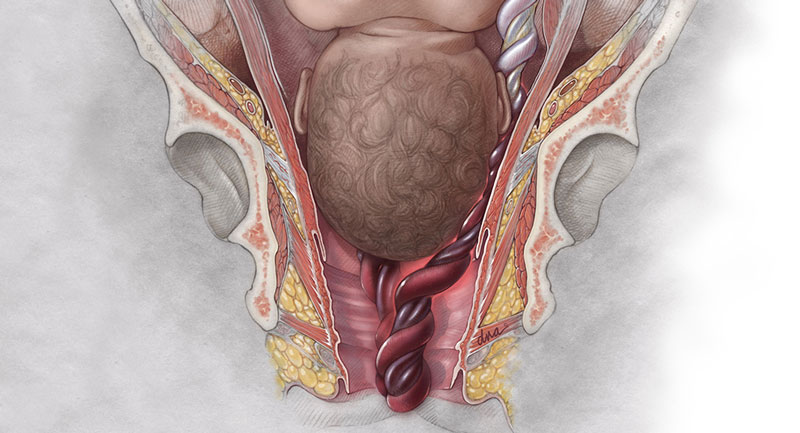
Hãy tưởng tượng dây rốn là “nguồn sống” độc nhất, vận chuyển oxy và dinh dưỡng từ mẹ sang thai nhi. Sa dây rốn (Umbilical Cord Prolapse) là tình trạng dây rốn bị sa xuống, đi trước hoặc nằm bên cạnh phần trình diện của thai (thường là đầu) sau khi vỡ ối.
Khi điều này xảy ra, ngôi thai sẽ như một vật cản, đè ép trực tiếp lên dây rốn, khiến “nguồn sống” này bị tắc nghẽn hoàn toàn hoặc một phần. Tuần hoàn máu từ bánh nhau đến thai nhi bị gián đoạn đột ngột, dẫn đến tình trạng thai nhi bị thiếu oxy cấp tính, một tình huống có thể gây tổn thương não không hồi phục hoặc tử vong chỉ trong vài phút.
Phân loại các hình thái Sa dây rốn
Dựa vào vị trí của dây rốn, các chuyên gia sản khoa phân loại sa dây rốn thành 3 dạng chính:
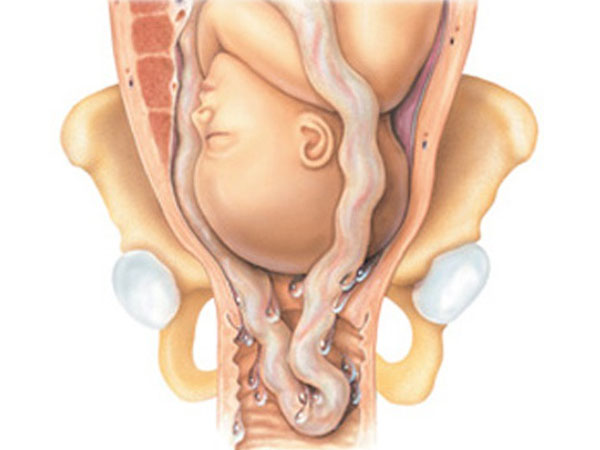
- Sa dây rốn ra ngoài (Overt Prolapse): Đây là thể rõ ràng và phổ biến nhất. Sau khi vỡ ối, dây rốn trôi tuột qua cổ tử cung, lọt vào âm đạo và thậm chí có thể nhìn thấy ở bên ngoài âm hộ.
- Sa dây rốn bên ngôi (Occult Prolapse): Dây rốn nằm kẹt dọc theo ngôi thai (đầu hoặc mông) nhưng chưa vượt qua được ngôi thai. Thể này rất khó phát hiện qua thăm khám thông thường mà chủ yếu được nhận biết qua biểu hiện suy thai trên monitoring.
- Sa dây rốn trước ngôi (Forelying Cord): Dây rốn nằm giữa ngôi thai và màng ối còn nguyên vẹn. Tình trạng này có thể được phát hiện qua siêu âm hoặc khi thăm khám. Nó là một yếu tố tiên lượng, cảnh báo nguy cơ cao sẽ xảy ra sa dây rốn thực sự ngay khi vỡ ối.
Phân biệt Sa dây rốn và Dây rốn quấn cổ
Rất nhiều thai phụ lo lắng khi nghe kết quả siêu âm “dây rốn quấn cổ”. Tuy nhiên, cần phân biệt rõ hai tình trạng này:
- Dây rốn quấn cổ: Là tình trạng dây rốn quấn quanh cổ thai nhi, khá phổ biến (khoảng 20-30% thai kỳ) và đa số trường hợp không gây nguy hiểm. Dây rốn vẫn có thể di chuyển và tuần hoàn máu thường không bị ảnh hưởng.
- Sa dây rốn: Là tình trạng dây rốn bị sa xuống trước ngôi thai và bị chèn ép. Đây là một cấp cứu sản khoa thực sự.
Nguyên nhân và các yếu tố nguy cơ cao cần cảnh giác
Sa dây rốn không xảy ra ngẫu nhiên. Nó thường là hệ quả của một hoặc nhiều yếu tố khiến cho ngôi thai không thể che kín được lối ra của cổ tử cung sau khi vỡ ối.
Các nhóm nguyên nhân chính
- Bất thường từ phía thai nhi:
- Ngôi thai bất thường: Đây là yếu tố nguy cơ hàng đầu. Ngôi mông, ngôi ngang, hoặc ngôi đầu cao (đầu chưa lọt vào khung chậu) tạo ra một khoảng trống lớn giữa ngôi thai và cổ tử cung, cho phép dây rốn dễ dàng trượt xuống.
- Thai nhỏ hoặc sinh non: Đầu thai nhi quá nhỏ so với khung chậu của mẹ, không thể tạo thành một “nút chặn” hiệu quả khi ối vỡ.
- Đa thai: Đặc biệt sau khi sinh thai thứ nhất, tử cung trống đột ngột có thể khiến dây rốn của thai thứ hai bị sa xuống.
- Bất thường từ phần phụ của thai:
- Đa ối: Lượng nước ối quá nhiều tạo ra một “dòng chảy” mạnh và đột ngột khi vỡ ối, có thể cuốn theo dây rốn xuống trước.
- Dây rốn dài bất thường (>70cm): Dây rốn càng dài càng dễ bị sa.
- Nhau bám thấp hoặc nhau tiền đạo: Vị trí bánh nhau bất thường cũng có thể liên quan đến nguy cơ sa dây rốn.
- Can thiệp sản khoa:
- Bấm ối chủ động: Đặc biệt nguy hiểm khi bấm ối lúc ngôi thai còn cao, chưa áp sát vào cổ tử cung. Đây là một trong những nguyên nhân phổ biến nhất gây sa dây rốn tại bệnh viện.
- Xoay thai ngoại hoặc nội xoay thai: Các thủ thuật thay đổi ngôi thai cũng làm tăng nguy cơ này.
Thống kê đáng chú ý: Tỷ lệ sa dây rốn chung chỉ khoảng 0.1% – 0.6% các ca sinh. Tuy nhiên, con số này tăng vọt ở các nhóm nguy cơ. Một nghiên cứu của Hiệp hội Sản phụ khoa Hoa Kỳ (ACOG) cho thấy nguy cơ sa dây rốn ở ngôi mông cao gấp 5-10 lần và ở ngôi ngang cao gấp 20 lần so với ngôi đầu bình thường.
Dấu hiệu nhận biết Sa dây rốn: Lắng nghe cơ thể và theo dõi y tế
Nhận biết sớm là chìa khóa để cứu sống thai nhi. Dấu hiệu có thể đến từ cảm nhận của sản phụ hoặc từ các theo dõi y tế.
1. Dấu hiệu sản phụ có thể cảm nhận trực tiếp
- Cảm giác “có gì đó trôi ra” đột ngột: Ngay sau khi vỡ ối, bạn có thể cảm thấy một cấu trúc mềm, trơn, giống như một sợi dây nhỏ trôi vào trong âm đạo hoặc thò ra ngoài.
- Nhìn thấy hoặc sờ thấy dây rốn: Trong trường hợp sa dây rốn ra ngoài, bạn hoặc người nhà có thể nhìn thấy một đoạn dây màu trắng ngà, tím tái ở cửa mình. Nếu sờ vào, có thể cảm nhận được nó đang đập nhẹ theo nhịp tim thai.
2. Dấu hiệu qua thăm khám của nhân viên y tế
Khi thăm khám âm đạo sau khi vỡ ối, bác sĩ hoặc nữ hộ sinh có thể sờ thấy một cấu trúc mềm, dạng dây và đang đập nằm ngay trước ngôi thai. Đây là dấu hiệu chẩn đoán xác định.
3. Dấu hiệu trên Monitoring tim thai (Dấu hiệu báo động đỏ)
Đây là dấu hiệu quan trọng nhất, đặc biệt trong trường hợp sa dây rốn bên ngôi (thể ẩn). Khi dây rốn bị chèn ép, tim thai sẽ phản ứng ngay lập tức:
- Nhịp tim thai giảm đột ngột, kéo dài (Prolonged Bradycardia): Tim thai đột ngột giảm xuống dưới 110 nhịp/phút và kéo dài trên 2-3 phút. Đây là dấu hiệu nguy hiểm nhất.
- Nhịp giảm biến đổi nặng (Severe Variable Decelerations): Biểu đồ tim thai có dạng hình chữ V hoặc U sâu, rộng, cho thấy sự chèn ép dây rốn lặp đi lặp lại.
- Mất dao động nội tại: Tim thai không còn những biến đổi tự nhiên, biểu đồ gần như một đường thẳng, cho thấy thai nhi đang cạn kiệt oxy dự trữ.
Mức độ nguy hiểm của Sa dây rốn: Cuộc chiến trong “Thời Gian Vàng”
Thiếu oxy cấp tính và tổn thương não không hồi phục
“Thời gian vàng” trong cấp cứu sa dây rốn được tính bằng phút, thậm chí bằng giây.
- Từ 0-5 phút: Thai nhi bắt đầu thiếu oxy, nhưng não bộ vẫn có thể chịu đựng được.
- Sau 5-7 phút: Các tế bào não bắt đầu bị tổn thương do thiếu oxy. Nếu tình trạng chèn ép không được giải quyết, tổn thương này sẽ trở nên không thể hồi phục.
- Sau 10-15 phút: Nguy cơ thai nhi tử vong trong tử cung hoặc bị di chứng thần kinh nặng nề vĩnh viễn (như bại não, chậm phát triển) là rất cao.
Mục tiêu của mọi quy trình cấp cứu là phải đưa em bé ra ngoài an toàn trước khi “thời gian vàng” kết thúc.
So sánh nguy cơ giữa các ngôi thai
| Ngôi thai | Tỷ lệ sa dây rốn (ước tính) | Mức độ nguy hiểm |
| Ngôi đầu (chưa lọt) | Thấp đến trung bình (0.5%) | Cao nếu không phát hiện kịp thời |
| Ngôi mông không hoàn toàn | Trung bình (4-6%) | Rất cao do phần mông không che kín |
| Ngôi ngang | Cao nhất (10-20%) | Cực kỳ nguy hiểm, gần như chắc chắn xảy ra khi vỡ ối |
Trích dẫn chuyên gia: “Trong cấp cứu sa dây rốn, mọi quyết định đều phải nhanh và chính xác. Không có thời gian cho sự do dự. Phản ứng đầu tiên của sản phụ và quy trình phối hợp của bệnh viện quyết định 90% khả năng sống còn của em bé.” – Một chuyên gia Sản khoa tại TP.HCM chia sẻ.
Xử trí cấp cứu Sa dây rốn: Hành động nhanh cứu sống thai nhi
Đây là phần quan trọng nhất. Hành động đúng trong những giây phút đầu tiên có thể thay đổi hoàn toàn tiên lượng.
Hướng dẫn cho sản phụ và người nhà (Khi ở nhà hoặc trên đường đến viện)
Nếu bạn nghi ngờ mình bị sa dây rốn (đặc biệt sau khi vỡ ối), hãy thực hiện NGAY LẬP TỨC các bước sau:
- GIỮ BÌNH TĨNH: Hoảng loạn sẽ làm bạn mất khả năng hành động đúng. Hãy hít thở sâu.
- GỌI CẤP CỨU (115) NGAY LẬP TỨC: Thông báo rõ ràng: “Tôi đang mang thai, vừa vỡ ối và nghi ngờ bị sa dây rốn.”
- THAY ĐỔI TƯ THẾ: Đây là hành động quan trọng nhất để cứu con bạn. Lập tức chuyển sang tư thế chổng mông (Knee-chest position).
- Quỳ gối trên sàn hoặc giường, sau đó từ từ hạ vai và đầu xuống thấp, giữ cho mông ở vị trí cao nhất có thể.
- Tại sao? Tư thế này sử dụng trọng lực để giúp ngôi thai dịch chuyển nhẹ ra khỏi khung chậu, làm giảm áp lực chèn ép lên dây rốn, tạm thời tái lập lại dòng máu cho thai nhi.
- KHÔNG CỐ ĐẨY DÂY RỐN VÀO LẠI: Nếu thấy dây rốn thò ra ngoài, tuyệt đối không được đẩy ngược vào vì có thể gây tổn thương hoặc co thắt mạch máu. Hãy dùng một chiếc khăn sạch, làm ẩm bằng nước ấm rồi che phủ lỏng lên dây rốn để giữ ấm và tránh nhiễm trùng.
- Chờ đội cấp cứu đến và duy trì tư thế chổng mông trong suốt quá trình vận chuyển.
Quy trình xử trí chuẩn tại bệnh viện
Khi sản phụ sa dây rốn được đưa đến viện, một quy trình báo động đỏ sẽ được kích hoạt:
- Báo động toàn viện: Kích hoạt quy trình cấp cứu sản khoa, huy động ê-kíp bác sĩ sản, bác sĩ gây mê, bác sĩ nhi sơ sinh và phòng mổ.
- Giảm chèn ép tức thời: Một bác sĩ hoặc nữ hộ sinh sẽ đeo găng vô khuẩn, đưa tay vào âm đạo và dùng ngón tay để đẩy và giữ ngôi thai lên cao, không cho nó đè vào dây rốn. Hành động này sẽ được duy trì liên tục cho đến khi em bé được mổ lấy ra.
- Sử dụng thuốc giảm co: Tiêm thuốc giảm co thắt tử cung (như Terbutaline) để làm ngưng các cơn gò, giảm thêm áp lực lên dây rốn.
- Chuẩn bị mổ lấy thai khẩn cấp: Sản phụ được chuyển ngay đến phòng mổ. Gây mê toàn thân thường được ưu tiên để tiết kiệm thời gian.
- Mổ lấy thai: Đây là phương pháp duy nhất để giải quyết triệt để tình trạng sa dây rốn và cứu sống thai nhi.
Phòng ngừa Sa dây rốn: Có thể làm gì để giảm thiểu rủi ro?
Mặc dù không thể phòng ngừa tuyệt đối, nhưng việc quản lý tốt các yếu tố nguy cơ có thể làm giảm đáng kể khả năng xảy ra sa dây rốn.
- Quản lý thai kỳ chặt chẽ: Khám thai định kỳ để phát hiện sớm các yếu tố nguy cơ như ngôi thai bất thường, đa ối. Bác sĩ có thể thảo luận với bạn về phương án sinh phù hợp (ví dụ: mổ lấy thai chủ động cho ngôi ngang).
- Nhập viện sớm khi có dấu hiệu chuyển dạ: Nếu bạn thuộc nhóm nguy cơ cao (ngôi mông, đa ối…), hãy nhập viện ngay khi có dấu hiệu chuyển dạ để được theo dõi sát.
- Thận trọng với các can thiệp sản khoa: Việc bấm ối chỉ nên được thực hiện khi có chỉ định rõ ràng và khi ngôi thai đã lọt tốt. Sau khi bấm ối, tim thai phải được theo dõi liên tục.
- Hành động của sản phụ: Sau khi vỡ ối (dù là tự nhiên hay do can thiệp), hãy hạn chế đi lại, nằm nghỉ và thông báo ngay cho nhân viên y tế để được kiểm tra tim thai và tình trạng ngôi thai.
Câu hỏi thường gặp (FAQs)
1. Sa dây rốn có phải luôn luôn mổ lấy thai không? Hầu như là luôn luôn (trên 99% trường hợp). Mổ lấy thai khẩn cấp là cách duy nhất để đưa em bé ra ngoài đủ nhanh trước khi bị tổn thương não. Chỉ trong một vài trường hợp cực hiếm (thai phụ chuyển dạ rất nhanh, cổ tử cung đã mở hết và em bé có thể sinh ngay lập tức qua ngả âm đạo), bác sĩ mới cân nhắc sinh thường.
2. Em bé có bị ảnh hưởng lâu dài sau khi bị sa dây rốn không? Tiên lượng của em bé phụ thuộc hoàn toàn vào thời gian từ lúc dây rốn bị chèn ép đến khi em bé được sinh ra. Nếu được xử trí trong “thời gian vàng” (dưới 10 phút), đa số các em bé sẽ phục hồi tốt và không có di chứng lâu dài. Nếu thời gian kéo dài hơn, nguy cơ bại não và các tổn thương thần kinh khác sẽ tăng lên.
3. Làm sao để phân biệt nước ối và nước tiểu són? Nước ối thường trong, không màu (hoặc hơi vàng nhạt), không có mùi khai như nước tiểu và chảy ra một cách thụ động, không thể kiểm soát. Nếu bạn không chắc chắn, hãy dùng băng vệ sinh và đến cơ sở y tế gần nhất để kiểm tra.
4. Nếu tôi đã bị sa dây rốn ở lần mang thai trước, lần sau có nguy cơ bị lại không? Nguy cơ sa dây rốn không tăng lên chỉ vì bạn đã có tiền sử, trừ khi các yếu tố nguy cơ ban đầu (như khung chậu hẹp, ngôi thai bất thường) vẫn còn tồn tại trong lần mang thai sau. Hãy thảo luận kỹ với bác sĩ về tiền sử của bạn để có kế hoạch theo dõi thai kỳ tốt nhất.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
