Múa vờn (Athetosis) là một trong những rối loạn vận động ít gặp nhưng lại gây ảnh hưởng nghiêm trọng đến khả năng kiểm soát cơ thể, đặc biệt là ở trẻ em mắc các bệnh lý thần kinh bẩm sinh như bại não. Với những chuyển động uốn éo, chậm rãi nhưng liên tục và không tự chủ, múa vờn không chỉ làm gián đoạn sinh hoạt hàng ngày mà còn tạo nên gánh nặng tâm lý cho cả người bệnh lẫn gia đình.
Vậy múa vờn là gì? Làm thế nào để chẩn đoán và điều trị hiệu quả? Bài viết dưới đây sẽ cung cấp cái nhìn toàn diện, chuyên sâu từ góc độ y học thực chứng, giúp bạn hiểu rõ hơn về rối loạn vận động này.

Múa vờn là gì?
Định nghĩa y học
Múa vờn (tiếng Anh: Athetosis) là một dạng rối loạn vận động đặc trưng bởi các cử động chậm, liên tục, không đều và uốn éo ở các chi, cổ, mặt hoặc thân mình. Người bệnh không thể kiểm soát hoàn toàn các cử động này, và chúng thường xảy ra nhiều hơn khi cố gắng thực hiện các động tác chủ ý như cầm, nắm, ăn uống hoặc viết lách.
Phân loại
- Athetosis đơn thuần: Chủ yếu gồm các cử động ngoằn ngoèo, không có yếu tố giật nhanh như trong múa giật.
- Athetosis phối hợp: Phổ biến nhất, thường đi kèm với các rối loạn khác như múa giật (choreoathetosis) hoặc loạn trương lực cơ (dystonia).
So sánh với các rối loạn vận động khác
| Tiêu chí | Múa vờn (Athetosis) | Múa giật (Chorea) | Loạn trương lực cơ (Dystonia) |
|---|---|---|---|
| Tốc độ vận động | Chậm, liên tục | Nhanh, đột ngột | Co thắt kéo dài |
| Dạng vận động | Uốn éo, ngoằn ngoèo | Giật giật, không đều | Gồng cứng, vặn vẹo |
| Vị trí thường gặp | Chi, mặt, cổ | Chi, thân | Toàn thân hoặc khu trú |
Nguyên nhân gây múa vờn
Múa vờn không phải là một bệnh riêng biệt mà là biểu hiện của sự tổn thương hệ thần kinh trung ương, đặc biệt là vùng nhân nền (basal ganglia) – khu vực kiểm soát vận động tinh tế.
1. Bại não thể múa vờn
Đây là nguyên nhân phổ biến nhất ở trẻ em. Theo Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh Hoa Kỳ (CDC), khoảng 10-15% trẻ bị bại não thuộc thể múa vờn. Tổn thương thường xảy ra trong quá trình sinh do thiếu oxy, nhiễm trùng hoặc vàng da nhân (kernicterus).
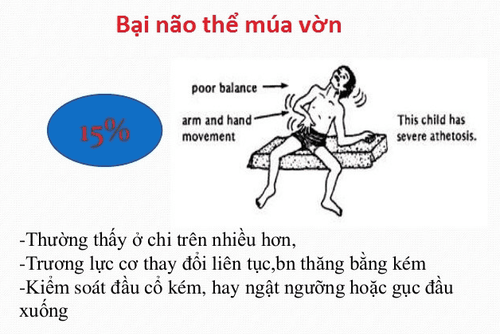
2. Bệnh di truyền thần kinh
- Bệnh Huntington: Một bệnh lý thần kinh di truyền, thường xuất hiện ở người lớn tuổi. Biểu hiện bằng phối hợp múa giật, múa vờn và suy giảm trí tuệ tiến triển.
- Bệnh Wilson: Rối loạn chuyển hóa đồng gây tổn thương gan và não, dẫn đến các rối loạn vận động như múa vờn và run tay.
3. Tổn thương thần kinh mắc phải
Người lớn có thể bị múa vờn thứ phát sau các nguyên nhân như:
- Đột quỵ vùng nhân nền
- Viêm não hoặc nhiễm trùng não
- Chấn thương sọ não
- Tác dụng phụ của một số thuốc an thần, chống loạn thần
Dấu hiệu nhận biết múa vờn
Triệu chứng điển hình
- Chuyển động chậm rãi, uốn éo liên tục ở các đầu chi như bàn tay, bàn chân
- Không kiểm soát được các cử động dù đang nghỉ ngơi hay đang hoạt động
- Khó thực hiện các động tác tinh như viết chữ, sử dụng thìa muỗng
- Thay đổi tư thế bất thường khi đi đứng hoặc giao tiếp
Triệu chứng đi kèm
- Nói khó, nuốt khó nếu ảnh hưởng đến cơ vùng miệng – họng
- Run tay, co cứng cơ (trong các thể phối hợp)
- Rối loạn hành vi hoặc nhận thức nếu nguyên nhân liên quan đến tổn thương não lan rộng
Ví dụ lâm sàng thực tế
“Con tôi được chẩn đoán bại não thể múa vờn khi mới 10 tháng tuổi. Cháu thường xuyên vặn tay, xoay người bất thường. Bác sĩ cho biết nguyên nhân do tổn thương vùng não điều khiển vận động do vàng da kéo dài sau sinh. Hiện cháu đang tập vật lý trị liệu mỗi ngày.” – Chị L.T.N (TP.HCM).
Chẩn đoán múa vờn: Từ lâm sàng đến hình ảnh học
Chẩn đoán múa vờn chủ yếu dựa vào việc quan sát các cử động bất thường đặc trưng và xác định nguyên nhân tiềm ẩn gây tổn thương não.
1. Khám lâm sàng và khai thác tiền sử
- Quan sát cử động: Bác sĩ chuyên khoa thần kinh sẽ quan sát kỹ các cử động không tự chủ của bệnh nhân khi nghỉ ngơi và khi thực hiện các động tác chủ ý. Đặc điểm “chậm, liên tục, uốn éo” của múa vờn là yếu tố then chốt để nhận diện.
- Khai thác tiền sử bệnh:
- Ở trẻ em: Hỏi về tiền sử sản khoa (sinh non, ngạt, vàng da sơ sinh nặng), các mốc phát triển vận động, tiền sử nhiễm trùng thần kinh.
- Ở người lớn: Hỏi về tiền sử đột quỵ, chấn thương sọ não, viêm não, sử dụng thuốc.
- Tiền sử gia đình: Tìm kiếm các bệnh lý di truyền thần kinh (như bệnh Huntington, Wilson).
- Đánh giá các triệu chứng đi kèm: Nói khó, nuốt khó, rối loạn nhận thức, run, co cứng cơ.
2. Xét nghiệm cận lâm sàng
a. Chẩn đoán hình ảnh não (MRI hoặc CT scan):
- Đây là xét nghiệm quan trọng nhất để xác định nguyên nhân gây tổn thương não.
- MRI sọ não: Có độ phân giải cao, giúp phát hiện các tổn thương ở vùng nhân nền (thalamus, hạch nền) do đột quỵ, thiếu oxy, viêm não, hoặc các bệnh lý thoái hóa.
- CT scan sọ não: Có thể được dùng trong trường hợp cấp cứu để loại trừ xuất huyết não hoặc các tổn thương lớn.
b. Xét nghiệm máu và nước tiểu:
- Xét nghiệm đồng trong máu và nước tiểu 24 giờ (để chẩn đoán bệnh Wilson): Nếu nghi ngờ bệnh Wilson, cần đo nồng độ ceruloplasmin, đồng tự do và đồng trong nước tiểu 24 giờ.
- Xét nghiệm gen: Nếu nghi ngờ bệnh di truyền (ví dụ: bệnh Huntington, hoặc các dạng bại não di truyền).
- Các xét nghiệm khác: Tùy theo nguyên nhân nghi ngờ (ví dụ: xét nghiệm viêm não do virus, độc chất, chuyển hóa).
c. Điện não đồ (EEG):
- Ít khi dùng để chẩn đoán múa vờn trực tiếp, nhưng có thể giúp loại trừ các cơn động kinh có biểu hiện vận động bất thường.
3. Chẩn đoán phân biệt
Múa vờn cần được phân biệt với các rối loạn vận động khác có thể có triệu chứng tương tự:
- Múa giật (Chorea): Cử động nhanh, giật, đột ngột hơn.
- Loạn trương lực cơ (Dystonia): Co thắt cơ kéo dài, gây tư thế vặn vẹo bất thường.
- Rối loạn tic (Tic disorders): Các cử động hoặc âm thanh lặp đi lặp lại không tự chủ, có thể bị ức chế tạm thời.
- Rối loạn vận động do thuốc: Tiền sử sử dụng một số loại thuốc có thể gây ra các cử động bất thường.
Điều trị múa vờn: Kiểm soát triệu chứng và phục hồi chức năng
Điều trị múa vờn là một quá trình phức tạp, đòi hỏi sự kiên trì và phối hợp đa chuyên khoa. Mục tiêu chính là kiểm soát các cử động không tự chủ, cải thiện chức năng vận động và nâng cao chất lượng cuộc sống cho người bệnh.
1. Điều trị nguyên nhân gốc (nếu có thể)
- Bệnh Wilson: Điều trị bằng thuốc thải đồng (ví dụ: D-Penicillamine, Trientine) là rất quan trọng và có thể giúp cải thiện đáng kể các triệu chứng vận động.
- Tổn thương do thuốc: Ngừng hoặc thay đổi thuốc đang sử dụng dưới sự giám sát của bác sĩ.
- Viêm não/nhiễm trùng: Điều trị nhiễm trùng bằng kháng sinh, kháng virus phù hợp.
2. Thuốc điều trị triệu chứng
Không có thuốc đặc hiệu để chữa khỏi múa vờn, nhưng một số loại thuốc có thể giúp giảm mức độ nặng của các cử động:
- Thuốc chống loạn thần (Antipsychotics):
- Thuốc ức chế Dopamine: Ví dụ: Haloperidol, Perphenazine (thế hệ 1) hoặc Risperidone, Olanzapine (thế hệ 2). Các thuốc này làm giảm hoạt động của dopamine trong não, từ đó làm giảm các cử động không tự chủ. Tuy nhiên, cần thận trọng với tác dụng phụ (buồn ngủ, tác dụng phụ ngoại tháp).
- Thuốc chống động kinh (Anticonvulsants):
- Ví dụ: Clonazepam, Levetiracetam. Có thể giúp ổn định hoạt động thần kinh và giảm các cử động.
- Thuốc làm giảm co cứng cơ: Ví dụ: Baclofen (dạng uống hoặc bơm tủy) có thể được sử dụng nếu múa vờn kèm theo co cứng cơ.
- Thuốc làm rỗng dopamine (VMAT2 inhibitors): Ví dụ: Tetrabenazine, Deutetrabenazine. Các thuốc này giúp giảm lượng dopamine phóng thích, được dùng trong các rối loạn vận động như múa giật Huntington và có thể được thử nghiệm trong múa vờn.
3. Phục hồi chức năng và vật lý trị liệu
Đây là trụ cột quan trọng trong quản lý múa vờn, đặc biệt ở trẻ em bại não:
- Vật lý trị liệu (Physical Therapy):
- Giúp duy trì tầm vận động khớp, ngăn ngừa co rút cơ.
- Tăng cường sức mạnh các nhóm cơ còn lại, cải thiện khả năng giữ thăng bằng và tư thế.
- Hướng dẫn các bài tập giúp kiểm soát cử động, giảm tính uốn éo.
- Hoạt động trị liệu (Occupational Therapy – OT):
- Giúp bệnh nhân thực hiện các hoạt động sinh hoạt hàng ngày (ăn uống, mặc quần áo, vệ sinh cá nhân) bằng cách sử dụng các dụng cụ hỗ trợ thích nghi hoặc thay đổi kỹ thuật thực hiện.
- Cải thiện khả năng vận động tinh tế.
- Trị liệu ngôn ngữ và lời nói (Speech-Language Therapy):
- Nếu múa vờn ảnh hưởng đến cơ vùng miệng, họng, gây nói khó (dysarthria) hoặc nuốt khó (dysphagia). Liệu pháp này giúp cải thiện khả năng giao tiếp và giảm nguy cơ sặc khi ăn.
4. Can thiệp phẫu thuật (trong một số trường hợp chọn lọc)
- Kích thích não sâu (Deep Brain Stimulation – DBS):
- Là một lựa chọn được cân nhắc cho những trường hợp múa vờn nặng, kháng trị với thuốc, đặc biệt khi kèm theo loạn trương lực cơ.
- Bác sĩ phẫu thuật sẽ cấy điện cực vào vùng nhân nền của não và kết nối với một thiết bị tạo xung dưới da để điều chỉnh hoạt động điện bất thường của não. DBS có thể giúp cải thiện đáng kể các cử động không tự chủ và chức năng vận động.
Quản lý lâu dài và hỗ trợ cho người mắc múa vờn
Quản lý múa vờn là một hành trình dài, đòi hỏi sự kiên nhẫn, phối hợp giữa các chuyên gia y tế, gia đình và cộng đồng để đảm bảo chất lượng cuộc sống tốt nhất cho người bệnh.
1. Quản lý bệnh mãn tính
- Tuân thủ điều trị: Uống thuốc đúng liều, đúng giờ theo chỉ định của bác sĩ để kiểm soát triệu chứng.
- Tái khám định kỳ: Rất quan trọng để đánh giá đáp ứng điều trị, điều chỉnh liều thuốc và phát hiện sớm các biến chứng hoặc tác dụng phụ.
- Duy trì phục hồi chức năng: Các bài tập vật lý trị liệu và hoạt động trị liệu cần được duy trì thường xuyên để ngăn ngừa co rút, duy trì sức mạnh cơ và chức năng.
2. Hỗ trợ dinh dưỡng
- Kiểm soát khó nuốt: Nếu có nuốt khó, cần điều chỉnh chế độ ăn (thức ăn mềm, sệt) và học các kỹ thuật nuốt an toàn để tránh sặc, suy dinh dưỡng.
3. Thích nghi môi trường sống
- Điều chỉnh nhà cửa: Lắp đặt tay vịn, thanh chắn, dọn dẹp vật cản để giảm nguy cơ té ngã.
- Sử dụng dụng cụ hỗ trợ: Gậy, khung tập đi, xe lăn (nếu cần), dụng cụ ăn uống chuyên biệt để giúp người bệnh độc lập hơn trong sinh hoạt.
4. Hỗ trợ tâm lý xã hội
- Tâm lý trị liệu: Giúp người bệnh và gia đình đối phó với những thách thức về cảm xúc, giảm lo âu, trầm cảm do rối loạn vận động gây ra.
- Các nhóm hỗ trợ: Tham gia các nhóm hỗ trợ cho người mắc rối loạn vận động hoặc bại não để chia sẻ kinh nghiệm, nhận sự đồng cảm và học hỏi.
- Giáo dục cộng đồng: Nâng cao nhận thức về múa vờn để giảm kỳ thị và tạo môi trường hòa nhập hơn cho người bệnh.
5. Phòng ngừa
- Sàng lọc sớm ở trẻ sơ sinh: Phát hiện và điều trị kịp thời vàng da sơ sinh nặng để ngăn ngừa biến chứng vàng da nhân (kernicterus) gây tổn thương não và múa vờn.
- Kiểm soát các yếu tố nguy cơ đột quỵ: Ở người lớn, kiểm soát huyết áp, tiểu đường, mỡ máu để giảm nguy cơ đột quỵ gây tổn thương nhân nền.
- Tiêm chủng: Phòng ngừa viêm não, viêm màng não do nhiễm trùng.
Kết luận
Múa vờn (Athetosis) là một rối loạn vận động phức tạp, gây ra những cử động uốn éo, không tự chủ, ảnh hưởng sâu sắc đến cuộc sống của người mắc, đặc biệt là ở trẻ em bại não. Mặc dù là hậu quả của tổn thương não, nhưng việc chẩn đoán sớm dựa trên quan sát lâm sàng và hình ảnh học (MRI), cùng với phác đồ điều trị đa chiều (thuốc, vật lý trị liệu, và đôi khi là phẫu thuật DBS) có thể giúp kiểm soát triệu chứng hiệu quả.
Quản lý lâu dài bao gồm việc duy trì phục hồi chức năng, hỗ trợ tâm lý và thích nghi môi trường sống là chìa khóa để người bệnh múa vờn có thể phát huy tối đa khả năng của mình và sống một cuộc đời có ý nghĩa. Hãy chung tay nâng cao nhận thức về rối loạn này để người bệnh và gia đình nhận được sự hỗ trợ cần thiết, vượt qua những thách thức mà múa vờn mang lại.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
