MDS loạn sản một dòng là một dạng của hội chứng rối loạn sinh tủy – một nhóm bệnh lý huyết học mạn tính có thể tiến triển thành ung thư máu. Mặc dù ít gặp hơn so với các thể MDS khác, dạng loạn sản một dòng vẫn tiềm ẩn nhiều nguy cơ nghiêm trọng nếu không được chẩn đoán và điều trị kịp thời. Bài viết này sẽ giúp bạn hiểu rõ hơn về bản chất, triệu chứng, chẩn đoán và phương pháp điều trị của tình trạng bệnh lý này.
Theo Tổ chức Y tế Thế giới (WHO), MDS là nguyên nhân đứng hàng đầu trong nhóm bệnh lý tủy xương mạn tính ở người cao tuổi, nhưng hiện nay bệnh có xu hướng gia tăng ở cả nhóm tuổi trẻ hơn do tác động của môi trường và yếu tố di truyền.
MDS là gì? Phân loại loạn sản một dòng và nhiều dòng
Tổng quan về hội chứng rối loạn sinh tủy (MDS)
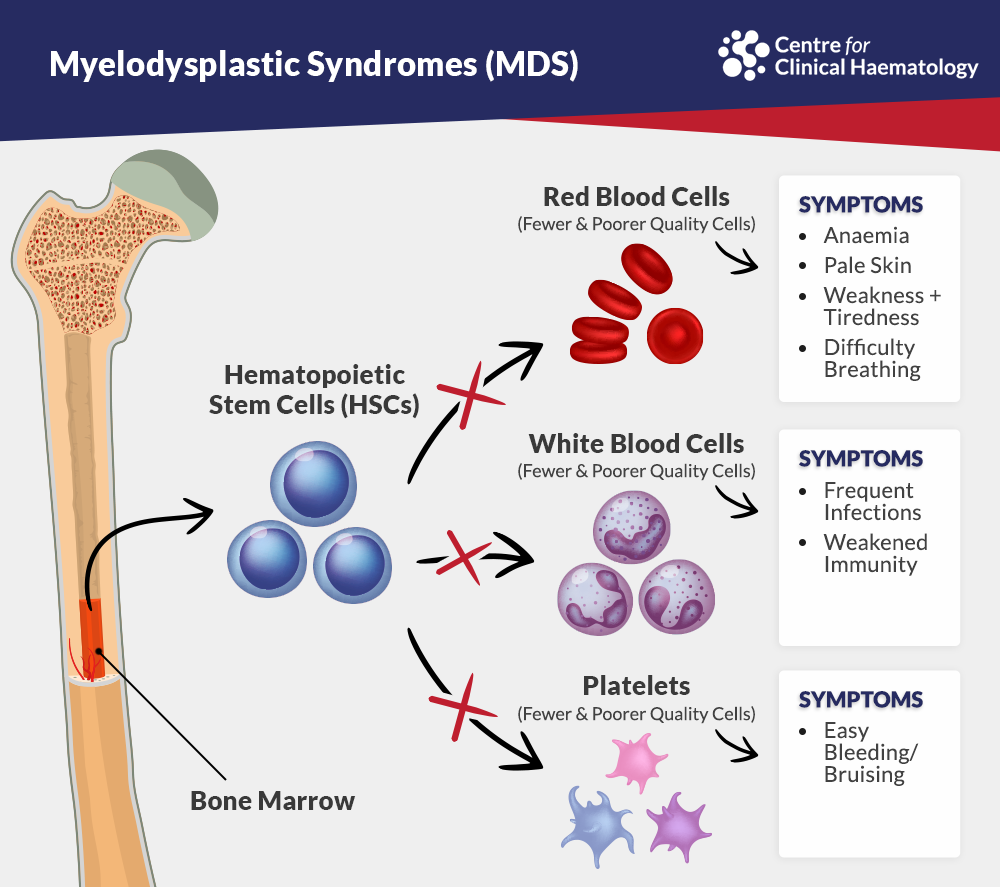
MDS (Myelodysplastic Syndromes) là nhóm bệnh lý phát sinh từ tế bào gốc tạo máu trong tủy xương. Ở người mắc MDS, tủy xương sản xuất các tế bào máu không hoàn chỉnh, bị biến dạng hoặc chết sớm, dẫn đến tình trạng thiếu máu, giảm bạch cầu, và giảm tiểu cầu trong máu ngoại vi.
Các thể MDS được phân loại dựa trên loại dòng tế bào máu bị ảnh hưởng: một dòng (single-lineage dysplasia) hoặc nhiều dòng (multi-lineage dysplasia).
Phân biệt loạn sản một dòng và nhiều dòng
| Tiêu chí | Loạn sản một dòng | Loạn sản nhiều dòng |
|---|---|---|
| Số dòng tế bào bị ảnh hưởng | 1 dòng (hồng cầu, bạch cầu hoặc tiểu cầu) | ≥ 2 dòng |
| Đặc điểm máu ngoại vi | Thường chỉ thiếu máu đơn thuần | Thiếu máu kèm giảm bạch cầu và/hoặc tiểu cầu |
| Tiên lượng | Tốt hơn, chậm tiến triển | Xấu hơn, nguy cơ chuyển thành AML cao hơn |
Vì sao cần phân loại chính xác?
Phân loại đúng thể bệnh giúp bác sĩ lựa chọn hướng điều trị hiệu quả, đánh giá tiên lượng chính xác và theo dõi nguy cơ chuyển thành bệnh bạch cầu cấp (AML). Việc xác định bệnh nhân đang ở thể loạn sản một dòng có thể giúp tránh được các điều trị xâm lấn không cần thiết ở giai đoạn đầu.
Nguyên nhân gây ra MDS với loạn sản một dòng
Yếu tố di truyền và đột biến gen
Các nghiên cứu hiện đại đã xác định được một số đột biến gen liên quan đến MDS như SF3B1, TET2, ASXL1,… Những đột biến này làm rối loạn quá trình biệt hóa tế bào máu và góp phần hình thành các dòng tế bào bất thường.
- Đột biến SF3B1 thường liên quan đến thể MDS có vòng sideroblast
- Các đột biến khác như RUNX1 và TP53 có thể tiên lượng xấu hơn
Tác nhân môi trường và hóa chất
Tiếp xúc lâu dài với các chất độc như benzen, thuốc trừ sâu, hoặc khói bụi công nghiệp là những yếu tố nguy cơ đã được chứng minh. Ngoài ra, những người làm việc trong ngành hóa chất, luyện kim, hoặc sản xuất thuốc nhuộm có tỷ lệ mắc MDS cao hơn trung bình.
Bệnh lý nền và tiền sử xạ trị
Những bệnh nhân từng điều trị ung thư bằng hóa trị hoặc xạ trị có thể phát triển hội chứng MDS thứ phát. Đây là nhóm có tiên lượng phức tạp và cần theo dõi sát.
Ví dụ thực tế: Một phụ nữ 52 tuổi từng điều trị ung thư vú bằng hóa trị 5 năm trước, hiện được chẩn đoán MDS loạn sản một dòng. Chẩn đoán sớm giúp cô điều trị bảo tồn hiệu quả và tránh được biến chứng nghiêm trọng.
Dấu hiệu và triệu chứng thường gặp
Triệu chứng do thiếu máu
Do hồng cầu không trưởng thành hoặc chết sớm, bệnh nhân MDS thường biểu hiện:
- Mệt mỏi kéo dài
- Chóng mặt, hoa mắt
- Da xanh xao, niêm nhợt
Biểu hiện do giảm bạch cầu
Bệnh nhân dễ bị nhiễm trùng do hệ miễn dịch suy yếu, biểu hiện như:
- Sốt không rõ nguyên nhân
- Nhiễm trùng tái phát: viêm phổi, viêm họng, áp xe
Dấu hiệu giảm tiểu cầu
Giảm tiểu cầu có thể gây xuất huyết dưới da và niêm mạc:
- Dễ bầm tím, chảy máu chân răng
- Xuất huyết dưới da không rõ nguyên nhân
Các triệu chứng không đặc hiệu khác
Ngoài các biểu hiện rõ ràng về huyết học, người bệnh có thể có:
- Đau xương, đặc biệt ở xương dài
- Sút cân không rõ nguyên nhân
- Ăn kém, rối loạn tiêu hóa

Phương pháp chẩn đoán MDS loạn sản một dòng
Xét nghiệm công thức máu ngoại vi
Là bước đầu tiên để phát hiện các bất thường huyết học:
- Thiếu máu không tái tạo
- Hồng cầu nhỏ, hình dạng bất thường
- Giảm nhẹ hoặc bình thường bạch cầu và tiểu cầu
Sinh thiết tủy xương
Đây là tiêu chuẩn vàng trong chẩn đoán MDS. Mẫu tủy xương được lấy để quan sát hình thái tế bào và tỷ lệ biệt hóa:
- Tăng sinh tế bào nhưng không hiệu quả
- Loạn sản rõ rệt ở một dòng tế bào (thường là hồng cầu)
Phân tích di truyền tế bào
Xác định các đột biến gen liên quan giúp định hướng điều trị và đánh giá tiên lượng. Ví dụ:
- Đột biến SF3B1: tiên lượng tốt hơn
- Đột biến TP53: liên quan đến khả năng chuyển thành AML cao
Tiêu chí WHO 2016 và vai trò phân loại
Theo tiêu chuẩn WHO 2016, MDS loạn sản một dòng được xác định khi có loạn sản rõ rệt ở ít nhất 10% tế bào của một dòng duy nhất trong tủy xương, và không có blast tăng cao. Việc áp dụng tiêu chuẩn này giúp bác sĩ thống nhất chẩn đoán và điều trị trên toàn cầu.
Điều trị MDS loạn sản một dòng như thế nào?
Điều trị triệu chứng
Với bệnh nhân có triệu chứng nhẹ hoặc trung bình, đặc biệt là người lớn tuổi, mục tiêu điều trị là kiểm soát triệu chứng và cải thiện chất lượng cuộc sống. Phổ biến nhất là:
- Truyền máu định kỳ để điều trị thiếu máu
- Truyền tiểu cầu nếu có nguy cơ xuất huyết
- Sử dụng kháng sinh phòng hoặc điều trị nhiễm trùng
Thuốc điều hòa miễn dịch và tăng sinh máu
Trong một số trường hợp, bác sĩ có thể chỉ định các thuốc hỗ trợ tạo máu hoặc điều hòa miễn dịch như:
- ESA (Erythropoiesis-Stimulating Agents): kích thích sản sinh hồng cầu, cải thiện tình trạng thiếu máu
- Luspatercept: đặc biệt hiệu quả ở bệnh nhân có đột biến SF3B1
- Lenalidomide: dùng trong MDS có bất thường nhiễm sắc thể 5q-
Các thuốc này giúp làm chậm tiến triển bệnh và giảm sự phụ thuộc vào truyền máu.
Ghép tế bào gốc tạo máu
Ghép tế bào gốc là phương pháp duy nhất có thể chữa khỏi MDS, nhưng thường chỉ được chỉ định ở bệnh nhân trẻ, có thể trạng tốt và có người hiến phù hợp. Với thể loạn sản một dòng, phương pháp này hiếm khi được áp dụng vì bệnh tiến triển chậm.
Theo dõi và đánh giá tiến triển bệnh
Bệnh nhân cần được theo dõi định kỳ bằng:
- Công thức máu toàn phần mỗi 1–3 tháng
- Xét nghiệm sinh học phân tử mỗi 6–12 tháng
- Đánh giá nguy cơ bằng thang điểm IPSS-R hoặc WPSS
Việc theo dõi sát giúp điều chỉnh kịp thời chiến lược điều trị khi bệnh tiến triển.
Tiên lượng và biến chứng có thể xảy ra
Nguy cơ chuyển thành bệnh bạch cầu cấp
Mặc dù nguy cơ thấp hơn các thể MDS khác, nhưng bệnh nhân loạn sản một dòng vẫn có khả năng tiến triển thành bệnh bạch cầu dòng tủy cấp tính (AML), đặc biệt khi xuất hiện thêm các đột biến mới hoặc tăng tỷ lệ tế bào blast.
Tiên lượng sống còn theo IPSS-R
Hệ thống tiên lượng IPSS-R phân chia bệnh nhân theo nhóm nguy cơ: rất thấp, thấp, trung bình, cao, và rất cao. Phần lớn bệnh nhân MDS một dòng nằm trong nhóm nguy cơ thấp với thời gian sống trung bình từ 5 đến 8 năm.
Tác động đến chất lượng cuộc sống
Bệnh có thể gây mệt mỏi mãn tính, ảnh hưởng đến khả năng lao động, sinh hoạt và tâm lý của người bệnh. Do đó, điều trị không chỉ tập trung vào y học mà còn cần hỗ trợ tinh thần và cải thiện lối sống.
“Tôi từng nghĩ chỉ là thiếu máu thông thường, cho đến khi kết quả tủy đồ xác nhận MDS loạn sản một dòng. Nhờ phát hiện sớm và điều trị kịp thời, tôi đã có lại cuộc sống bình thường.” – Anh H., 45 tuổi, Hà Nội.
Tổng kết: Tầm quan trọng của tầm soát sớm và hiểu đúng về MDS
MDS với loạn sản một dòng là thể bệnh có tiến triển chậm và tiên lượng tương đối tốt nếu được phát hiện sớm và quản lý hiệu quả. Người bệnh nên khám sức khỏe định kỳ, đặc biệt khi có dấu hiệu thiếu máu không rõ nguyên nhân, để được chẩn đoán sớm và điều trị phù hợp.
Việc hiểu rõ về căn bệnh này không chỉ giúp người bệnh sống khỏe mạnh hơn, mà còn góp phần giảm nguy cơ chuyển sang giai đoạn nặng hơn như AML – một bệnh lý ác tính khó kiểm soát.
Câu hỏi thường gặp (FAQ)
MDS loạn sản một dòng có phải ung thư không?
MDS không phải là ung thư máu nhưng được xếp vào nhóm “tiền ung thư”. Một số thể MDS có thể tiến triển thành bệnh bạch cầu cấp nếu không được điều trị.
Bệnh này có thể chữa khỏi hoàn toàn không?
Chỉ ghép tế bào gốc mới có thể chữa khỏi hoàn toàn MDS, tuy nhiên phần lớn bệnh nhân MDS loạn sản một dòng có thể kiểm soát bệnh hiệu quả bằng điều trị bảo tồn trong thời gian dài.
Bệnh có lây không?
Không. MDS là bệnh lý rối loạn sinh tủy, hoàn toàn không lây truyền từ người sang người.
Người bệnh MDS có thể sống bao lâu?
Tùy theo nhóm nguy cơ. Với thể loạn sản một dòng, người bệnh có thể sống thêm từ 5 đến 10 năm hoặc hơn nếu được chăm sóc đúng cách.
Thông tin tham khảo từ: ThuVienBenh.com – Nơi bạn có thể tìm thấy mọi thông tin y khoa cần thiết: từ triệu chứng đến điều trị, tất cả đều được cập nhật chính xác và dễ hiểu.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
