Mất bạch cầu hạt (Agranulocytosis) là một tình trạng y khoa nghiêm trọng, có thể đe dọa tính mạng nếu không được phát hiện và điều trị kịp thời. Dù không phổ biến như các bệnh lý thông thường, nhưng sự suy giảm mạnh mẽ hoặc mất hoàn toàn bạch cầu hạt – đặc biệt là bạch cầu trung tính – khiến cơ thể mất đi hàng rào miễn dịch quan trọng, dễ dẫn đến nhiễm trùng toàn thân nguy hiểm.
Tại ThuVienBenh.com, chúng tôi mong muốn cung cấp cho bạn kiến thức chuyên sâu, chính xác và dễ hiểu nhất về căn bệnh này – từ nguyên nhân, triệu chứng đến cách điều trị hiệu quả.
Mất bạch cầu hạt là gì?
Định nghĩa agranulocytosis
Agranulocytosis là tình trạng thiếu hụt trầm trọng bạch cầu hạt trong máu ngoại vi, đặc biệt là bạch cầu trung tính. Khi số lượng bạch cầu trung tính , nguy cơ nhiễm trùng nghiêm trọng tăng cao và có thể gây tử vong trong thời gian ngắn nếu không xử trí kịp thời.
Phân biệt với giảm bạch cầu trung tính (neutropenia)
Mặc dù hai thuật ngữ này có thể được dùng thay thế nhau, nhưng về bản chất:
- Giảm bạch cầu trung tính (neutropenia): là giảm số lượng bạch cầu trung tính, từ nhẹ đến nặng.
- Mất bạch cầu hạt (agranulocytosis): là mức độ nghiêm trọng nhất của giảm bạch cầu trung tính, gần như không còn khả năng phòng vệ miễn dịch.
Các loại bạch cầu hạt
Bạch cầu hạt là nhóm tế bào miễn dịch bao gồm:
- Bạch cầu trung tính (Neutrophils): Chiếm hơn 50-70% tổng số bạch cầu, là “lá chắn đầu tiên” chống lại vi khuẩn, nấm.
- Bạch cầu ưa acid (Eosinophils) và bạch cầu ưa base (Basophils): Góp phần trong phản ứng dị ứng và ký sinh trùng.
Trong đó, bạch cầu trung tính là yếu tố quyết định trong việc bảo vệ cơ thể trước các tác nhân gây bệnh thông thường.
Nguyên nhân gây mất bạch cầu hạt
Do thuốc
Thuốc là nguyên nhân hàng đầu gây agranulocytosis, thường thông qua ức chế tủy xương hoặc phản ứng tự miễn. Một số nhóm thuốc thường gặp bao gồm:
- Thuốc điều trị động kinh (Carbamazepin, Phenytoin)
- Kháng sinh nhóm sulfonamide, chloramphenicol
- Thuốc điều trị cường giáp (Methimazole, Propylthiouracil)
- Thuốc chống loạn thần (Clozapine – tỷ lệ gây agranulocytosis khoảng 1%)
Việc dùng các loại thuốc này cần được theo dõi công thức máu định kỳ để phát hiện sớm tình trạng suy tủy.
Do bệnh lý
Nhiều bệnh lý có thể ảnh hưởng đến quá trình sản xuất bạch cầu hạt trong tủy xương:
- Hội chứng suy tủy xương (aplastic anemia)
- Bệnh bạch cầu cấp tính (acute leukemia)
- Nhiễm virus: HIV, Epstein-Barr virus (EBV), viêm gan
- Lupus ban đỏ hệ thống: một số trường hợp có thể gây mất bạch cầu qua cơ chế tự miễn
Do yếu tố bẩm sinh, di truyền
Một số bệnh di truyền hiếm gặp như hội chứng Kostmann (suy giảm bạch cầu bẩm sinh) hoặc hội chứng Shwachman-Diamond cũng có thể gây agranulocytosis từ nhỏ.
Các nhóm nguy cơ cao
Các đối tượng sau có nguy cơ cao gặp mất bạch cầu hạt và cần theo dõi sát:
- Bệnh nhân cao tuổi đang dùng nhiều loại thuốc cùng lúc
- Bệnh nhân ung thư đang điều trị hóa chất
- Người có tiền sử suy tủy hoặc rối loạn miễn dịch
- Người có phản ứng quá mẫn với thuốc trong quá khứ
Triệu chứng thường gặp của mất bạch cầu hạt
Dấu hiệu nhiễm trùng tái phát hoặc không lành
Do thiếu bạch cầu hạt, hệ miễn dịch mất khả năng tiêu diệt vi khuẩn thông thường. Người bệnh dễ bị:
- Nhiễm trùng da tái diễn
- Viêm phổi, viêm tai giữa, viêm xoang kéo dài
- Áp xe miệng hoặc vùng hầu họng
Sốt kéo dài, viêm họng không rõ nguyên nhân
Trên 80% bệnh nhân agranulocytosis nhập viện với biểu hiện sốt cao không rõ nguyên nhân hoặc viêm họng kéo dài dù đã dùng kháng sinh. Trong một nghiên cứu tại Hoa Kỳ, tỷ lệ tử vong do nhiễm trùng ở bệnh nhân mất bạch cầu hạt là 21% nếu không được điều trị kịp thời.
Tổn thương miệng – niêm mạc – da không đặc hiệu
Người bệnh thường xuất hiện:
- Loét miệng, viêm nướu, viêm lưỡi
- Vết thương lâu lành, dễ hoại tử
- Ban đỏ, sưng đau vùng quanh hậu môn – sinh dục
Biến chứng nguy hiểm nếu không được phát hiện sớm
Nếu không được can thiệp y tế, bệnh nhân có thể đối mặt với:
- Nhiễm khuẩn huyết (sepsis)
- Suy đa cơ quan
- Tử vong trong vòng vài ngày nếu không có kháng sinh và chăm sóc tích cực
Cơ chế bệnh sinh: Vì sao cơ thể không còn bạch cầu hạt?
Sự ức chế quá trình tạo bạch cầu trong tủy xương
Đây là cơ chế chính trong đa số trường hợp do thuốc hoặc bệnh lý ác tính. Tủy xương bị “tê liệt”, không thể sản sinh các dòng tế bào bạch cầu mới, khiến lượng bạch cầu trung tính giảm mạnh trong máu ngoại vi.
Cơ chế tự miễn – phá hủy bạch cầu
Trong một số trường hợp hiếm, cơ thể sinh ra kháng thể chống lại chính các bạch cầu trung tính – hiện tượng này gặp trong lupus ban đỏ hệ thống hoặc phản ứng thuốc.
Hình ảnh minh họa sự phát triển bất thường của tế bào máu
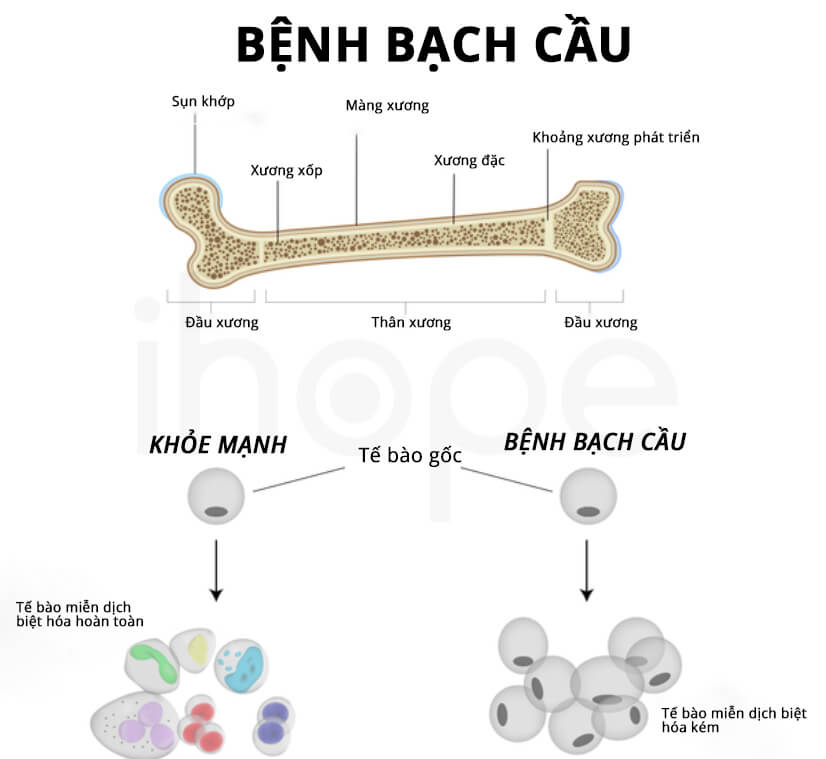
Chẩn đoán mất bạch cầu hạt
Công thức máu toàn phần (CBC)
Đây là xét nghiệm đầu tay giúp xác định tình trạng giảm bạch cầu:
- Bạch cầu trung tính < 500 tế bào/mm³: xác định mất bạch cầu hạt
- Giảm cả ba dòng máu: nghi ngờ suy tủy
Sinh thiết tủy xương
Chỉ định khi nghi ngờ bệnh lý ác tính, suy tủy hoặc đáp ứng điều trị kém. Kết quả cho biết khả năng sinh máu của tủy và loại trừ bệnh bạch cầu.
Các xét nghiệm loại trừ khác
Để xác định nguyên nhân, bác sĩ có thể chỉ định:
- Xét nghiệm HIV, viêm gan B/C
- ANA, anti-dsDNA trong lupus
- Xét nghiệm di truyền trong nghi ngờ bệnh lý bẩm sinh
Khi nào cần nghi ngờ mất bạch cầu hạt?
Một số dấu hiệu gợi ý cần được làm công thức máu:
- Sốt cao không rõ nguyên nhân > 48h
- Viêm họng, loét miệng kéo dài dù dùng kháng sinh
- Đang dùng thuốc có nguy cơ gây độc tủy
Điều Trị Mất Bạch Cầu Hạt: Cuộc Chạy Đua Với Thời Gian
Chẩn đoán mất bạch cầu hạt là một cấp cứu nội khoa. Mục tiêu điều trị là một cuộc chạy đua với thời gian nhằm bảo vệ bệnh nhân khỏi nhiễm trùng và phục hồi lại hàng rào miễn dịch.
6.1. Nguyên Tắc Điều Trị Cốt Lõi
Phác đồ điều trị tập trung vào ba trụ cột chính:
- Loại bỏ nguyên nhân: Ngưng ngay lập tức các tác nhân nghi ngờ, đặc biệt là thuốc.
- Kiểm soát nhiễm trùng: Điều trị tích cực các ổ nhiễm trùng hiện có và dự phòng nhiễm trùng mới.
- Hỗ trợ phục hồi tủy xương: Sử dụng các yếu tố kích thích tăng trưởng bạch cầu để rút ngắn thời gian suy giảm miễn dịch.
6.2. Ngưng Ngay Các Thuốc Nghi Ngờ
Đây là bước đi đầu tiên và quan trọng nhất. Tất cả các loại thuốc không thiết yếu, đặc biệt là những thuốc có nguy cơ cao gây độc tủy (như đã liệt kê ở phần nguyên nhân), phải được ngưng sử dụng ngay lập tức dưới sự giám sát của bác sĩ.
6.3. Điều Trị Nhiễm Trùng Tích Cực
Bệnh nhân mất bạch cầu hạt có sốt (sốt giảm bạch cầu trung tính) phải được xem là một cấp cứu nhiễm trùng và cần được xử trí ngay.
- Kháng sinh phổ rộng đường tĩnh mạch:
- Bệnh nhân sẽ được nhập viện và bắt đầu truyền kháng sinh phổ rộng ngay trong giờ đầu tiên, không chờ kết quả cấy vi khuẩn.
- Các kháng sinh lựa chọn ban đầu thường nhắm vào các vi khuẩn gram âm nguy hiểm như Pseudomonas aeruginosa. Ví dụ: Ceftazidime, Piperacillin-Tazobactam, hoặc một Carbapenem.
- Phác đồ có thể được điều chỉnh sau 48-72 giờ dựa trên kết quả cấy máu và đáp ứng lâm sàng.
- Cách ly bảo vệ (Protective Isolation):
- Bệnh nhân thường được sắp xếp vào phòng riêng để giảm thiểu tiếp xúc với các mầm bệnh từ môi trường bệnh viện và từ người khác.
- Tất cả nhân viên y tế và người nhà khi vào phòng đều phải tuân thủ nghiêm ngặt quy trình rửa tay, đeo khẩu trang và mặc áo choàng bảo vệ.
6.4. Kích Thích Tủy Xương Hồi Phục: Yếu Tố Tăng Trưởng Bạch Cầu (G-CSF)
Để rút ngắn giai đoạn nguy hiểm khi cơ thể không có bạch cầu, bác sĩ thường chỉ định Yếu tố kích thích tăng trưởng dòng bạch cầu hạt (G-CSF).
- Cơ chế: G-CSF (ví dụ: Filgrastim, Pegfilgrastim) là một loại protein nhân tạo mô phỏng hormone tự nhiên của cơ thể, có tác dụng thúc đẩy tủy xương sản xuất và giải phóng bạch cầu trung tính ra máu.
- Lợi ích: Các nghiên cứu đã chứng minh G-CSF giúp:
- Rút ngắn thời gian mất bạch cầu hạt.
- Giảm thời gian nằm viện.
- Giảm thời gian sử dụng kháng sinh.
7. Chăm Sóc Hỗ Trợ và Theo Dõi
Trong suốt quá trình điều trị, chăm sóc hỗ trợ đóng vai trò sống còn để bảo vệ bệnh nhân.
7.1. Vệ Sinh Cá Nhân Tuyệt Đối
- Vệ sinh răng miệng: Sử dụng bàn chải lông mềm và dung dịch súc miệng sát khuẩn (không chứa cồn) sau mỗi bữa ăn để ngăn ngừa nhiễm trùng nướu, họng.
- Vệ sinh da: Tắm hàng ngày bằng xà phòng diệt khuẩn nhẹ. Giữ da luôn khô ráo, sạch sẽ, đặc biệt là các vùng nếp gấp.
- Rửa tay thường xuyên: Đây là biện pháp quan trọng nhất cho cả bệnh nhân và người chăm sóc.
7.2. Chế Độ Dinh Dưỡng An Toàn (Chế độ ăn cho người giảm bạch cầu)
Mục tiêu là giảm lượng vi khuẩn đưa vào cơ thể qua đường ăn uống.
- Nên ăn: Các thực phẩm đã được nấu chín kỹ. Trái cây có vỏ dày và cần được gọt vỏ sạch sẽ (chuối, cam). Sữa và các sản phẩm từ sữa đã được tiệt trùng.
- Cần tránh: Rau sống, salad, trái cây không gọt vỏ (dâu tây, nho), thịt tái, trứng lòng đào, các loại hạt thô, sữa chua chưa tiệt trùng, phô mai mốc.
7.3. Theo Dõi Sát Sao
- Dấu hiệu sinh tồn: Theo dõi nhiệt độ, mạch, huyết áp ít nhất 4 lần/ngày để phát hiện sớm dấu hiệu sốt hoặc sốc nhiễm trùng.
- Công thức máu: Xét nghiệm hàng ngày để theo dõi sự phục hồi của số lượng bạch cầu trung tính.
- Thăm khám lâm sàng: Bác sĩ sẽ kiểm tra kỹ da, niêm mạc, họng, phổi mỗi ngày để tìm kiếm các ổ nhiễm trùng mới.
8. Tiên Lượng và Biến Chứng
8.1. Tiên Lượng Phụ Thuộc Vào Nguyên Nhân và Thời Gian Điều Trị
- Do thuốc: Tiên lượng thường tốt nếu nguyên nhân do thuốc được xác định và ngưng kịp thời, đồng thời bệnh nhân được điều trị nhiễm trùng tích cực. Tỷ lệ tử vong dưới 5% nếu được xử trí đúng cách. Số lượng bạch cầu thường bắt đầu hồi phục sau 7-14 ngày.
- Do bệnh lý ác tính hoặc suy tủy: Tiên lượng dè dặt hơn và phụ thuộc hoàn toàn vào khả năng kiểm soát bệnh lý nền.
8.2. Các Biến Chứng Chính
- Nhiễm khuẩn huyết và sốc nhiễm trùng: Là nguyên nhân gây tử vong hàng đầu.
- Nhiễm nấm xâm lấn: Nguy cơ tăng cao nếu tình trạng mất bạch cầu hạt kéo dài trên 7 ngày.
- Viêm ruột hoại tử (Necrotizing enterocolitis): Một biến chứng tiêu hóa nghiêm trọng.
9. Phòng Ngừa Mất Bạch Cầu Hạt
- Đối với bệnh nhân: Hãy luôn thông báo cho bác sĩ về tất cả các loại thuốc bạn đang dùng và tiền sử dị ứng thuốc. Nếu bạn đang dùng một loại thuốc có nguy cơ cao, hãy báo ngay cho bác sĩ nếu có các triệu chứng như sốt, đau họng, mệt mỏi bất thường.
- Đối với nhân viên y tế: Cần thận trọng khi kê đơn các thuốc có nguy cơ gây độc tủy. Thực hiện theo dõi công thức máu định kỳ cho những bệnh nhân dùng thuốc nguy cơ cao trong thời gian dài (ví dụ: Clozapine, Methimazole).
10. Câu Hỏi Thường Gặp (FAQs)
1. Mất bạch cầu hạt có phải là ung thư máu không? Không. Mất bạch cầu hạt là tình trạng thiếu hụt bạch cầu, trong khi ung thư máu (bệnh bạch cầu) là tình trạng tăng sinh không kiểm soát của các tế bào bạch cầu bất thường, ác tính. Tuy nhiên, mất bạch cầu hạt có thể là một biểu hiện của ung thư máu.
2. Sau khi hồi phục, tôi có thể dùng lại thuốc đã gây ra tình trạng này không? Tuyệt đối không. Việc tái sử dụng thuốc đã gây mất bạch cầu hạt có nguy cơ rất cao gây ra phản ứng tương tự, thậm chí còn nhanh và nghiêm trọng hơn. Tên thuốc này phải được ghi nhận là một dị ứng nghiêm trọng trong hồ sơ y tế của bạn.
3. Mất bao lâu thì số lượng bạch cầu hồi phục? Khi ngưng thuốc gây bệnh và sử dụng G-CSF, số lượng bạch cầu trung tính thường bắt đầu tăng sau 3-7 ngày và có thể trở về mức an toàn trong vòng 1-2 tuần.
4. Sau khi xuất viện, tôi cần chú ý những gì? Bạn cần tiếp tục tuân thủ vệ sinh cá nhân, tránh nơi đông người và những người đang có dấu hiệu cảm cúm trong vài tuần. Tái khám đúng hẹn để bác sĩ đảm bảo số lượng bạch cầu của bạn đã ổn định hoàn toàn.
11. Kết Luận
Mất bạch cầu hạt (Agranulocytosis) là một tình trạng y khoa khẩn cấp, nơi hệ miễn dịch của cơ thể gần như bị vô hiệu hóa. Mặc dù đáng sợ, nhưng tiên lượng bệnh đã được cải thiện đáng kể nhờ sự ra đời của kháng sinh phổ rộng và các yếu tố kích thích tăng trưởng bạch cầu. Chìa khóa để sống sót nằm ở việc nhận biết sớm các dấu hiệu cảnh báo như sốt hay đau họng khi đang dùng thuốc, và tìm kiếm sự chăm sóc y tế ngay lập tức. Hiểu biết về căn bệnh này không chỉ giúp bệnh nhân bảo vệ chính mình mà còn giúp cộng đồng nâng cao nhận thức về việc sử dụng thuốc an toàn và hợp lý.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
