Loạn sản phế quản phổi (Bronchopulmonary Dysplasia – BPD) là một biến chứng phổi mạn tính, thường gặp ở trẻ sinh non cần hỗ trợ hô hấp kéo dài. Đây là một trong những nguyên nhân hàng đầu gây tử vong và di chứng lâu dài ở trẻ sơ sinh non tháng. Dù được can thiệp và theo dõi sát sao tại các đơn vị hồi sức sơ sinh, BPD vẫn là một thách thức lớn cho ngành y tế và các gia đình có con sinh non.
Trong bài viết này, ThuVienBenh.com sẽ giúp bạn hiểu rõ về nguyên nhân, triệu chứng, cách chẩn đoán, điều trị và chăm sóc trẻ bị loạn sản phế quản phổi – từ đó giúp nâng cao nhận thức và chủ động hơn trong việc bảo vệ sức khỏe cho bé.
Loạn Sản Phế Quản Phổi Là Gì?
BPD là bệnh gì?
Loạn sản phế quản phổi là tình trạng phổi của trẻ sơ sinh, đặc biệt là trẻ sinh non, bị tổn thương do các biện pháp can thiệp hô hấp kéo dài như thở máy và sử dụng oxy liều cao. BPD không chỉ là một chẩn đoán hình ảnh học mà còn là một hội chứng lâm sàng có liên quan đến tổn thương cấu trúc và chức năng phổi.
Theo Viện Sức khỏe Quốc gia Hoa Kỳ (NIH), BPD được chẩn đoán khi trẻ vẫn cần hỗ trợ oxy ≥28 ngày sau sinh và có các thay đổi trên X-quang phổi, kết hợp với đánh giá lâm sàng.
Đối tượng nào dễ mắc?
- Trẻ sinh trước 32 tuần tuổi thai
- Trẻ có cân nặng khi sinh
- Trẻ phải thở máy kéo dài hoặc dùng oxy nồng độ cao
- Trẻ mắc hội chứng suy hô hấp cấp (RDS)
- Trẻ bị nhiễm trùng huyết sơ sinh hoặc viêm phổi
Nguyên Nhân Gây Loạn Sản Phế Quản Phổi
Trẻ sinh non và các can thiệp y tế
Phổi của trẻ sinh non chưa phát triển hoàn chỉnh, đặc biệt là thiếu chất surfactant – chất giúp giảm sức căng bề mặt phế nang. Khi phải thở máy và sử dụng oxy liều cao, phổi rất dễ bị tổn thương, dẫn đến tình trạng viêm mãn tính và xơ hóa.
Vai trò của oxy liệu pháp và thở máy
Oxy là “con dao hai lưỡi”. Dù cứu sống nhiều trẻ sơ sinh non yếu, việc sử dụng oxy liều cao kéo dài có thể gây tổn thương biểu mô phế nang, tăng sinh nguyên bào sợi và dẫn đến xơ hóa mô phổi.
Thở máy áp lực dương (CPAP hoặc thở máy xâm nhập) có thể gây “chấn thương do áp lực” (barotrauma) và làm tăng phản ứng viêm ở mô phổi – yếu tố góp phần quan trọng gây loạn sản phế quản phổi.
Viêm và nhiễm trùng phổi
Trẻ sơ sinh non rất dễ bị nhiễm trùng, đặc biệt là nhiễm trùng phổi hoặc nhiễm trùng huyết. Các yếu tố này làm tăng stress oxy hóa và gây tổn thương mô phổi, dẫn đến viêm dai dẳng và phát triển không bình thường của cấu trúc phế quản – phế nang.

Triệu Chứng Loạn Sản Phế Quản Phổi
Dấu hiệu lâm sàng
Các triệu chứng có thể khác nhau tùy mức độ nặng nhẹ, nhưng thường gặp bao gồm:
- Thở nhanh, co kéo cơ hô hấp phụ
- Ngưng thở từng cơn, tím tái
- Phải thở oxy kéo dài ≥28 ngày
- Chậm tăng cân, bú kém
- Thường xuyên nhập viện do viêm phổi hoặc viêm tiểu phế quản
Các xét nghiệm và hình ảnh học
Bác sĩ sẽ chỉ định một số xét nghiệm cần thiết để hỗ trợ chẩn đoán:
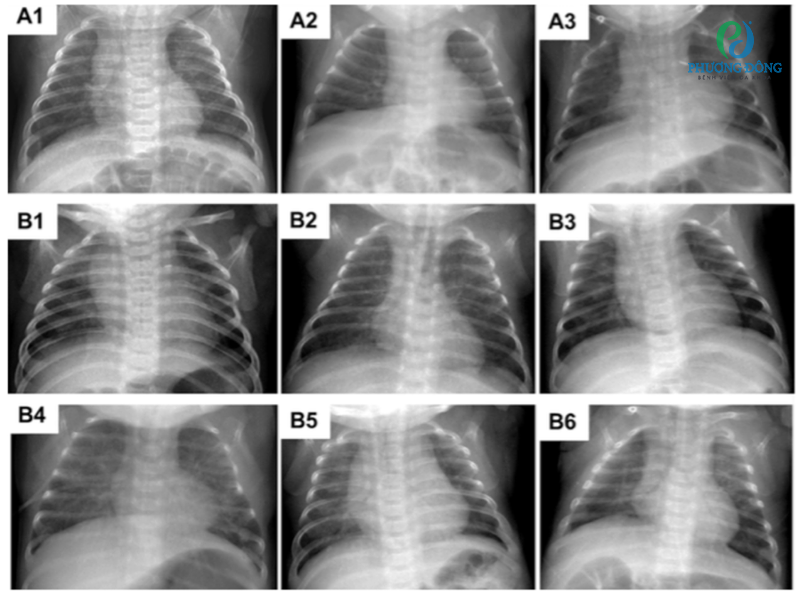
- Chụp X-quang phổi: thấy hình ảnh giảm sáng, tăng đậm độ mô kẽ, phế nang kém phát triển
- Khí máu động mạch: đánh giá mức độ thiếu oxy và tăng CO2
- CT phổi độ phân giải cao: trong một số trường hợp nặng cần phân tích chi tiết cấu trúc phế nang
Chẩn Đoán Bệnh Loạn Sản Phế Quản Phổi
Tiêu chuẩn chẩn đoán theo AAP hoặc NIH
Theo hướng dẫn của Hiệp hội Nhi khoa Hoa Kỳ (AAP) và Viện Y tế Quốc gia Mỹ (NIH), BPD được chẩn đoán khi:
- Trẻ sinh trước 32 tuần tuổi thai
- Cần hỗ trợ oxy ≥28 ngày
- Chẩn đoán phân độ khi trẻ đạt tuổi thai 36 tuần
Phân loại mức độ nặng – nhẹ
| Mức độ | Điều kiện |
|---|---|
| BPD nhẹ | Thở khí trời ở tuần tuổi 36 |
| BPD trung bình | Thở oxy |
| BPD nặng | Thở oxy ≥ 30% hoặc cần thở máy ở tuần tuổi 36 |
Điều Trị Loạn Sản Phế Quản Phổi
Hỗ trợ hô hấp
Hầu hết trẻ bị BPD cần hỗ trợ hô hấp trong một khoảng thời gian dài. Tùy theo mức độ nặng nhẹ, trẻ có thể được điều trị bằng:
- Oxy liệu pháp: duy trì SpO2 ổn định (thường ≥ 92%)
- Thở CPAP hoặc thở máy: trong các trường hợp BPD trung bình đến nặng
- Thở máy áp lực dương liên tục (NIPPV): giúp hạn chế tổn thương phổi thêm
Việc giảm dần hỗ trợ hô hấp được thực hiện thận trọng để tránh gây suy hô hấp tái phát.
Sử dụng thuốc
Bác sĩ có thể chỉ định một số thuốc nhằm kiểm soát viêm và cải thiện chức năng phổi:
- Thuốc corticoid: như dexamethasone liều thấp, giúp giảm viêm phế quản và cải thiện thông khí
- Thuốc giãn phế quản: salbutamol hoặc ipratropium hỗ trợ hô hấp
- Thuốc lợi tiểu: furosemide, spironolactone giúp giảm ứ dịch ở phổi
“Việc sử dụng corticoid cần được cân nhắc kỹ lưỡng vì nguy cơ ảnh hưởng đến sự phát triển thần kinh.” – Hướng dẫn của Hội Nhi khoa Hoa Kỳ (AAP)
Dinh dưỡng và kiểm soát nhiễm trùng
Trẻ bị BPD cần nhu cầu dinh dưỡng cao để phục hồi phổi và phát triển toàn diện. Do đó, trẻ thường được:
- Bổ sung calo và protein qua sữa mẹ hoặc sữa công thức năng lượng cao
- Nuôi ăn bằng ống (nếu bú kém)
- Hạn chế nhiễm trùng bằng cách tiêm vắc-xin đầy đủ và tránh tiếp xúc người bệnh
Tiên Lượng Và Biến Chứng Về Sau
Tiên lượng sống
Tiên lượng của trẻ phụ thuộc vào mức độ nặng của BPD và chăm sóc sau sinh. Theo các nghiên cứu tại Hoa Kỳ:
- 80-90% trẻ BPD nhẹ hồi phục tốt và phát triển bình thường
- 50-60% trẻ BPD nặng có thể gặp biến chứng phổi mãn hoặc chậm phát triển
Biến chứng hô hấp và thần kinh
Những trẻ bị BPD nặng có nguy cơ gặp phải:
- Hen phế quản hoặc tái phát viêm tiểu phế quản mạn
- Tăng áp phổi và suy tim phải
- Chậm phát triển ngôn ngữ, vận động hoặc trí tuệ
Chăm Sóc Tại Nhà Và Theo Dõi Lâu Dài
Chăm sóc trẻ bị BPD tại nhà
Gia đình cần tuân thủ các hướng dẫn y tế để hỗ trợ sự hồi phục của bé:
- Cho bé bú đúng giờ, đủ lượng, bổ sung vitamin A và D
- Giữ môi trường trong lành, không khói thuốc
- Theo dõi dấu hiệu khó thở, tím tái, nhiễm trùng
- Khám chuyên khoa hô hấp định kỳ
Theo dõi tăng trưởng và phát triển
Trẻ cần được đánh giá định kỳ các chỉ số phát triển như:
- Chiều cao, cân nặng, vòng đầu
- Khả năng vận động, ngôn ngữ và nhận thức
Phòng Ngừa Loạn Sản Phế Quản Phổi
Chăm sóc trẻ sinh non
Việc phòng ngừa BPD bắt đầu từ việc chăm sóc thai kỳ tốt để hạn chế sinh non. Nếu trẻ sinh non, cần:
- Giữ ấm, duy trì hô hấp ổn định ngay sau sinh
- Sử dụng surfactant đúng thời điểm
- Giảm thiểu thở máy xâm lấn
Chiến lược hạn chế thở máy và oxy liều cao
Hiện nay, các chiến lược như:
- Thở CPAP sớm thay vì đặt nội khí quản
- Oxy mục tiêu thấp: duy trì SpO2 trong giới hạn an toàn (90-95%)
- Chăm sóc kangaroo (da kề da): giúp cải thiện hô hấp và gắn kết mẹ con
Kết Luận
Loạn sản phế quản phổi là một bệnh lý mạn tính nhưng hoàn toàn có thể kiểm soát tốt nếu được phát hiện sớm và chăm sóc đúng cách. Việc hiểu rõ nguyên nhân, triệu chứng và phương pháp điều trị sẽ giúp cha mẹ an tâm hơn trong quá trình đồng hành cùng con. Đồng thời, phòng ngừa BPD cũng là trách nhiệm của cả hệ thống y tế – từ chăm sóc thai kỳ đến hỗ trợ trẻ sinh non trong giai đoạn vàng sau sinh.
Gợi ý từ ThuVienBenh.com:
- Luôn theo dõi sát trẻ sinh non trong 6 tháng đầu
- Chủ động tham khảo ý kiến chuyên gia nếu thấy trẻ có dấu hiệu thở bất thường
- Hỏi bác sĩ về các phương pháp phục hồi chức năng phổi sớm
FAQ – Câu Hỏi Thường Gặp
1. BPD có khỏi hoàn toàn không?
Hầu hết các trường hợp nhẹ có thể hồi phục hoàn toàn khi trẻ lớn hơn. Tuy nhiên, trẻ BPD nặng cần theo dõi và điều trị lâu dài để kiểm soát biến chứng.
2. Trẻ bị BPD có được tiêm chủng đầy đủ?
Có. Trẻ bị BPD cần được tiêm chủng đầy đủ, đặc biệt là vắc-xin phòng RSV (syncytial virus) để ngăn ngừa viêm phổi nặng.
3. Có nên dùng corticoid kéo dài để điều trị BPD không?
Không nên tự ý dùng corticoid kéo dài. Việc sử dụng thuốc này cần được chỉ định và theo dõi chặt chẽ bởi bác sĩ chuyên khoa.
4. Cha mẹ có thể chăm sóc trẻ BPD tại nhà được không?
Hoàn toàn có thể nếu được hướng dẫn kỹ lưỡng. Tuy nhiên, cần theo dõi sát và tái khám định kỳ để phát hiện biến chứng sớm.
5. Trẻ bị BPD lớn lên có học hành bình thường không?
Phần lớn trẻ BPD nhẹ đến trung bình phát triển bình thường. Với BPD nặng, cần hỗ trợ phát triển ngôn ngữ và tâm lý để đạt được khả năng học tập tốt nhất.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
Loạn sản phế quản phổi
