Hội chứng Apert là một rối loạn di truyền hiếm gặp ảnh hưởng đến sự phát triển bình thường của hộp sọ và các xương khác trên cơ thể, đặc biệt là vùng mặt và chi. Một trong những hậu quả nghiêm trọng mà hội chứng này gây ra là các vấn đề về hô hấp, do dị tật cấu trúc ảnh hưởng đến đường thở trên và dưới.
Tại ThuVienBenh.com, chúng tôi mang đến cho bạn bài viết chuyên sâu này nhằm giúp độc giả hiểu rõ hơn về hội chứng Apert, cách nhận biết, nguyên nhân, ảnh hưởng lên hệ hô hấp, cũng như hướng điều trị phù hợp và câu chuyện thực tế đầy cảm động từ những bệnh nhân mắc hội chứng này.
Hội chứng Apert là gì?
Lịch sử phát hiện và phân loại
Hội chứng Apert được bác sĩ người Pháp Eugene Apert mô tả lần đầu vào năm 1906. Đây là một trong nhóm các rối loạn gọi là craniosynostosis syndromes – tình trạng dính sớm các khớp sọ, làm ảnh hưởng đến sự phát triển bình thường của hộp sọ và mặt. Tỷ lệ mắc ước tính khoảng 1/65.000 đến 1/88.000 trẻ sinh sống, khiến nó trở thành hội chứng hiếm gặp nhưng nghiêm trọng.
Nguyên nhân di truyền
Hội chứng Apert là do đột biến gen FGFR2 (fibroblast growth factor receptor 2) nằm trên nhiễm sắc thể số 10. Đột biến này thường xảy ra tự phát (không do di truyền từ bố mẹ), nhưng vẫn có khả năng truyền từ cha hoặc mẹ nếu mang gen bệnh. Gen FGFR2 ảnh hưởng đến quá trình phát triển xương và mô, từ đó dẫn đến dị dạng sọ mặt, tay, chân và hệ hô hấp.
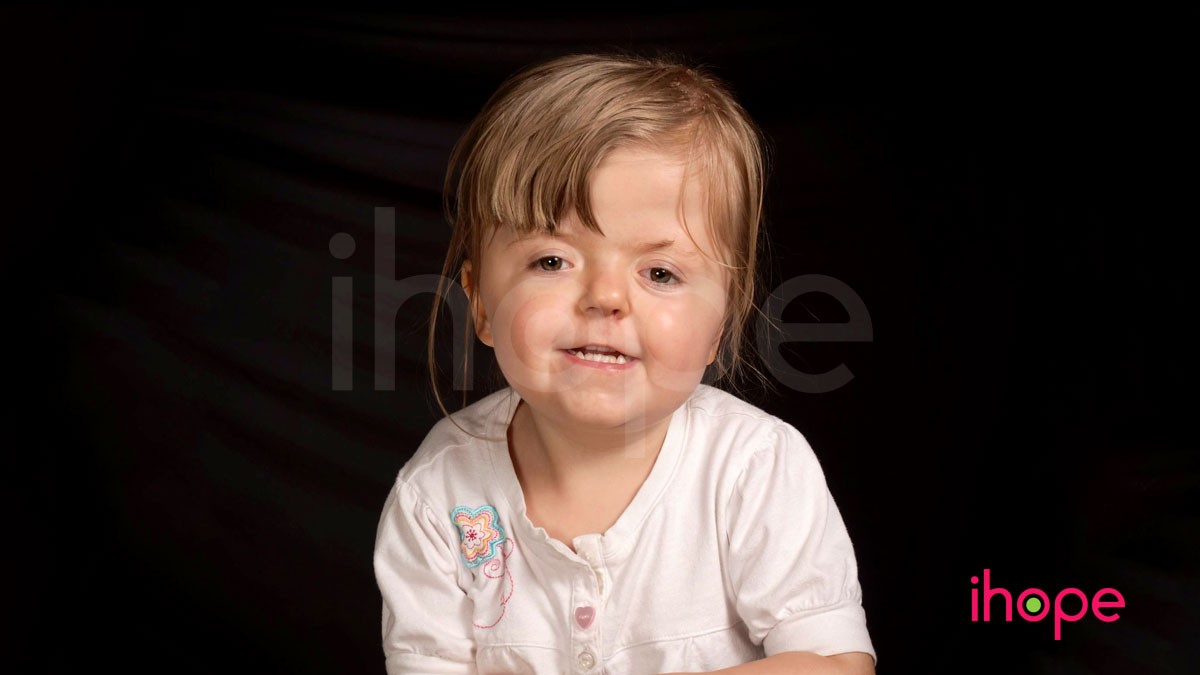
Đặc điểm nhận biết hội chứng Apert
Dị tật sọ mặt và các dấu hiệu đặc trưng
Trẻ mắc hội chứng Apert thường có những đặc điểm nhận dạng rõ rệt ngay từ khi sinh ra:
- Sọ hình tháp, trán dô, hai mắt cách xa nhau (hypertelorism)
- Mũi tẹt, sống mũi ngắn
- Hàm trên kém phát triển, răng mọc không đều
- Dính ngón tay, ngón chân (syndactyly)
Dấu hiệu trên hệ hô hấp
Hẹp đường thở trên
Sự bất thường của hộp sọ và mặt khiến các cấu trúc như xương hàm trên, vòm miệng, khoang mũi bị hẹp, gây tắc nghẽn đường hô hấp trên. Trẻ gặp khó khăn khi hít thở, đặc biệt khi ngủ hoặc bị viêm nhiễm.
Ngưng thở khi ngủ (sleep apnea)
Trẻ mắc hội chứng Apert có nguy cơ cao bị ngưng thở khi ngủ do tắc nghẽn đường thở hoặc bất thường trong kiểm soát thần kinh hô hấp. Điều này có thể dẫn đến mệt mỏi, chậm phát triển trí tuệ, tăng áp phổi nếu không được điều trị kịp thời.
Nhiễm trùng đường hô hấp tái phát
Các bất thường giải phẫu như hẹp xoang, lệch vách mũi làm cản trở dẫn lưu dịch tiết, khiến trẻ dễ bị viêm mũi, viêm xoang, viêm tai giữa và viêm phổi. Nhiều bệnh nhân phải nhập viện nhiều lần vì biến chứng hô hấp kéo dài.
Cơ chế ảnh hưởng đến hệ hô hấp
Biến dạng xương hàm và vòm miệng
Hàm trên kém phát triển làm hạn chế không gian đường thở, kết hợp với vòm miệng cao hẹp gây khó khăn trong việc hít thở, đặc biệt khi trẻ ăn hoặc ngủ. Trẻ có thể có biểu hiện thở bằng miệng liên tục, dẫn đến khô họng và viêm họng mạn tính.
Dị dạng khoang mũi và các xoang
Sự bất thường trong phát triển của khoang mũi và hệ thống xoang mặt dẫn đến tắc nghẽn lưu thông không khí và dịch tiết. Điều này làm tăng nguy cơ ứ đọng vi khuẩn và nhiễm trùng kéo dài.
Phối hợp với các hội chứng khác
Khoảng 10–15% bệnh nhân hội chứng Apert có kèm theo các dị tật tim bẩm sinh, thoát vị cơ hoành hoặc bất thường hệ thần kinh trung ương, góp phần làm nặng thêm tình trạng suy hô hấp hoặc tăng nguy cơ tử vong sớm.
Chẩn đoán hội chứng Apert
Dựa vào lâm sàng
Chẩn đoán ban đầu dựa trên các dấu hiệu đặc trưng của sọ mặt, dính ngón và bất thường phát triển xương. Bác sĩ chuyên khoa nhi hoặc di truyền học có thể xác định khá chính xác ngay từ lúc sơ sinh.
Xét nghiệm di truyền
Xét nghiệm tìm đột biến gen FGFR2 giúp xác định chính xác chẩn đoán và phân biệt với các hội chứng tương tự như Crouzon, Pfeiffer. Đây là bước quan trọng để tư vấn di truyền và tiên lượng.
Chẩn đoán hình ảnh (X-quang, CT sọ mặt)
Các phương tiện hình ảnh như CT sọ mặt giúp đánh giá chi tiết mức độ dính các khớp sọ, hình dạng hộp sọ và dị dạng đường thở. Điều này giúp lên kế hoạch phẫu thuật chỉnh hình và can thiệp hô hấp hiệu quả hơn.
Hướng điều trị và theo dõi lâu dài
Phẫu thuật chỉnh hình sọ mặt
Điều trị hội chứng Apert yêu cầu can thiệp ngoại khoa từ sớm để giải phóng các khớp sọ bị dính, tạo điều kiện cho não phát triển bình thường và cải thiện hình dáng khuôn mặt. Các loại phẫu thuật bao gồm:
- Phẫu thuật giải phóng khớp sọ (cranial vault remodeling): thường được thực hiện trước 1 tuổi.
- Phẫu thuật mở rộng hàm trên: giúp cải thiện khả năng ăn, nói và đường thở.
- Phẫu thuật tách ngón tay/chân: giúp cải thiện chức năng vận động của trẻ.
Quá trình phẫu thuật thường cần thực hiện theo từng giai đoạn, kéo dài nhiều năm với sự theo dõi sát sao của đội ngũ y bác sĩ chuyên khoa thần kinh, chỉnh hình và tai mũi họng.
Quản lý các vấn đề hô hấp
Mở khí quản (nếu cần)
Ở một số trẻ có tắc nghẽn đường thở nghiêm trọng, bác sĩ có thể chỉ định mở khí quản để đảm bảo thông khí, đặc biệt trong giai đoạn trước hoặc sau phẫu thuật sọ mặt. Đây là biện pháp quan trọng để ngăn ngừa ngưng thở và suy hô hấp cấp.
Điều trị ngưng thở khi ngủ
Việc theo dõi hô hấp khi ngủ qua máy đo đa ký giấc ngủ (polysomnography) giúp đánh giá mức độ ngưng thở. Trẻ có thể cần dùng máy trợ thở CPAP hoặc phẫu thuật amidan nếu có chỉ định. Quản lý tình trạng này kịp thời giúp cải thiện sự phát triển thể chất và trí tuệ cho trẻ.
Vệ sinh và theo dõi hô hấp định kỳ
Trẻ mắc hội chứng Apert cần được theo dõi thường xuyên bởi bác sĩ tai mũi họng để kiểm soát nhiễm trùng xoang, viêm tai giữa và các biến chứng khác. Vệ sinh mũi họng, hút dịch tiết và sử dụng kháng sinh đúng cách là điều không thể thiếu trong quá trình chăm sóc.
Câu chuyện thực tế: Cô bé sống khỏe mạnh với hội chứng Apert
Hành trình từ lúc sinh ra đến các ca phẫu thuật
Mai là một bé gái được sinh ra tại TP.HCM với dị tật sọ mặt rõ rệt và bàn tay dính ngón hoàn toàn. Ngay từ khi chào đời, em đã được xác định mắc hội chứng Apert. Trải qua 3 cuộc phẫu thuật chỉnh hình sọ và tách ngón tay khi mới 3 tuổi, Mai hiện tại có thể tự ăn, chơi và đến trường như các bạn đồng trang lứa.
Vai trò của chăm sóc hô hấp chuyên sâu
Sự sống còn của Mai giai đoạn đầu phần lớn nhờ vào việc phát hiện sớm tình trạng ngưng thở khi ngủ. Bác sĩ đã chỉ định mở khí quản tạm thời, kết hợp dùng CPAP về đêm. Sau 1 năm điều trị và phục hồi, đường thở của Mai đã ổn định và không cần can thiệp thêm. Đến nay, em vẫn được theo dõi định kỳ và phát triển gần như bình thường.
“Tôi từng nghĩ con mình sẽ không thể thở bình thường như bao trẻ khác. Nhưng nhờ can thiệp sớm và đội ngũ bác sĩ tận tâm, con tôi – một cô bé mắc hội chứng Apert – giờ đã biết cười, biết thở và sống một cuộc đời đầy hy vọng.”
– Chị Linh, mẹ bé Mai (5 tuổi), TP.HCM
Cách phòng ngừa và tư vấn di truyền
Tư vấn tiền sản
Đối với các cặp vợ chồng có tiền sử người thân mắc hội chứng Apert hoặc các dị tật sọ mặt, nên thực hiện tư vấn di truyền trước khi mang thai. Việc sàng lọc giúp đánh giá nguy cơ và lên kế hoạch theo dõi thai kỳ hợp lý.
Xét nghiệm trước sinh
Các xét nghiệm như siêu âm hình thái học từ tuần thứ 18 và chọc ối phân tích gen FGFR2 có thể giúp phát hiện sớm hội chứng Apert ở thai nhi. Việc chẩn đoán sớm tạo điều kiện chuẩn bị tốt cho việc can thiệp và chăm sóc sau sinh.
Tổng kết
Tầm quan trọng của phát hiện sớm
Hội chứng Apert, tuy hiếm gặp, nhưng nếu phát hiện sớm và điều trị đúng cách, trẻ vẫn có thể phát triển gần như bình thường, sống khỏe mạnh và hòa nhập xã hội. Can thiệp càng sớm, hiệu quả cải thiện chất lượng cuộc sống càng cao.
Cần sự phối hợp đa chuyên khoa
Điều trị hội chứng Apert cần sự hợp tác chặt chẽ giữa các chuyên khoa: di truyền, nhi, phẫu thuật sọ mặt, tai mũi họng và vật lý trị liệu. Việc chăm sóc toàn diện giúp giảm thiểu biến chứng, đặc biệt là các vấn đề hô hấp đe dọa tính mạng.
Câu hỏi thường gặp về hội chứng Apert
Hội chứng Apert có chữa khỏi không?
Hội chứng Apert không thể chữa khỏi hoàn toàn do nguyên nhân di truyền. Tuy nhiên, với điều trị kịp thời, nhiều trẻ có thể sống khỏe mạnh và phát triển gần như bình thường.
Hội chứng Apert có di truyền không?
Có. Mặc dù phần lớn các trường hợp xảy ra do đột biến mới (de novo), bệnh có thể di truyền nếu một trong hai cha mẹ mang gen đột biến FGFR2. Tư vấn di truyền là cần thiết trong mọi trường hợp.
Trẻ bị Apert có sống khỏe mạnh được không?
Hoàn toàn có thể. Nếu được phẫu thuật sớm, chăm sóc hô hấp tốt và theo dõi định kỳ, trẻ mắc hội chứng Apert vẫn có thể đi học, vui chơi và sống hòa nhập với cộng đồng.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
