Hội chứng Antiphospholipid (APS) là một rối loạn tự miễn nghiêm trọng, có thể gây ra những biến chứng nguy hiểm như huyết khối, sẩy thai tái phát và tổn thương nhiều cơ quan. Mặc dù hiếm gặp, APS là nguyên nhân hàng đầu gây huyết khối ở người trẻ tuổi và phụ nữ mang thai không có yếu tố nguy cơ rõ ràng. Việc hiểu đúng và phát hiện sớm hội chứng này có thể giúp người bệnh tránh được những hậu quả nghiêm trọng.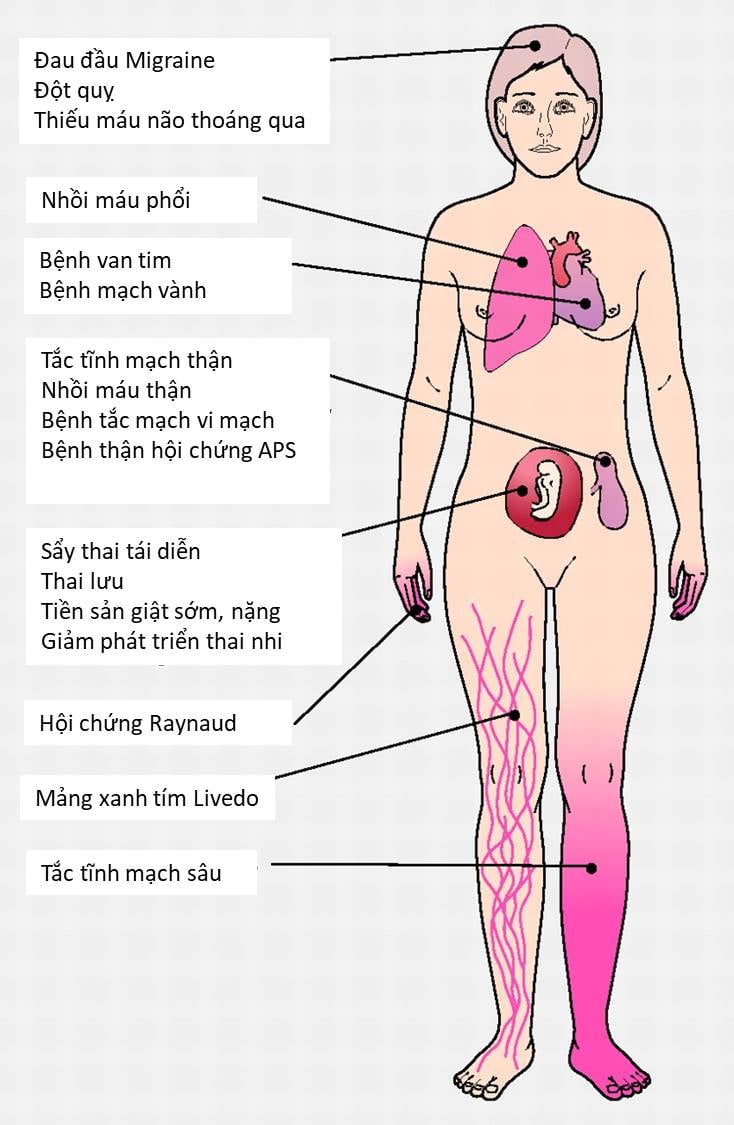
Giới thiệu tổng quan về hội chứng APS
Hội chứng Antiphospholipid (APS) là một bệnh lý tự miễn, trong đó hệ miễn dịch sản xuất ra các kháng thể chống lại các phospholipid – thành phần thiết yếu của màng tế bào. Những kháng thể này, gọi là kháng thể kháng phospholipid (aPL), làm rối loạn quá trình đông máu, gây hình thành các cục máu đông trong tĩnh mạch và động mạch.
APS có thể xảy ra độc lập (APS nguyên phát) hoặc đi kèm với các bệnh lý tự miễn khác như lupus ban đỏ hệ thống (SLE) – lúc này được gọi là APS thứ phát. Tình trạng này ảnh hưởng đến cả nam và nữ, nhưng phổ biến hơn ở phụ nữ trong độ tuổi sinh sản.
Nguyên nhân gây ra hội chứng Antiphospholipid
Vai trò của hệ miễn dịch
Ở người mắc APS, hệ miễn dịch bị rối loạn và tạo ra các kháng thể tự tấn công chính cơ thể mình. Cụ thể là các kháng thể anticardiolipin, lupus anticoagulant và β2-glycoprotein I. Những kháng thể này tương tác với thành phần phospholipid của màng tế bào, dẫn đến hoạt hóa tiểu cầu, tổn thương nội mô mạch máu và hình thành huyết khối.
Liên quan đến các bệnh tự miễn khác (lupus, viêm khớp)
Nhiều nghiên cứu cho thấy APS thường xuất hiện cùng với các bệnh tự miễn khác. Đặc biệt, có khoảng 30-40% bệnh nhân lupus có tồn tại kháng thể kháng phospholipid. Ngoài lupus, APS cũng được phát hiện ở một số bệnh nhân viêm khớp dạng thấp, hội chứng Sjögren hoặc bệnh mô liên kết hỗn hợp.
Triệu chứng thường gặp
Triệu chứng của APS rất đa dạng, có thể âm thầm hoặc biểu hiện rõ rệt tùy theo cơ quan bị ảnh hưởng. Một số bệnh nhân chỉ phát hiện bệnh sau khi xảy ra biến cố huyết khối nghiêm trọng hoặc sẩy thai nhiều lần.
Biểu hiện tại da, thần kinh, tim mạch
- Huyết khối tĩnh mạch sâu (DVT): Sưng, đau, nóng đỏ ở chân – thường xảy ra một bên.
- Đột quỵ, cơn thiếu máu não thoáng qua (TIA): Đặc biệt ở người trẻ không có yếu tố nguy cơ tim mạch.
- Ban lưới (livedo reticularis): Dạng vân tím lưới trên da – dấu hiệu da điển hình của APS.
- Viêm van tim, tổn thương cơ tim: Có thể dẫn đến suy tim hoặc loạn nhịp tim.
Biến chứng thai kỳ: sẩy thai, sinh non
APS là nguyên nhân hàng đầu gây sẩy thai liên tiếp ở phụ nữ khỏe mạnh. Ngoài ra, người mẹ mắc APS có nguy cơ bị:
- Sẩy thai trong tam cá nguyệt thứ hai hoặc ba
- Tiền sản giật, sản giật nặng
- Thai chậm phát triển trong tử cung
- Sinh non do biến chứng nhau thai
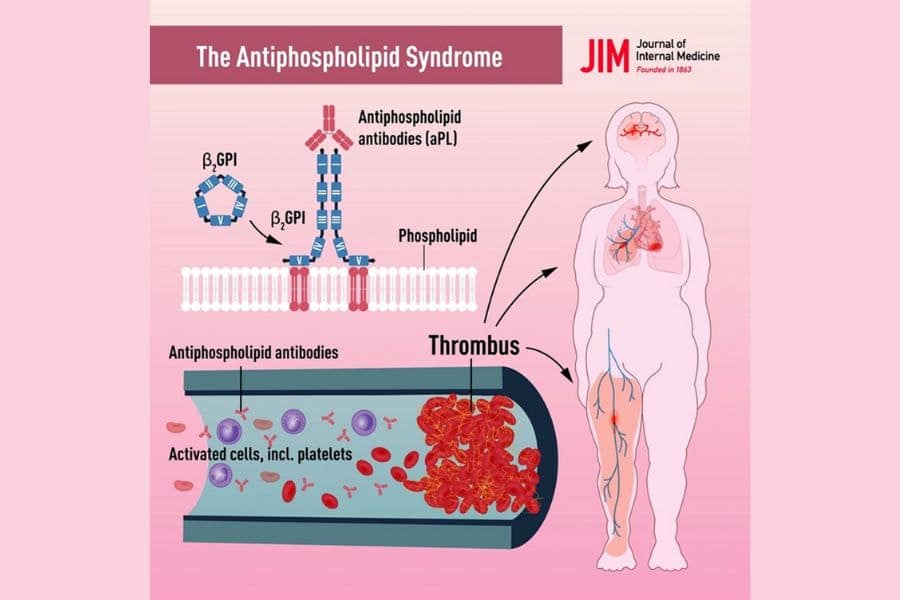
Cơ chế hình thành cục máu đông trong APS
Khác với đông máu sinh lý nhằm ngăn chảy máu sau tổn thương, trong APS, quá trình đông máu bị kích hoạt bất thường bởi các kháng thể tự miễn. Các kháng thể kháng phospholipid hoạt hóa tiểu cầu, tổn thương nội mạc mạch máu, làm tăng khả năng hình thành cục máu đông dù không có chấn thương hay nhiễm trùng.
Các cục máu đông này có thể di chuyển và gây tắc nghẽn các mạch máu ở tim, não, phổi hoặc các cơ quan khác. Đây là nguyên nhân gây ra nhiều biến chứng nguy hiểm như đột quỵ, nhồi máu cơ tim, hoặc thuyên tắc phổi.
Chẩn đoán hội chứng Antiphospholipid
Chẩn đoán APS dựa trên sự kết hợp giữa biểu hiện lâm sàng và xét nghiệm kháng thể đặc hiệu. Việc xét nghiệm cần được thực hiện ít nhất hai lần, cách nhau tối thiểu 12 tuần để đảm bảo tính chính xác.
Xét nghiệm kháng thể anticardiolipin
Đây là một trong ba kháng thể chính liên quan đến APS. Nồng độ kháng thể IgG hoặc IgM anticardiolipin cao là một tiêu chí chẩn đoán.
Xét nghiệm lupus anticoagulant và β2-glycoprotein I
Lupus anticoagulant (LA) là xét nghiệm chức năng phát hiện hiện tượng kéo dài thời gian đông máu bất thường. Trong khi đó, β2-glycoprotein I là kháng thể đặc hiệu hơn, giúp củng cố chẩn đoán APS khi kết hợp với LA và anticardiolipin.
Tiêu chuẩn chẩn đoán theo quốc tế
Theo tiêu chuẩn quốc tế Sapporo được cập nhật tại hội nghị Sydney (2006), để chẩn đoán xác định APS, bệnh nhân cần có ít nhất một tiêu chí lâm sàng và một tiêu chí xét nghiệm:
- Tiêu chí lâm sàng: Huyết khối hoặc biến chứng thai kỳ
- Tiêu chí xét nghiệm: Có ít nhất một loại kháng thể liên tục dương tính sau 12 tuần
Các thể lâm sàng của APS
APS nguyên phát và thứ phát
APS nguyên phát là khi bệnh xảy ra đơn độc, không liên quan đến các bệnh tự miễn khác. Trường hợp này thường được phát hiện tình cờ khi bệnh nhân có huyết khối hoặc sẩy thai liên tiếp nhưng không có tiền sử bệnh lý nền.
APS thứ phát xảy ra khi đi kèm với các bệnh lý tự miễn như lupus ban đỏ hệ thống (SLE). Đây là thể phổ biến hơn và thường có diễn tiến phức tạp hơn do sự phối hợp giữa các yếu tố miễn dịch và huyết học.
Catastrophic APS (CAPS) – thể nặng nguy hiểm
Catastrophic APS (CAPS) là thể cực kỳ hiếm gặp nhưng có tỷ lệ tử vong cao. Trong thể này, huyết khối hình thành đồng thời tại nhiều cơ quan như thận, phổi, gan, não… dẫn đến suy đa cơ quan nhanh chóng.
CAPS chiếm khoảng 1% các trường hợp APS, và cần được điều trị khẩn cấp bằng các biện pháp phối hợp như thuốc kháng đông liều cao, corticosteroid, lọc huyết tương và điều trị hỗ trợ tích cực.
Phương pháp điều trị và kiểm soát bệnh
Thuốc kháng đông: Heparin, Warfarin
Điều trị nền tảng của APS là dùng thuốc kháng đông để ngăn ngừa hình thành cục máu đông mới. Hai loại phổ biến là:
- Heparin: Thường dùng trong giai đoạn cấp tính hoặc khi bệnh nhân đang mang thai vì không qua được hàng rào nhau thai.
- Warfarin: Là thuốc uống dùng lâu dài, cần theo dõi chỉ số INR định kỳ để đảm bảo hiệu quả điều trị.
Điều trị phối hợp nếu có bệnh tự miễn
Với bệnh nhân mắc APS thứ phát (như đi kèm lupus), cần phối hợp điều trị thêm thuốc ức chế miễn dịch như corticosteroid, hydroxychloroquine hoặc azathioprine để kiểm soát tình trạng viêm và giảm sản xuất kháng thể.
Điều trị phụ nữ mang thai mắc APS
Phụ nữ mang thai mắc APS là nhóm đặc biệt cần theo dõi sát sao. Phác đồ thường bao gồm:
- Aspirin liều thấp từ giai đoạn sớm của thai kỳ.
- Heparin không phân đoạn hoặc LMWH (heparin trọng lượng phân tử thấp) trong suốt thai kỳ và ít nhất 6 tuần sau sinh.
- Kiểm tra doppler thai nhi, siêu âm thường xuyên để theo dõi tình trạng nhau thai và phát triển của thai nhi.
Chế độ sống & theo dõi lâu dài cho bệnh nhân
Ăn uống, vận động và tránh các yếu tố nguy cơ
Bệnh nhân APS cần điều chỉnh lối sống để giảm thiểu nguy cơ huyết khối:
- Tránh hút thuốc lá, rượu bia, ngồi lâu một chỗ hoặc di chuyển đường dài mà không vận động.
- Duy trì chế độ ăn giàu rau xanh, hạn chế chất béo xấu, tăng omega-3.
- Vận động nhẹ nhàng hằng ngày để hỗ trợ tuần hoàn máu.
Tái khám định kỳ, theo dõi chỉ số đông máu
Việc kiểm tra định kỳ chỉ số đông máu (đặc biệt INR) giúp đảm bảo hiệu quả và an toàn của điều trị kháng đông. Bệnh nhân cần được bác sĩ chuyên khoa huyết học theo dõi thường xuyên để điều chỉnh liều thuốc phù hợp.
Trích dẫn câu chuyện có thật về bệnh nhân mắc APS
“Tôi từng bị sẩy thai ba lần liên tiếp mà không rõ lý do. Sau nhiều lần xét nghiệm, tôi được chẩn đoán mắc hội chứng Antiphospholipid. Nhờ phát hiện kịp thời và điều trị đúng hướng, tôi đã có thể giữ thai và sinh một bé gái khỏe mạnh.”
– Chị H.T.H, 34 tuổi, Hà Nội – chia sẻ tại hội thảo y khoa Bệnh viện Bạch Mai
Kết luận: Cần phát hiện sớm và điều trị kịp thời
Tóm tắt những điều cần lưu ý
- APS là bệnh tự miễn có thể gây ra huyết khối và biến chứng thai kỳ nghiêm trọng.
- Chẩn đoán cần dựa vào xét nghiệm kháng thể đặc hiệu và tiêu chuẩn lâm sàng rõ ràng.
- Điều trị kháng đông đúng phác đồ giúp kiểm soát tốt và giảm nguy cơ tái phát.
- Phụ nữ mang thai mắc APS cần theo dõi sát và điều trị chuyên biệt.
Vai trò của bác sĩ chuyên khoa huyết học
Do tính chất phức tạp của bệnh, người bệnh cần được theo dõi và điều trị bởi bác sĩ chuyên khoa huyết học, kết hợp với chuyên gia sản khoa nếu là phụ nữ mang thai. Sự phối hợp đa ngành sẽ giúp đạt hiệu quả điều trị tối ưu, giảm thiểu rủi ro và nâng cao chất lượng cuộc sống cho bệnh nhân.
Câu hỏi thường gặp (FAQ)
1. Hội chứng Antiphospholipid có thể chữa khỏi không?
Hiện tại chưa có phương pháp điều trị dứt điểm APS. Tuy nhiên, nếu được điều trị đúng phác đồ và theo dõi chặt chẽ, người bệnh có thể sống khỏe mạnh và phòng ngừa được hầu hết biến chứng.
2. APS có di truyền không?
APS không được coi là bệnh di truyền, nhưng có thể có yếu tố gia đình liên quan đến rối loạn miễn dịch.
3. Người mắc APS có nên mang thai?
Có. Phụ nữ mắc APS hoàn toàn có thể mang thai nếu được theo dõi và điều trị phù hợp. Phác đồ điều trị kết hợp aspirin và heparin sẽ giúp làm giảm nguy cơ sẩy thai và biến chứng.
4. Làm sao để biết mình có mắc APS?
Nếu bạn từng bị huyết khối không rõ nguyên nhân, sẩy thai nhiều lần, hoặc có biểu hiện da bất thường, nên đi khám bác sĩ chuyên khoa và làm các xét nghiệm huyết học để kiểm tra các kháng thể liên quan đến APS.
5. Có cần phải dùng thuốc kháng đông suốt đời không?
Tùy theo mức độ bệnh và tiền sử huyết khối, bác sĩ sẽ chỉ định thời gian dùng thuốc kháng đông. Với người từng bị huyết khối nặng hoặc tái phát, có thể cần điều trị suốt đời.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
