Đột quỵ thiếu máu cục bộ, hay còn gọi là nhồi máu não, là một tình trạng y tế khẩn cấp đe dọa tính mạng và để lại di chứng nặng nề nếu không được can thiệp kịp thời. Với sự gia tăng đáng kể số ca mắc trong những năm gần đây, nhận biết sớm và hiểu đúng về bệnh là điều vô cùng quan trọng. Tại ThuVienBenh.com, chúng tôi cung cấp cái nhìn toàn diện, khoa học và dễ hiểu nhất để bạn có thể bảo vệ chính mình và người thân khỏi nguy cơ đột quỵ.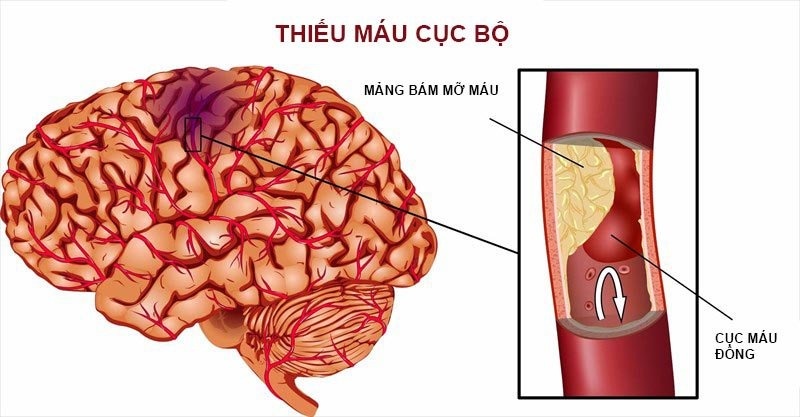
Đột quỵ thiếu máu cục bộ (Nhồi máu não) là gì?
Đột quỵ thiếu máu cục bộ xảy ra khi một phần của não không nhận đủ máu do mạch máu bị tắc nghẽn, dẫn đến thiếu oxy và dưỡng chất nuôi tế bào thần kinh. Nếu không được cấp cứu trong “giờ vàng” (3–4,5 giờ đầu), các tế bào não có thể bị hoại tử vĩnh viễn, gây tổn thương chức năng vận động, ngôn ngữ, nhận thức và thậm chí tử vong.
Theo Tổ chức Y tế Thế giới (WHO), đột quỵ là nguyên nhân tử vong hàng đầu thứ hai trên thế giới, và khoảng 85% trong số đó là đột quỵ thiếu máu cục bộ.
Nguyên nhân gây đột quỵ thiếu máu cục bộ
Tắc nghẽn mạch máu não
Đây là nguyên nhân phổ biến nhất. Các mảng xơ vữa hình thành trong lòng mạch dần dần làm hẹp hoặc tắc hoàn toàn động mạch dẫn máu lên não. Hậu quả là máu không thể tới nuôi dưỡng vùng não đó.
- Xơ vữa động mạch cảnh
- Hẹp động mạch não giữa
- Rối loạn lipid máu làm tăng nguy cơ hình thành mảng xơ vữa
Huyết khối do bệnh tim mạch
Trong một số trường hợp, cục máu đông (huyết khối) hình thành ở tim do rung nhĩ, hẹp van hai lá, bệnh cơ tim… rồi di chuyển theo dòng máu và làm tắc động mạch não.
Theo Hiệp hội Tim mạch Hoa Kỳ (AHA), bệnh nhân rung nhĩ không điều trị có nguy cơ đột quỵ cao gấp 5 lần người bình thường.
Yếu tố nguy cơ cao
Các yếu tố nguy cơ không gây đột quỵ ngay lập tức, nhưng làm tăng khả năng xảy ra biến cố mạch máu não trong tương lai:
- Tăng huyết áp (chiếm tới 70% số ca đột quỵ)
- Đái tháo đường type 2
- Hút thuốc lá, lạm dụng rượu
- Béo phì, lối sống ít vận động
- Căng thẳng mạn tính
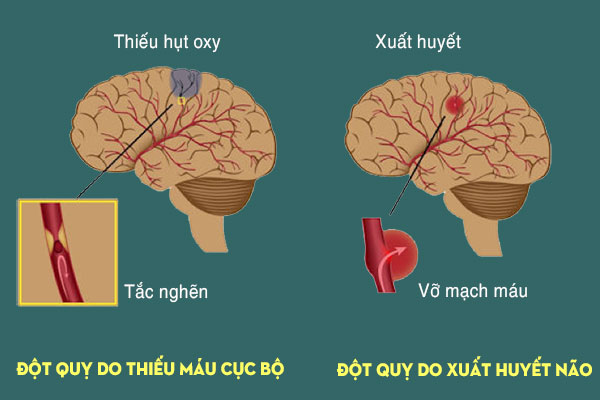
Dấu hiệu nhận biết sớm đột quỵ thiếu máu cục bộ
Triệu chứng điển hình
Đột quỵ thường xảy ra đột ngột, không báo trước. Những dấu hiệu thường gặp bao gồm:
- Méo miệng, lệch mặt khi cười
- Yếu hoặc liệt nửa người (tay, chân)
- Nói ngọng, khó nói hoặc không hiểu lời nói
- Mất thăng bằng, chóng mặt, đi loạng choạng
- Đau đầu dữ dội không rõ nguyên nhân
Hãy nhớ quy tắc “FAST” để nhận biết đột quỵ nhanh chóng:
| F – Face | Méo miệng, lệch mặt |
|---|---|
| A – Arm | Yếu, không nâng được tay |
| S – Speech | Nói ngọng, khó nói |
| T – Time | Thời gian là vàng – Gọi cấp cứu ngay! |
Triệu chứng cảnh báo sớm (TIA – Cơn thiếu máu não thoáng qua)
TIA là tình trạng thiếu máu não tạm thời, thường kéo dài chỉ vài phút đến vài giờ, sau đó hồi phục hoàn toàn. Tuy nhiên, đây là “lời cảnh báo mạnh mẽ” cho một cơn đột quỵ thực sự có thể xảy ra trong vòng 48 giờ đến vài tuần tới.
Theo thống kê, khoảng 10–15% người bị TIA sẽ bị đột quỵ thực sự trong vòng 3 tháng.
Biến chứng nguy hiểm nếu không điều trị kịp thời
Liệt vĩnh viễn
Việc thiếu máu làm chết tế bào thần kinh ở các vùng điều khiển vận động. Nếu vùng não tổn thương không thể phục hồi, người bệnh sẽ bị liệt vĩnh viễn một phần hoặc toàn bộ cơ thể.
Rối loạn nhận thức, sa sút trí tuệ
Tổn thương vùng vỏ não có thể làm suy giảm trí nhớ, giảm khả năng tư duy logic và xử lý ngôn ngữ. Nhiều bệnh nhân sau đột quỵ sống lệ thuộc hoàn toàn vào người thân.
Tử vong
Trong trường hợp tổn thương vùng thân não – nơi điều khiển hô hấp và nhịp tim – đột quỵ thiếu máu có thể gây tử vong nhanh chóng. Theo Bộ Y tế Việt Nam, mỗi năm có khoảng 200.000 ca đột quỵ mới, trong đó tỷ lệ tử vong chiếm 50–70% nếu không được cấp cứu đúng cách và kịp thời.
Chẩn đoán đột quỵ thiếu máu cục bộ: Quyết định trong “giờ vàng”
Chẩn đoán đột quỵ thiếu máu cục bộ là một cuộc chạy đua với thời gian. Việc xác định nhanh chóng loại đột quỵ và vị trí tổn thương là yếu tố then chốt để có thể can thiệp trong “giờ vàng” (thường là 3-4.5 giờ đầu) nhằm cứu sống tế bào não.
1. Khám lâm sàng và khai thác tiền sử
- Đánh giá nhanh (FAST): Ngay khi nghi ngờ đột quỵ, nhân viên y tế sẽ nhanh chóng đánh giá các triệu chứng theo quy tắc FAST: Face (méo miệng), Arm (yếu tay), Speech (khó nói), Time (thời gian là vàng – gọi cấp cứu ngay).
- Khai thác tiền sử: Bác sĩ sẽ hỏi về thời điểm khởi phát triệu chứng, các triệu chứng cụ thể, tiền sử bệnh lý (tăng huyết áp, tiểu đường, bệnh tim mạch, rối loạn mỡ máu, TIA), tiền sử dùng thuốc, hút thuốc, uống rượu.
- Thăm khám thần kinh: Đánh giá mức độ ý thức, sức cơ, cảm giác, ngôn ngữ, phản xạ để xác định vùng não bị ảnh hưởng và mức độ nặng của tổn thương.
2. Các xét nghiệm chẩn đoán hình ảnh (khẩn cấp)
a. Chụp cắt lớp vi tính (CT scan) sọ não:
- Ưu điểm: Nhanh chóng, sẵn có ở hầu hết các bệnh viện, giúp loại trừ xuất huyết não (đây là bước quan trọng nhất vì đột quỵ xuất huyết có phác đồ điều trị hoàn toàn khác). CT có thể phát hiện các dấu hiệu sớm của thiếu máu não, nhưng thường không rõ ràng trong vài giờ đầu.
- CT mạch (CTA): Kết hợp với CT scan, tiêm thuốc cản quang để đánh giá tình trạng các động mạch não (phát hiện tắc nghẽn, hẹp).
b. Chụp cộng hưởng từ (MRI) não:
- Ưu điểm: MRI (đặc biệt là chuỗi xung DWI – Diffusion Weighted Imaging) là phương pháp nhạy và đặc hiệu nhất để chẩn đoán đột quỵ thiếu máu cục bộ. Nó có thể phát hiện tổn thương thiếu máu não rất sớm, ngay cả trong vài phút đầu, cũng như xác định vùng não bị tổn thương vĩnh viễn (lõi nhồi máu) và vùng não còn có thể cứu được (vùng tranh tối tranh sáng – penumbra).
- MRI mạch (MRA): Kết hợp với MRI để đánh giá chi tiết tình trạng mạch máu não.
3. Các xét nghiệm khác
- Xét nghiệm máu:
- Đường huyết: Kiểm tra ngay lập tức vì cả hạ đường huyết và tăng đường huyết đều có thể gây triệu chứng giống đột quỵ.
- Công thức máu, đông máu cơ bản: Đánh giá tình trạng đông máu.
- Các dấu ấn sinh học tim mạch: Men tim (nếu nghi ngờ nguyên nhân từ tim).
- Điện tâm đồ (ECG): Phát hiện các rối loạn nhịp tim như rung nhĩ – một nguyên nhân quan trọng gây đột quỵ.
- Siêu âm Doppler động mạch cảnh: Đánh giá tình trạng hẹp, xơ vữa động mạch cảnh ở vùng cổ.
- Siêu âm tim: Đánh giá cấu trúc tim, tìm kiếm cục máu đông hoặc các bất thường van tim có thể là nguồn gốc của cục máu đông.
Điều trị đột quỵ thiếu máu cục bộ: Cấp cứu trong “giờ vàng”
Điều trị đột quỵ thiếu máu cục bộ là một cuộc đua với thời gian. Mục tiêu là tái thông mạch máu não càng sớm càng tốt để cứu vãn vùng não đang bị thiếu máu nhưng chưa hoại tử vĩnh viễn (vùng tranh tối tranh sáng).
1. Can thiệp tái thông mạch máu (trong “giờ vàng”)
- Tiêu sợi huyết đường tĩnh mạch (IV tPA – Intravenous tissue plasminogen activator):
- Nguyên lý: Sử dụng thuốc Alteplase (một loại tPA) tiêm tĩnh mạch để làm tan cục máu đông.
- Giờ vàng: Cần được thực hiện trong vòng 4.5 giờ kể từ khi khởi phát triệu chứng. Càng sớm càng tốt.
- Chỉ định: Bệnh nhân đáp ứng đủ tiêu chuẩn (không có chống chỉ định, được chẩn đoán là đột quỵ thiếu máu cục bộ và đến bệnh viện trong khung thời gian).
- Lấy huyết khối bằng dụng cụ cơ học (Mechanical Thrombectomy):
- Nguyên lý: Sử dụng ống thông luồn vào mạch máu để tiếp cận và lấy trực tiếp cục máu đông ra khỏi động mạch lớn bị tắc nghẽn trong não.
- Giờ vàng mở rộng: Có thể thực hiện trong vòng 6 giờ, thậm chí lên đến 24 giờ đối với một số bệnh nhân được chọn lọc kỹ lưỡng (dựa trên hình ảnh học đa phương thức cho thấy còn vùng não có thể cứu được).
- Chỉ định: Tắc nghẽn các động mạch lớn.
2. Điều trị cấp cứu và hỗ trợ
- Kiểm soát huyết áp: Duy trì huyết áp ở mức an toàn (không quá cao để tránh chảy máu não, không quá thấp để đảm bảo tưới máu não).
- Kiểm soát đường huyết: Kiểm soát đường huyết chặt chẽ để giảm tổn thương não.
- Kiểm soát nhiệt độ cơ thể: Hạ sốt nếu có sốt.
- Hỗ trợ hô hấp: Đảm bảo đường thở thông thoáng, thở oxy nếu cần, hoặc đặt nội khí quản/thở máy nếu suy hô hấp.
- Kiểm soát phù não: Sử dụng thuốc (Mannitol, dung dịch ưu trương) hoặc phẫu thuật giải áp sọ não trong trường hợp phù não nặng.
- Phòng ngừa biến chứng sớm:
- Thuốc chống kết tập tiểu cầu: Aspirin (sau khi loại trừ chảy máu não và không có chỉ định tiêu sợi huyết).
- Thuốc statin: Kiểm soát mỡ máu.
- Phòng ngừa huyết khối tĩnh mạch sâu: Vận động sớm, dùng tất áp lực, thuốc chống đông dự phòng.
3. Phục hồi chức năng đột quỵ (Rehabilitation)
Bắt đầu càng sớm càng tốt, ngay khi bệnh nhân ổn định, để tối đa hóa khả năng phục hồi.
- Vật lý trị liệu: Phục hồi sức mạnh cơ bắp, khả năng vận động, thăng bằng, dáng đi.
- Hoạt động trị liệu: Giúp người bệnh thực hiện các hoạt động sinh hoạt hàng ngày (ăn uống, mặc quần áo).
- Ngôn ngữ trị liệu: Cải thiện khả năng nói, hiểu lời nói, nuốt.
- Tâm lý trị liệu: Hỗ trợ người bệnh và gia đình đối phó với những thay đổi tâm lý, cảm xúc.
Phòng ngừa và Quản lý lâu dài đột quỵ thiếu máu cục bộ
Phòng ngừa đột quỵ là chiến lược quan trọng nhất, đặc biệt đối với những người có yếu tố nguy cơ hoặc đã từng bị TIA/đột quỵ.
1. Kiểm soát yếu tố nguy cơ tim mạch (quan trọng nhất)
- Tăng huyết áp:
- Điều trị thuốc: Uống thuốc đều đặn theo chỉ định của bác sĩ.
- Chế độ ăn DASH: Giảm muối, tăng rau quả, ngũ cốc nguyên hạt.
- Vận động, giảm stress.
- Tiểu đường:
- Kiểm soát đường huyết: Bằng thuốc, insulin, chế độ ăn kiêng, tập luyện.
- Theo dõi HbA1c định kỳ.
- Rối loạn mỡ máu:
- Thuốc statin: Uống thuốc đều đặn để giảm cholesterol LDL.
- Chế độ ăn ít chất béo bão hòa, cholesterol.
- Rung nhĩ và bệnh tim khác:
- Thuốc chống đông máu: Sử dụng thuốc theo chỉ định để ngăn ngừa cục máu đông.
- Kiểm soát nhịp tim: Bằng thuốc hoặc các thủ thuật can thiệp.
2. Thay đổi lối sống lành mạnh (cốt lõi)
- Bỏ hút thuốc lá: Ngay lập tức và vĩnh viễn. Đây là yếu tố nguy cơ mạnh mẽ nhất có thể thay đổi được.
- Hạn chế rượu bia: Uống rượu bia có chừng mực hoặc kiêng hoàn toàn.
- Vận động thể chất thường xuyên: Ít nhất 150 phút/tuần với cường độ vừa phải (đi bộ nhanh, bơi lội).
- Duy trì cân nặng hợp lý: Giảm cân nếu thừa cân hoặc béo phì.
- Chế độ ăn lành mạnh: Giàu rau xanh, trái cây, ngũ cốc nguyên hạt, cá; hạn chế thịt đỏ, chất béo bão hòa, đường, muối.
- Kiểm soát stress: Thực hành các kỹ thuật thư giãn.
3. Các can thiệp phòng ngừa thứ phát (sau TIA/đột quỵ)
- Thuốc chống kết tập tiểu cầu: Aspirin, Clopidogrel… được dùng kéo dài để ngăn ngừa cục máu đông tái phát.
- Phẫu thuật/thủ thuật động mạch cảnh: Bóc tách nội mạc động mạch cảnh (CEA) hoặc đặt stent động mạch cảnh (CAS) nếu có hẹp động mạch cảnh đáng kể.
- Theo dõi định kỳ: Tái khám bác sĩ thường xuyên để kiểm soát yếu tố nguy cơ và điều chỉnh phác đồ.
4. Nâng cao nhận thức cộng đồng
- Giáo dục về dấu hiệu đột quỵ (FAST): Phổ biến rộng rãi để mọi người có thể nhận biết sớm và gọi cấp cứu kịp thời.
- Khuyến khích tầm soát yếu tố nguy cơ: Đặc biệt ở người cao tuổi và nhóm nguy cơ cao.
Kết luận
Đột quỵ thiếu máu cục bộ (nhồi máu não) là một cấp cứu thần kinh nguy hiểm, có thể cướp đi sinh mạng hoặc để lại di chứng tàn phế. Tuy nhiên, nếu nhận diện sớm các dấu hiệu (quy tắc FAST) và đưa bệnh nhân đến bệnh viện kịp thời trong “giờ vàng”, các phương pháp điều trị tái thông mạch máu hiện đại (tiêu sợi huyết, lấy huyết khối) có thể cứu sống tế bào não và cải thiện đáng kể tiên lượng.
Quan trọng hơn, phòng ngừa đột quỵ bằng cách kiểm soát chặt chẽ các yếu tố nguy cơ (tăng huyết áp, tiểu đường, mỡ máu, rung nhĩ), thay đổi lối sống lành mạnh và sử dụng thuốc phòng ngừa phù hợp là chìa khóa để bảo vệ bộ não, duy trì sức khỏe và chất lượng cuộc sống lâu dài. Hãy hành động ngay hôm nay để giảm nguy cơ đột quỵ cho chính bạn và những người thân yêu.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
