Dò động-tĩnh mạch (AVF) là một biến chứng mạch máu hiếm gặp nhưng tiềm ẩn nguy cơ nghiêm trọng sau các can thiệp y khoa như chọc dò, đặt catheter hay sinh thiết. Việc phát hiện sớm và điều trị đúng lúc có thể giúp người bệnh tránh được các hậu quả như suy tim, hoại tử chi hay thiếu máu mô.
Trong bài viết này, chúng ta sẽ đi sâu phân tích nguyên nhân, triệu chứng, cách chẩn đoán và hướng điều trị tối ưu cho tình trạng dò động-tĩnh mạch mắc phải sau can thiệp, từ góc độ chuyên môn và thực tiễn lâm sàng.
1. Dò động-tĩnh mạch là gì?
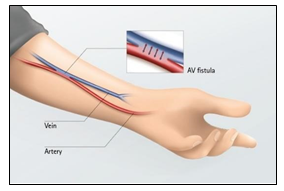
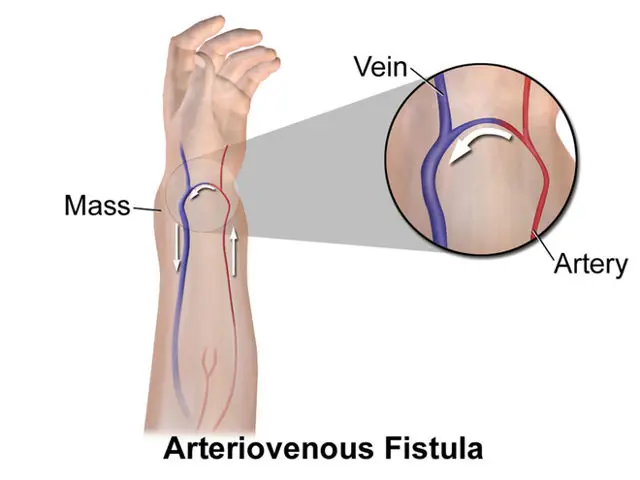
Dò động-tĩnh mạch (Arteriovenous Fistula – AVF) là hiện tượng hình thành đường thông bất thường giữa động mạch và tĩnh mạch, khiến máu chảy trực tiếp từ hệ động mạch (áp lực cao) sang hệ tĩnh mạch (áp lực thấp), bỏ qua mao mạch.
Có hai dạng AVF phổ biến:
- Dò động-tĩnh mạch tự nhiên (bẩm sinh hoặc tạo chủ động): thường gặp ở bệnh nhân chạy thận nhân tạo, được tạo ra có chủ đích tại cẳng tay.
- Dò động-tĩnh mạch mắc phải: do chấn thương, tai nạn hoặc biến chứng sau can thiệp y khoa như đặt catheter tĩnh mạch trung tâm, sinh thiết gan/thận hoặc can thiệp mạch vành qua da.
Theo một số thống kê lâm sàng tại các trung tâm tim mạch lớn như Mayo Clinic, tỷ lệ dò động-tĩnh mạch sau đặt catheter tĩnh mạch đùi lên tới 0,5 – 1%. Dù hiếm gặp, AVF mắc phải có thể diễn tiến âm thầm và gây hậu quả nặng nề nếu không được phát hiện sớm.
2. Nguyên nhân và cơ chế hình thành dò động-tĩnh mạch sau can thiệp
2.1. Các thủ thuật y khoa thường gây ra AVF
- Đặt catheter tĩnh mạch trung tâm (đặc biệt ở tĩnh mạch đùi và tĩnh mạch cảnh trong).
- Chọc dò động mạch trong can thiệp tim mạch (ví dụ: chụp mạch vành qua đường đùi).
- Sinh thiết thận, sinh thiết gan.
- Chấn thương xuyên qua mô mềm vùng chi.
2.2. Cơ chế tổn thương mạch máu
Trong quá trình can thiệp, nếu kim hoặc ống dẫn vô tình xuyên qua cả thành động mạch và thành tĩnh mạch gần nhau, một đường thông giữa hai mạch máu có thể được tạo ra. Dưới áp lực cao của máu động mạch, máu sẽ chảy ngược vào hệ tĩnh mạch với lưu lượng lớn, làm thay đổi huyết động cục bộ và toàn thân.
PGS.TS.BS. Nguyễn Lân Hiếu (Giám đốc Bệnh viện Đại học Y Hà Nội) từng nhấn mạnh: “AVF sau can thiệp là biến chứng khó nhận biết sớm, nhưng hoàn toàn có thể phòng ngừa nếu tuân thủ quy trình vô khuẩn và thao tác chuẩn xác.”
3. Triệu chứng lâm sàng và dấu hiệu nghi ngờ
Tùy thuộc vào vị trí và kích thước của đường dò, các biểu hiện có thể xuất hiện tại chỗ hoặc toàn thân:
3.1. Triệu chứng tại chỗ
- Sờ thấy rung miu: rung nhẹ dưới da vùng can thiệp, cảm nhận rõ khi đặt tay.
- Nghe tiếng thổi tâm thu liên tục: bằng ống nghe, đặc trưng tại vùng có đường dò.
- Sưng nề, phù chi dưới: nếu AVF ở vùng đùi, máu chảy ngược gây ứ tĩnh mạch.
- Đau, tím chi: biểu hiện thiếu máu mô hoặc giảm tưới máu ngoại vi.
3.2. Triệu chứng toàn thân
- Đánh trống ngực, khó thở: nếu lưu lượng AVF lớn, tăng gánh cho tim phải.
- Mệt mỏi, tụt huyết áp: do tuần hoàn bị “ăn cắp”, máu không đủ tưới các cơ quan.
- Dấu hiệu suy tim sung huyết: cổ nổi tĩnh mạch, gan to, phù chân.
Thực tế lâm sàng: nhiều trường hợp AVF được phát hiện muộn sau vài tuần hoặc vài tháng vì triệu chứng không rõ ràng, đặc biệt nếu vị trí đường dò nằm sâu như ở vùng chậu hay cổ.
4. Chẩn đoán dò động-tĩnh mạch sau can thiệp
Chẩn đoán sớm AVF có vai trò quyết định trong việc lựa chọn phương pháp điều trị phù hợp. Các phương tiện chẩn đoán thường được sử dụng gồm:
4.1. Khám lâm sàng
- Sờ vùng can thiệp tìm rung miu.
- Nghe bằng ống nghe để phát hiện tiếng thổi liên tục.
4.2. Cận lâm sàng
- Siêu âm Doppler mạch máu: phát hiện dòng chảy hỗn hợp động-tĩnh mạch, không xâm lấn.
- Chụp cộng hưởng từ mạch máu (MRA): giúp đánh giá hình ảnh giải phẫu và lưu lượng dòng máu.
- CT mạch máu (CTA): hỗ trợ định vị các AVF sâu hoặc khó tiếp cận bằng siêu âm.
- Chụp mạch số hóa xóa nền (DSA): tiêu chuẩn vàng, thường dùng trước khi can thiệp điều trị.
Lưu ý: Việc kết hợp thăm khám kỹ lưỡng và sử dụng đúng phương tiện chẩn đoán sẽ rút ngắn thời gian điều trị và giảm nguy cơ biến chứng.
5. Biến chứng của dò động-tĩnh mạch không được điều trị
Nếu không được phát hiện và can thiệp kịp thời, dò động-tĩnh mạch sau can thiệp có thể gây ra nhiều hậu quả nghiêm trọng:
- Suy tim sung huyết: do máu từ động mạch chảy nhanh vào tĩnh mạch làm tăng tiền tải, tim phải hoạt động quá sức để bù đắp, dẫn đến suy tim.
- Hội chứng “steal” máu: máu bị “ăn cắp” khỏi tuần hoàn ngoại vi → gây thiếu máu mô, đau nhức, loét hoặc hoại tử chi.
- Hình thành phình mạch giả (pseudoaneurysm): tại vị trí dò do thành mạch bị tổn thương.
- Huyết khối tĩnh mạch sâu (DVT): do dòng máu xoáy bất thường gây lắng đọng huyết khối.
- Giảm tưới máu các cơ quan lân cận: như thận, chi dưới hoặc não, tùy vị trí AVF.
Ghi nhận lâm sàng: Một nghiên cứu tại Bệnh viện Bạch Mai (2020) ghi nhận 13 ca AVF sau can thiệp mạch, trong đó 3 ca nhập viện vì suy tim tiến triển, 2 ca phải cắt chi do hoại tử vì phát hiện muộn.
6. Điều trị dò động-tĩnh mạch sau can thiệp
6.1. Điều trị bảo tồn
Trong một số trường hợp, đường dò nhỏ, không gây triệu chứng rõ ràng và không ảnh hưởng huyết động, bác sĩ có thể chỉ định theo dõi định kỳ:
- Khám lâm sàng mỗi 1–3 tháng.
- Siêu âm Doppler để đánh giá lưu lượng máu và tiến triển của AVF.
Nếu đường dò tự đóng hoặc không phát triển thêm, bệnh nhân có thể tránh được can thiệp phẫu thuật.
6.2. Điều trị can thiệp
Khi AVF có kích thước lớn, gây triệu chứng, hoặc ảnh hưởng huyết động, cần can thiệp tích cực hơn:
| Phương pháp | Ưu điểm | Nhược điểm |
|---|---|---|
| Nút mạch (Embolization) | – Ít xâm lấn – Hiệu quả cao – Thực hiện qua da |
– Có thể tái thông nếu không hoàn toàn – Yêu cầu trang thiết bị hiện đại |
| Phẫu thuật | – Điều trị triệt để – Tái tạo mạch máu chính xác |
– Xâm lấn cao – Rủi ro biến chứng hậu phẫu |
6.3. Lựa chọn phương pháp phù hợp
Bác sĩ sẽ cân nhắc giữa kích thước AVF, triệu chứng lâm sàng, vị trí tổn thương và điều kiện y tế để đưa ra quyết định phù hợp. Ở bệnh viện tuyến cuối, nút mạch là lựa chọn phổ biến vì hiệu quả và tính an toàn cao.
7. Theo dõi và phòng ngừa
7.1. Theo dõi sau can thiệp
Sau bất kỳ thủ thuật can thiệp nào có nguy cơ, đặc biệt là chọc mạch, bệnh nhân cần được:
- Siêu âm Doppler tại vùng chọc trong vòng 48–72 giờ.
- Khám lâm sàng định kỳ trong 3–6 tháng đầu.
7.2. Phòng ngừa ngay từ đầu
- Tuân thủ quy trình vô trùng tuyệt đối khi can thiệp mạch.
- Tránh chọc quá nhiều lần cùng một vị trí.
- Sử dụng thiết bị hướng dẫn siêu âm khi chọc dò vùng nguy cơ.
- Hướng dẫn người bệnh tự kiểm tra vùng da sau can thiệp: sờ rung, quan sát sưng đau, tím da…
8. Tổng kết
Dò động-tĩnh mạch sau can thiệp là biến chứng tuy không phổ biến nhưng cần được cảnh giác cao trong thực hành lâm sàng. Việc phát hiện sớm dựa vào triệu chứng điển hình, kết hợp phương tiện chẩn đoán hình ảnh hiện đại sẽ giúp rút ngắn thời gian điều trị và giảm thiểu biến chứng nguy hiểm.
Đối với đội ngũ y tế, đảm bảo kỹ thuật chọc dò đúng, an toàn và theo dõi sát sau thủ thuật là yếu tố then chốt để phòng ngừa hiệu quả AVF mắc phải.
Câu hỏi thường gặp (FAQ)
1. Bao lâu sau can thiệp có thể phát hiện dò động-tĩnh mạch?
Thông thường trong vòng 48 giờ – 1 tuần sau thủ thuật, triệu chứng như rung miu, tiếng thổi có thể được phát hiện. Tuy nhiên, có những trường hợp phát hiện muộn sau vài tuần hoặc vài tháng.
2. Dò động-tĩnh mạch có thể tự đóng không?
Có. Một số AVF nhỏ có thể tự đóng trong vài tuần đến vài tháng nếu không gây triệu chứng và không ảnh hưởng huyết động. Tuy nhiên, cần theo dõi sát bằng siêu âm.
3. Có cần phải mổ nếu bị AVF không?
Không phải tất cả trường hợp cần phẫu thuật. Nếu AVF nhỏ, có thể theo dõi hoặc nút mạch qua da. Phẫu thuật chỉ định khi AVF lớn, phức tạp hoặc thất bại với can thiệp nội mạch.
4. Sau khi điều trị AVF, có nguy cơ tái phát không?
Rất hiếm. Nếu điều trị đúng kỹ thuật (đặc biệt là nút mạch), nguy cơ tái phát thấp. Tuy nhiên, cần tránh các yếu tố nguy cơ như chọc mạch lặp lại sai kỹ thuật.
5. AVF có nguy hiểm không nếu không điều trị?
Có. AVF lớn không điều trị có thể dẫn đến suy tim, thiếu máu mô, loét hoặc thậm chí hoại tử chi.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
