“Tôi từng bị co giật và chảy máu não mà không rõ lý do. Sau khi làm chụp MRI, bác sĩ chẩn đoán tôi bị dị dạng động – tĩnh mạch não (AVM) và cần điều trị sớm để tránh nguy cơ đột quỵ.” — Nguyễn Văn L., 35 tuổi, Hà Nội
Dị dạng động – tĩnh mạch não (AVM) là một tình trạng hiếm gặp nhưng rất nguy hiểm, có thể dẫn đến xuất huyết não đột ngột, co giật và nhiều biến chứng thần kinh nghiêm trọng. Với tiến bộ trong chẩn đoán hình ảnh và can thiệp thần kinh, việc điều trị AVM hiện nay đã có nhiều lựa chọn hiệu quả. Bài viết này từ ThuVienBenh.com sẽ giúp bạn hiểu rõ hơn về căn bệnh này từ A đến Z.
AVM là gì? Tổng quan về dị dạng động – tĩnh mạch não
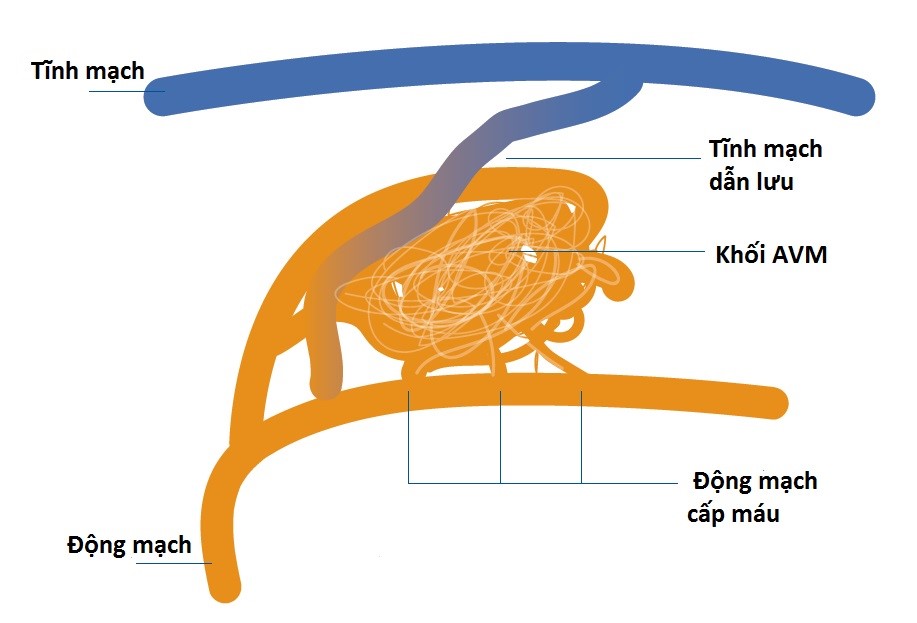
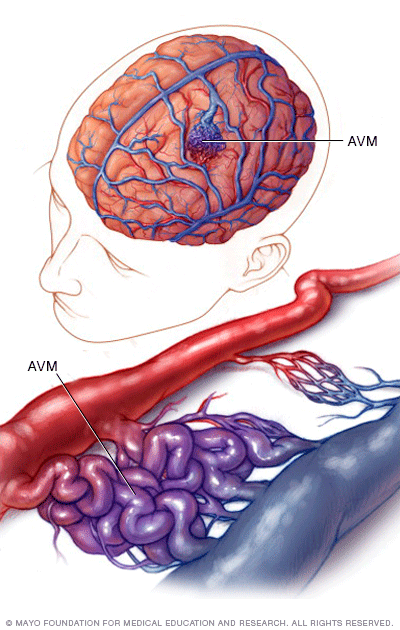
Dị dạng động – tĩnh mạch não (Arteriovenous Malformation – AVM) là sự kết nối bất thường giữa động mạch và tĩnh mạch trong não, bỏ qua hệ thống mao mạch bình thường. Thay vì máu đi từ động mạch đến mao mạch rồi mới về tĩnh mạch, AVM tạo ra một “búi mạch” xoắn bất thường, gây áp lực lớn lên thành mạch và dễ vỡ.
Tình trạng này có thể xảy ra ở bất kỳ vị trí nào trong não hoặc tủy sống. Phần lớn các AVM là bẩm sinh – tức là đã hình thành từ khi còn trong bụng mẹ.
Phân loại AVM
- Theo vị trí: AVM vỏ não, AVM thân não, AVM tiểu não…
- Theo kích thước: nhỏ (<3cm), trung bình (3-6cm), lớn (>6cm)
- Theo mức độ dòng chảy: dòng chảy cao (high-flow), dòng chảy thấp (low-flow)
Cơ chế bệnh sinh
Do thiếu mao mạch, máu từ động mạch chảy trực tiếp vào tĩnh mạch với áp lực cao, khiến thành tĩnh mạch vốn mỏng yếu dễ bị phình và vỡ. Ngoài nguy cơ chảy máu, AVM còn làm rối loạn tưới máu não xung quanh, dẫn đến thiếu oxy cục bộ.
Nguyên nhân và yếu tố nguy cơ của AVM
Phần lớn AVM là bẩm sinh, nghĩa là đã tồn tại từ khi sinh ra, nhưng không phải lúc nào cũng biểu hiện triệu chứng. Nguyên nhân chính xác hiện vẫn chưa được xác định, tuy nhiên có một số yếu tố liên quan được ghi nhận:
- Rối loạn phát triển mạch máu: xảy ra trong giai đoạn bào thai
- Yếu tố di truyền: một số hội chứng hiếm gặp như Rendu-Osler-Weber (HHT) có liên quan
- Đột biến gen ảnh hưởng cấu trúc thành mạch
Theo American Stroke Association, tỉ lệ mắc AVM trong cộng đồng khoảng 1/100.000 dân mỗi năm, nhưng tỉ lệ phát hiện thực tế có thể cao hơn do nhiều trường hợp không có triệu chứng.
Triệu chứng thường gặp của dị dạng mạch máu não
AVM có thể âm thầm tồn tại trong nhiều năm mà không gây triệu chứng. Tuy nhiên, một khi biểu hiện lâm sàng xuất hiện thì thường rất nghiêm trọng, đặc biệt là khi AVM bị vỡ gây xuất huyết não.
- Đau đầu mãn tính: dai dẳng, khó kiểm soát bằng thuốc thông thường
- Co giật: đặc biệt ở người trưởng thành chưa từng có tiền sử động kinh
- Yếu liệt một bên cơ thể, nói khó: do tổn thương vùng não chức năng
- Rối loạn thị giác, mất ý thức: trong các trường hợp chảy máu não cấp
Dấu hiệu cảnh báo cần đi khám sớm
Người bệnh nên được kiểm tra ngay nếu xuất hiện:
- Động kinh xuất hiện đột ngột ở tuổi trưởng thành
- Đau đầu dữ dội kèm nôn ói, nhìn mờ, hoặc yếu liệt
- Mất ý thức hoặc thay đổi tri giác không rõ nguyên nhân
Hình ảnh minh họa:
Hình 1: Chụp DSA cho thấy búi dị dạng động – tĩnh mạch trong bán cầu não trái
Phương pháp chẩn đoán AVM: Hình ảnh học và xét nghiệm
Chẩn đoán AVM dựa chủ yếu vào các phương tiện chẩn đoán hình ảnh hiện đại, giúp đánh giá chính xác vị trí, kích thước và đặc điểm dòng chảy của búi mạch dị dạng.
1. Chụp MRI não
Đây là phương pháp phổ biến nhất, giúp phát hiện tổn thương cấu trúc và xác định AVM nếu có. MRI với xung T2 hoặc kỹ thuật TOF-MRA cho hình ảnh rõ nét cấu trúc mạch máu.
2. Chụp CT não có cản quang
Thường dùng trong trường hợp nghi ngờ xuất huyết não cấp tính, giúp phát hiện ổ máu tụ, phù não liên quan đến AVM.
3. Chụp mạch máu não (DSA)
Được coi là tiêu chuẩn vàng để đánh giá chi tiết búi mạch, phân nhánh cấp máu và đường dẫn lưu tĩnh mạch.
4. Kỹ thuật khác: PET-CT, fMRI
Giúp đánh giá hoạt động chức năng của các vùng não xung quanh tổn thương, từ đó định hướng chiến lược điều trị.
Hình 2: Mô phỏng kỹ thuật nút mạch trong điều trị AVM
Điều trị AVM như thế nào? Các phương pháp điều trị hiện nay
Việc điều trị AVM phụ thuộc vào nhiều yếu tố như: kích thước, vị trí, triệu chứng, nguy cơ chảy máu, và tình trạng tổng thể của người bệnh. Mục tiêu chính là loại bỏ hoặc làm giảm nguy cơ chảy máu và cải thiện chất lượng sống.
1. Phẫu thuật cắt bỏ AVM
Đây là phương pháp điều trị triệt để nhất nếu búi AVM nằm ở vị trí nông, dễ tiếp cận và không ảnh hưởng đến vùng chức năng quan trọng.
- Ưu điểm: Loại bỏ hoàn toàn dị dạng nếu thực hiện thành công.
- Nhược điểm: Có nguy cơ gây tổn thương mô não lân cận, đặc biệt nếu AVM nằm gần vùng kiểm soát ngôn ngữ, vận động hoặc thị giác.
Theo nghiên cứu của American Association of Neurological Surgeons, phẫu thuật có thể đạt tỷ lệ thành công đến 90% nếu AVM nhỏ và ở vị trí thuận lợi.
2. Xạ phẫu (Gamma Knife hoặc CyberKnife)
Là kỹ thuật điều trị không xâm lấn sử dụng tia bức xạ ion hóa hội tụ để phá hủy dần các mạch máu bất thường mà không cần mổ.
- Hiệu quả: AVM dần bị xơ hóa sau 1-3 năm.
- Ứng dụng: Thích hợp cho AVM nhỏ hoặc ở sâu trong não nơi không thể phẫu thuật.
- Hạn chế: Không có tác dụng tức thì và vẫn có nguy cơ chảy máu trong thời gian chờ hiệu quả.
3. Nút mạch (Embolization)
Đây là phương pháp can thiệp nội mạch, trong đó một chất đặc biệt (keo, hạt nhựa, cuộn kim loại…) được bơm qua ống thông vào động mạch nuôi AVM nhằm làm tắc dòng máu.
- Ưu điểm: Giảm lưu lượng máu đến AVM, hỗ trợ trước phẫu thuật hoặc xạ trị.
- Nhược điểm: Không luôn triệt để, có thể cần lặp lại nhiều lần.
Tiên lượng và chăm sóc sau điều trị AVM
Tiên lượng bệnh nhân sau điều trị AVM phụ thuộc vào mức độ tổn thương ban đầu và phương pháp điều trị được chọn. Nếu điều trị sớm và triệt để, nhiều người bệnh có thể hồi phục hoàn toàn và trở lại cuộc sống bình thường.
Chăm sóc sau điều trị
- Theo dõi định kỳ bằng MRI hoặc DSA sau điều trị để kiểm tra còn sót AVM hay không.
- Phục hồi chức năng thần kinh nếu có di chứng vận động, ngôn ngữ.
- Điều chỉnh lối sống: kiểm soát huyết áp, tránh stress, ngủ đủ giấc, không hút thuốc.
Lời kết: Tầm quan trọng của chẩn đoán sớm dị dạng mạch máu não
Dị dạng động – tĩnh mạch não (AVM) là bệnh lý nguy hiểm, nhưng hoàn toàn có thể điều trị thành công nếu phát hiện kịp thời. Việc hiểu rõ triệu chứng, lựa chọn phương pháp điều trị phù hợp và theo dõi sát sau điều trị đóng vai trò then chốt trong việc bảo vệ sức khỏe thần kinh.
Tại ThuVienBenh.com, chúng tôi cam kết mang đến thông tin y tế chính xác, dễ hiểu và cập nhật để bạn có thể chủ động chăm sóc sức khỏe bản thân và người thân.
FAQ: Những câu hỏi thường gặp về AVM
1. AVM có thể phòng ngừa được không?
Hiện nay, không có biện pháp nào được chứng minh là phòng ngừa AVM, vì phần lớn các trường hợp là bẩm sinh. Tuy nhiên, phát hiện sớm thông qua kiểm tra hình ảnh học định kỳ có thể giúp giảm nguy cơ biến chứng nghiêm trọng.
2. Người bị AVM có sống bình thường được không?
Có. Nhiều người sống hòa bình với AVM cả đời mà không có triệu chứng. Với các trường hợp đã điều trị thành công, người bệnh có thể sống khỏe mạnh và sinh hoạt như bình thường nếu được theo dõi định kỳ.
3. AVM có di truyền không?
Đa số AVM không di truyền, nhưng trong một số hội chứng hiếm (như HHT), AVM có thể xuất hiện theo yếu tố gia đình. Nếu có tiền sử gia đình AVM, nên trao đổi với bác sĩ về tầm soát sớm.
4. Sau khi điều trị AVM có tái phát không?
Tỷ lệ tái phát sau phẫu thuật triệt để hoặc xạ phẫu là rất thấp, tuy nhiên vẫn cần kiểm tra định kỳ để phát hiện sớm nếu có bất thường tái phát hoặc sót búi mạch.
5. Khi nào cần can thiệp điều trị AVM?
Khi AVM gây triệu chứng (co giật, đau đầu dữ dội, xuất huyết não…) hoặc có nguy cơ vỡ cao, bác sĩ sẽ chỉ định điều trị. Việc điều trị còn phụ thuộc vào nhiều yếu tố như vị trí, kích thước và tình trạng người bệnh.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
