MGUS – hay còn gọi là bệnh tăng gammaglobulin đơn dòng không xác định – là một trong những tình trạng huyết học lành tính phổ biến ở người lớn tuổi. Tuy không gây triệu chứng nghiêm trọng ngay lập tức, nhưng MGUS lại là “tiền đề thầm lặng” của nhiều bệnh lý ác tính như đa u tủy xương. Vì vậy, việc hiểu rõ MGUS là gì, cách theo dõi và xử trí là điều cực kỳ quan trọng để bảo vệ sức khỏe lâu dài.
“Biết sớm, theo dõi đúng và không hoang mang” – đó là nguyên tắc vàng khi bạn hoặc người thân được chẩn đoán mắc MGUS.
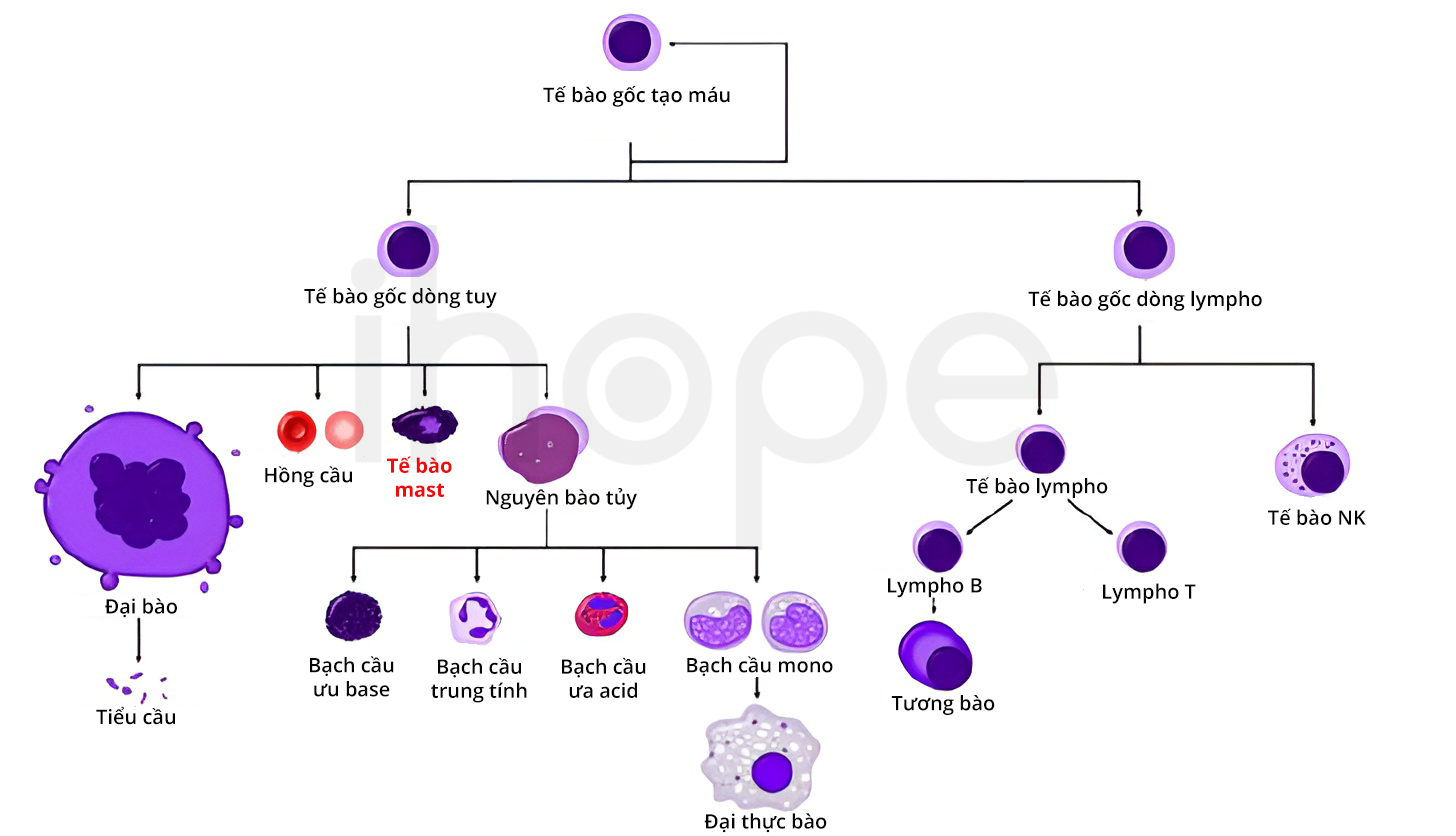
1. MGUS là gì?
1.1 Định nghĩa
MGUS (Monoclonal Gammopathy of Undetermined Significance) là một rối loạn huyết học đặc trưng bởi sự xuất hiện của một lượng nhỏ kháng thể đơn dòng (M protein) trong máu, nhưng không kèm theo tổn thương tủy xương, xương hay thận như các bệnh lý ác tính khác.
Theo Mayo Clinic, MGUS chiếm khoảng 3% ở người trên 50 tuổi và hơn 5% ở người trên 70 tuổi.
1.2 Phân loại
- MGUS IgG: Thường gặp nhất, ít nguy cơ tiến triển.
- MGUS IgA: Nguy cơ cao hơn, cần theo dõi sát hơn.
- MGUS IgM: Có thể tiến triển thành u lympho Waldenström.
1.3 Cơ chế bệnh sinh
MGUS xuất hiện khi một dòng tế bào plasma trong tủy xương trở nên bất thường, tạo ra kháng thể đơn dòng (M protein). Tuy nhiên, lượng tế bào này chưa đủ nhiều để gây tổn thương rõ rệt đến cơ thể như trong bệnh đa u tủy.
1.3.1 Quá trình biệt hóa tế bào plasma
Hệ miễn dịch bình thường tạo ra nhiều dòng tế bào plasma để sinh kháng thể chống lại tác nhân gây bệnh. Trong MGUS, một dòng tế bào này nhân lên bất thường nhưng vẫn ở mức độ kiểm soát.
1.3.2 Hiện tượng sản xuất đơn dòng Ig
Thay vì tạo ra nhiều loại Ig khác nhau, dòng tế bào bất thường trong MGUS chỉ sản sinh duy nhất một loại Ig đơn dòng, thường là IgG, IgA hoặc IgM.
2. Nguyên nhân và yếu tố nguy cơ của MGUS
2.1 Nguyên nhân chưa xác định rõ
Hiện chưa có nguyên nhân cụ thể gây ra MGUS. Các nghiên cứu cho thấy đây là một quá trình tích lũy rối loạn tế bào theo thời gian, chịu ảnh hưởng bởi yếu tố di truyền và môi trường.
2.2 Yếu tố nguy cơ
- Tuổi cao: Yếu tố nguy cơ mạnh nhất. Tỷ lệ mắc tăng dần theo tuổi.
- Giới tính: Nam giới có nguy cơ cao hơn nữ.
- Chủng tộc: Người gốc Phi có tỷ lệ mắc cao hơn người gốc Á hoặc da trắng.
- Tiền sử gia đình: Có người thân mắc MGUS hoặc đa u tủy làm tăng nguy cơ.
- Tiếp xúc môi trường: Phơi nhiễm hóa chất, thuốc trừ sâu, hoặc bức xạ có thể là yếu tố liên quan.
3. Triệu chứng và biểu hiện lâm sàng
3.1 Không có triệu chứng rõ ràng
MGUS thường được phát hiện tình cờ qua xét nghiệm máu định kỳ, bởi phần lớn bệnh nhân không có bất kỳ biểu hiện lâm sàng nào.
3.2 Khi có biến chứng
Dù hiếm gặp, một số trường hợp MGUS có thể dẫn đến những biến chứng nhẹ như:
3.2.1 Thiếu máu
Khi M protein ảnh hưởng đến khả năng tạo máu trong tủy xương.
3.2.2 Tổn thương thận nhẹ
Do lắng đọng chuỗi nhẹ (light chain) gây viêm cầu thận.
3.2.3 Nhiễm trùng tái phát
Do suy giảm sản xuất kháng thể đa dòng bình thường.
4. Phân biệt MGUS với các bệnh lý khác
4.1 So sánh MGUS và đa u tủy xương
| Tiêu chí | MGUS | Đa u tủy xương |
|---|---|---|
| Nồng độ M protein | < 30 g/L | > 30 g/L |
| Plasma cell trong tủy xương | < 10% | >= 10% |
| Triệu chứng | Không có | Thiếu máu, đau xương, suy thận… |
| Điều trị | Theo dõi định kỳ | Hóa trị, ghép tủy… |
4.2 Phân biệt với bệnh Waldenström
Waldenström macroglobulinemia là một bệnh lý ác tính có sự tăng IgM đơn dòng cùng với thâm nhiễm tế bào lympho ác tính trong tủy xương, khác MGUS ở chỗ có triệu chứng và cần điều trị.
4.3 Các tình trạng tăng gammaglobulin khác
- Tăng gammaglobulin đa dòng do viêm mạn tính
- Viêm gan tự miễn
- Hội chứng Sjögren
5. Chẩn đoán MGUS
5.1 Xét nghiệm huyết thanh
Điện di protein huyết thanh (SPEP) là xét nghiệm quan trọng để phát hiện dải M protein bất thường.
5.2 Điện di protein
Cho phép định lượng và xác định loại globulin đơn dòng – thường là IgG, IgA hoặc IgM. Có thể kèm theo immunofixation electrophoresis để định danh chuỗi nhẹ/kết hợp.
5.3 Sinh thiết tủy xương
Được thực hiện khi nghi ngờ đa u tủy hoặc giá trị M protein cao. Trong MGUS, số lượng tế bào plasma bất thường chiếm dưới 10% tổng tế bào tủy.
5.4 Tiêu chuẩn chẩn đoán MGUS
- Nồng độ M protein huyết thanh < 30 g/L
- Plasma cell trong tủy < 10%
- Không có tổn thương cơ quan đích (CRAB: Calcium cao, suy thận, thiếu máu, tổn thương xương)

Nguồn hình ảnh: iHope.vn
6. Nguy cơ tiến triển thành bệnh ác tính
6.1 Tỷ lệ chuyển dạng mỗi năm
MGUS không phải là ung thư, nhưng có thể tiến triển thành các bệnh lý ác tính như đa u tủy xương, bệnh Waldenström hay amyloidosis AL. Theo Mayo Clinic, nguy cơ này là khoảng 1% mỗi năm.
Tức là, trong 20 năm, nguy cơ cộng dồn có thể đạt tới 20%, đặc biệt ở những người có yếu tố nguy cơ cao.
6.2 Các yếu tố dự báo nguy cơ
- Loại IgM hoặc IgA: Nguy cơ cao hơn so với IgG
- Nồng độ M protein > 15 g/L: Nguy cơ chuyển dạng tăng
- Tỷ lệ chuỗi nhẹ bất thường (FLC ratio): Ngoài ngưỡng bình thường
- Tuổi cao: Nguy cơ tích lũy theo năm
Bác sĩ thường sử dụng risk stratification model để phân tầng nguy cơ và quyết định lịch theo dõi phù hợp cho từng người bệnh.
7. Theo dõi và điều trị MGUS
7.1 Không cần điều trị ngay
Không giống như các bệnh lý ác tính, MGUS không cần điều trị. Việc can thiệp sớm không mang lại lợi ích rõ ràng và có thể gây tác dụng phụ không đáng có.
7.2 Lịch theo dõi định kỳ
Tùy theo nguy cơ, bác sĩ sẽ chỉ định lịch theo dõi khác nhau:
- Nguy cơ thấp: Xét nghiệm định kỳ mỗi 12–24 tháng
- Nguy cơ trung bình: 6–12 tháng/lần
- Nguy cơ cao: Theo dõi 3–6 tháng/lần
Các xét nghiệm thường bao gồm: điện di protein huyết thanh, định lượng chuỗi nhẹ tự do, tổng phân tích máu, chức năng thận và calci máu.
7.3 Khi nào cần can thiệp y tế?
Các dấu hiệu sau đây có thể báo hiệu bệnh đã chuyển dạng và cần thăm khám ngay:
- Đau xương không rõ nguyên nhân
- Thiếu máu tiến triển
- Calci máu tăng
- Chức năng thận giảm
- Sụt cân không rõ nguyên nhân
8. Lối sống và chăm sóc sức khỏe
8.1 Dinh dưỡng và tập luyện
Một chế độ ăn uống cân bằng, giàu chất chống oxy hóa và luyện tập thể thao đều đặn giúp duy trì sức khỏe hệ miễn dịch và phòng ngừa biến chứng.
8.2 Theo dõi xét nghiệm định kỳ
Đây là yếu tố then chốt giúp phát hiện sớm sự tiến triển bệnh. Đừng trì hoãn hoặc bỏ lỡ lịch hẹn khám.
8.3 Cảnh báo khi có triệu chứng mới
Người bệnh cần ghi nhớ và thông báo với bác sĩ ngay khi có biểu hiện lạ như mệt mỏi bất thường, sụt cân, đau xương, hay nhiễm trùng tái phát.
9. Trích dẫn câu chuyện có thật
“Tôi được chẩn đoán MGUS cách đây 6 năm. Ban đầu rất hoang mang, tưởng mình bị ung thư. Nhưng sau khi được bác sĩ giải thích rõ ràng, tôi thấy nhẹ nhõm hơn nhiều. Tôi vẫn sống khỏe, vẫn đi du lịch và kiểm tra máu định kỳ. MGUS không còn là nỗi sợ của tôi nữa.” – Bác Nguyễn Văn H. (65 tuổi, Đà Nẵng)
10. Kết luận
10.1 MGUS không phải là bản án tử hình
Đây là một rối loạn lành tính và không phải ai mắc MGUS cũng sẽ chuyển thành ung thư. Với theo dõi y tế hợp lý, phần lớn người bệnh MGUS vẫn sống khỏe mạnh hàng chục năm.
10.2 Kiểm soát tốt giúp sống khỏe mạnh
Hiểu rõ tình trạng MGUS, tuân thủ lịch theo dõi và duy trì lối sống lành mạnh là chìa khóa giúp bạn an tâm sống chung với bệnh mà không bị ảnh hưởng quá nhiều đến chất lượng cuộc sống.
Thông tin tham khảo
- Mayo Clinic – MGUS Overview
- American Society of Hematology (ASH)
- Dispenzieri, A. et al. (2022). Monoclonal gammopathy of undetermined significance. Blood Reviews
Câu hỏi thường gặp (FAQ)
MGUS có phải là ung thư không?
Không. MGUS là một tình trạng lành tính. Tuy nhiên, nó có thể tiến triển thành ung thư huyết học như đa u tủy, nên cần được theo dõi định kỳ.
Tôi có thể sống bao lâu nếu mắc MGUS?
Phần lớn bệnh nhân MGUS sống hoàn toàn bình thường, không bị ảnh hưởng về tuổi thọ, miễn là được theo dõi và tầm soát đúng cách.
Có cần dùng thuốc khi bị MGUS không?
Không. MGUS không cần điều trị bằng thuốc. Chỉ khi bệnh tiến triển thành thể ác tính thì bác sĩ mới cân nhắc can thiệp.
Làm sao biết MGUS có đang tiến triển?
Các dấu hiệu gồm: tăng nồng độ M protein, thiếu máu, tăng canxi, đau xương, suy thận. Cần làm xét nghiệm định kỳ để phát hiện sớm.
Tôi nên khám chuyên khoa nào khi bị MGUS?
Bạn nên khám tại chuyên khoa Huyết học – Truyền máu để được tư vấn và theo dõi đúng chuyên môn.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
