Bệnh nhược cơ là một rối loạn thần kinh – cơ mãn tính, hiếm gặp nhưng có ảnh hưởng đáng kể đến chất lượng cuộc sống người bệnh. Dù không gây tổn thương vĩnh viễn cho cơ, nhưng tình trạng suy yếu cơ bắp dai dẳng và dễ tái phát khiến người bệnh mệt mỏi, khó vận động, thậm chí gặp nguy hiểm đến tính mạng nếu không điều trị đúng cách.
Trong bài viết này, chúng tôi sẽ phân tích toàn diện về bệnh nhược cơ dựa trên chuyên môn y học và các nguồn tài liệu uy tín, giúp bạn đọc hiểu rõ nguyên nhân, dấu hiệu, cách điều trị và tiên lượng bệnh.
Nhược cơ là gì?
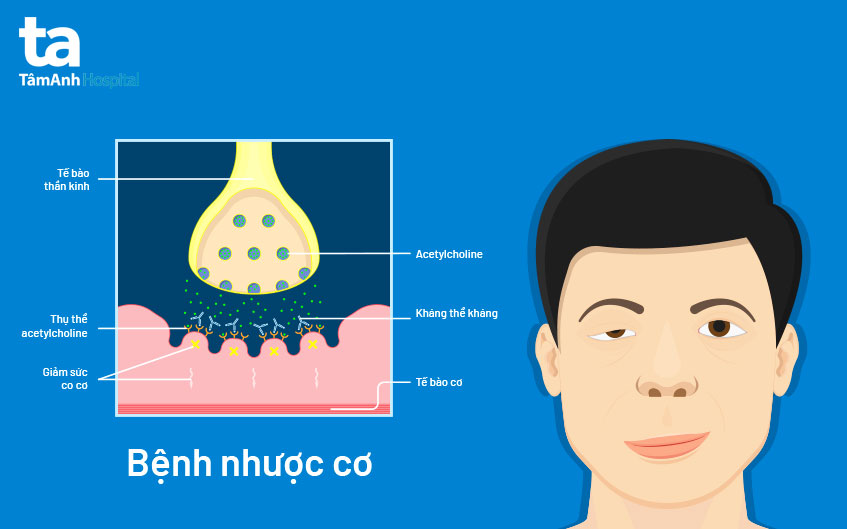
Nhược cơ (Myasthenia Gravis) là bệnh lý thần kinh-cơ có cơ chế tự miễn, đặc trưng bởi tình trạng yếu và mỏi cơ xảy ra khi cơ thể tạo ra kháng thể chống lại chính các thụ thể acetylcholine (AChR) ở tại bản vận động thần kinh – cơ.
Khi các kháng thể này làm giảm số lượng hoặc chức năng của các thụ thể AChR, quá trình truyền tín hiệu từ dây thần kinh đến cơ bị gián đoạn. Hệ quả là cơ không co thắt được hiệu quả, dẫn đến hiện tượng yếu cơ, đặc biệt sau khi vận động nhiều.
Cơ chế bệnh sinh
- Ở người khỏe mạnh, acetylcholine gắn vào thụ thể trên cơ giúp cơ co lại bình thường.
- Ở bệnh nhân nhược cơ, kháng thể làm giảm mật độ thụ thể AChR, dẫn đến co cơ yếu và dễ mỏi.
Nguyên nhân gây bệnh nhược cơ
Bệnh nhược cơ là bệnh tự miễn, tức là hệ miễn dịch của cơ thể tự nhận diện nhầm các thành phần trong cơ thể là “kẻ lạ” và tấn công chúng. Tuy nhiên, nguyên nhân chính xác vì sao cơ thể lại tạo ra kháng thể chống lại các thụ thể acetylcholine vẫn chưa được xác định hoàn toàn.
Các yếu tố nguy cơ
- U tuyến ức: Khoảng 10-15% bệnh nhân có u tuyến ức – một tuyến nằm sau xương ức, liên quan chặt chẽ đến hệ miễn dịch.
- Bệnh tự miễn khác: Người bị lupus ban đỏ, viêm khớp dạng thấp, tuyến giáp tự miễn có nguy cơ cao mắc nhược cơ.
- Yếu tố di truyền: Một số dạng nhược cơ bẩm sinh có liên quan đến đột biến gen di truyền.
“Bệnh nhược cơ không lây truyền từ người sang người, nhưng có thể xuất hiện ở nhiều thành viên trong cùng một gia đình do yếu tố gen và miễn dịch.” – TS.BS Nguyễn Bá Thắng, Đại học Y Dược TP.HCM
Dấu hiệu và triệu chứng của bệnh nhược cơ
Bệnh thường khởi phát âm thầm, triệu chứng tiến triển từng đợt, đặc biệt nặng hơn vào cuối ngày hoặc sau hoạt động kéo dài. Các triệu chứng có thể dao động theo thời gian và giảm khi nghỉ ngơi.
Triệu chứng thường gặp
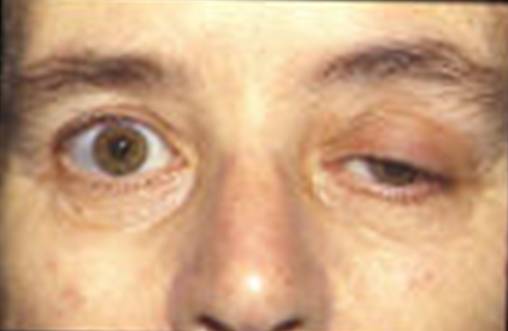
- Sụp mí mắt một bên hoặc hai bên: Là biểu hiện sớm nhất và phổ biến nhất.
- Song thị (nhìn đôi): Do yếu các cơ điều khiển chuyển động nhãn cầu.
- Yếu cơ mặt, nói ngọng, khó nuốt: Khi tổn thương lan rộng.
- Yếu tay chân: Dễ nhận thấy khi leo cầu thang, cầm nắm đồ vật.
- Khó thở: Xuất hiện khi cơ hô hấp bị ảnh hưởng, cần can thiệp khẩn cấp.
Phân biệt với bệnh lý khác
| Bệnh | Đặc điểm chính | Khác biệt so với nhược cơ |
|---|---|---|
| Đột quỵ | Yếu liệt cấp tính, một bên cơ thể | Không dao động theo thời gian, không cải thiện khi nghỉ |
| Viêm đa cơ | Yếu cơ đối xứng, kèm đau cơ | Tăng men cơ, không có kháng thể chống AChR |
| Hội chứng Lambert-Eaton | Yếu cơ chi dưới, cải thiện sau vận động | Cơ chế kháng thể khác, thường liên quan ung thư phổi |
Số liệu thống kê
Theo NCBI, tỷ lệ mắc nhược cơ là khoảng 20 trường hợp/100.000 dân. Bệnh có thể xuất hiện ở mọi lứa tuổi, nhưng thường gặp ở:
- Nữ giới dưới 40 tuổi
- Nam giới trên 60 tuổi
Nhược cơ ở trẻ em và thai kỳ
Nhược cơ không chỉ ảnh hưởng đến người trưởng thành mà còn có thể xảy ra ở trẻ sơ sinh hoặc trong thai kỳ:
Nhược cơ sơ sinh thoáng qua
Xảy ra ở trẻ sơ sinh có mẹ mắc nhược cơ, do kháng thể mẹ truyền qua nhau thai. Triệu chứng thường nhẹ và tự hết sau vài tuần.
Nhược cơ bẩm sinh
Liên quan đến đột biến gen, ảnh hưởng đến thành phần dẫn truyền thần kinh-cơ. Biểu hiện sớm sau sinh, không liên quan đến bệnh tự miễn.
Ảnh hưởng trong thai kỳ
- Thai phụ mắc nhược cơ cần theo dõi sát do nguy cơ suy hô hấp, yếu cơ tử cung.
- Chuyển dạ có thể kéo dài hoặc khó sinh thường.
Chẩn đoán Bệnh nhược cơ: Quy trình và xét nghiệm
Chẩn đoán bệnh nhược cơ đòi hỏi sự kết hợp của khám lâm sàng kỹ lưỡng và các xét nghiệm chuyên biệt để xác định sự bất thường trong dẫn truyền thần kinh cơ và tìm kháng thể đặc hiệu.
1. Khám lâm sàng và khai thác tiền sử
Bác sĩ sẽ hỏi kỹ về các triệu chứng (sụp mí, nhìn đôi, nói khó, nuốt khó, yếu tay chân), đặc biệt chú ý đến tính chất dao động (yếu tăng khi vận động, giảm khi nghỉ ngơi, nặng hơn vào cuối ngày). Tiền sử các bệnh tự miễn khác hoặc tiền sử gia đình cũng được khai thác. Thăm khám thần kinh sẽ tập trung vào việc đánh giá sức cơ ở các nhóm cơ khác nhau, phản xạ gân xương, và các dấu hiệu liên quan đến cơ hô hấp.
2. Các xét nghiệm chuyên biệt
a. Xét nghiệm máu tìm kháng thể: Đây là xét nghiệm quan trọng nhất để chẩn đoán xác định nhược cơ:
- Kháng thể kháng thụ thể acetylcholine (AChR-Ab): Phát hiện ở khoảng 85-90% bệnh nhân nhược cơ toàn thể và khoảng 50% nhược cơ mắt. Đây là kháng thể phổ biến nhất.
- Kháng thể kháng Muscle-Specific Kinase (MuSK-Ab): Phát hiện ở khoảng 5-10% bệnh nhân nhược cơ có AChR-Ab âm tính. Thể MuSK-Ab thường liên quan đến yếu cơ mặt, cơ nuốt và cơ hô hấp nặng.
- Các kháng thể khác: Kháng thể LRP4, Titin, Ryanodine receptor có thể được tìm thấy ở một số bệnh nhân.
b. Đo điện cơ (Electromyography – EMG) và dẫn truyền thần kinh (Nerve Conduction Study – NCS):
- Kích thích thần kinh lặp lại (Repetitive Nerve Stimulation – RNS): Khi kích thích một dây thần kinh nhiều lần, biên độ đáp ứng cơ sẽ giảm dần (giảm >10%) ở bệnh nhân nhược cơ. Đây là dấu hiệu đặc trưng của rối loạn dẫn truyền thần kinh cơ.
- Điện cơ sợi đơn (Single-Fiber EMG – SFEMG): Đây là kỹ thuật nhạy nhất để phát hiện rối loạn dẫn truyền thần kinh cơ, ngay cả khi các xét nghiệm khác (bao gồm RNS) bình thường.
c. Test dùng thuốc (Edrophonium/Tensilon Test):
- Edrophonium là một thuốc ức chế cholinesterase tác dụng ngắn. Khi tiêm vào tĩnh mạch, nếu triệu chứng yếu cơ cải thiện rõ rệt trong vài phút (ví dụ: mí mắt nâng lên, sức cơ tăng lên), đây là bằng chứng mạnh mẽ cho chẩn đoán nhược cơ.
- Lưu ý: Test này có thể có tác dụng phụ (nhịp tim chậm) và ít được sử dụng thường quy hiện nay khi đã có các xét nghiệm kháng thể và điện cơ nhạy hơn.
3. Chẩn đoán hình ảnh
- Chụp CT hoặc MRI tuyến ức: Khoảng 10-15% bệnh nhân nhược cơ có u tuyến ức (thymoma) và khoảng 60-70% có tăng sản tuyến ức. Chụp CT hoặc MRI vùng ngực giúp phát hiện các bất thường ở tuyến ức, rất quan trọng để quyết định phẫu thuật.
4. Chẩn đoán phân biệt
Nhược cơ cần được phân biệt với các bệnh lý khác gây yếu cơ hoặc rối loạn thần kinh cơ để tránh chẩn đoán và điều trị sai hướng:
- Hội chứng Lambert-Eaton Myasthenic Syndrome (LEMS).
- Bệnh xơ cứng cột bên teo cơ (ALS).
- Viêm đa cơ, viêm da cơ.
- Liệt chu kỳ.
- Đột quỵ, liệt dây thần kinh sọ.
- Các bệnh lý gây khó nuốt, khó thở khác.
Điều trị Bệnh nhược cơ: Phác đồ toàn diện và cá thể hóa
Điều trị nhược cơ nhằm mục tiêu kiểm soát triệu chứng, ngăn chặn tiến triển bệnh, giảm thiểu biến chứng và cải thiện chất lượng cuộc sống. Phác đồ điều trị thường được cá thể hóa dựa trên mức độ nặng, loại kháng thể, tuổi tác và đáp ứng của bệnh nhân.
1. Thuốc điều trị triệu chứng
- Thuốc ức chế Acetylcholinesterase:
- Pyridostigmine (Mestinon): Là thuốc chủ lực để điều trị triệu chứng yếu cơ. Thuốc giúp tăng lượng acetylcholine tại synap thần kinh cơ, cải thiện dẫn truyền.
- Liều dùng: Dùng nhiều lần trong ngày, liều lượng được điều chỉnh theo đáp ứng của bệnh nhân.
- Tác dụng phụ: Rối loạn tiêu hóa (đau bụng, tiêu chảy), tăng tiết nước bọt, co thắt cơ.
- Lưu ý: Thuốc này chỉ cải thiện triệu chứng, không tác động vào cơ chế bệnh sinh tự miễn.
2. Thuốc ức chế miễn dịch
Đây là các thuốc quan trọng để tác động vào cơ chế tự miễn của bệnh, giảm sản xuất kháng thể bất thường.
- Corticosteroid (Prednisone):
- Là thuốc ức chế miễn dịch mạnh, thường được dùng để khởi đầu điều trị, đặc biệt trong các trường hợp nặng hoặc không đáp ứng với Pyridostigmine đơn thuần.
- Liều dùng: Thường bắt đầu liều cao và giảm dần để kiểm soát bệnh, sau đó duy trì liều thấp nhất có hiệu quả.
- Tác dụng phụ: Nhiều tác dụng phụ khi dùng kéo dài (tăng đường huyết, loãng xương, tăng huyết áp, loét dạ dày…).
- Thuốc ức chế miễn dịch không steroid:
- Azathioprine, Mycophenolate Mofetil, Methotrexate, Cyclosporine, Tacrolimus: Thường được dùng kết hợp với corticosteroid hoặc thay thế corticosteroid khi cần giảm tác dụng phụ. Các thuốc này có tác dụng chậm hơn corticosteroid.
- Các liệu pháp sinh học mới:
- Rituximab: Thuốc kháng thể đơn dòng chống lại tế bào B (tế bào sản xuất kháng thể). Hiệu quả với các trường hợp kháng trị, đặc biệt là nhược cơ có kháng thể MuSK.
- Eculizumab, Ravulizumab: Các thuốc ức chế bổ thể, được chấp thuận cho nhược cơ toàn thể kháng AChR-Ab ở bệnh nhân nặng, khó chữa.
3. Các liệu pháp lọc máu và globulin miễn dịch
Dùng trong các trường hợp nặng cấp tính (cơn nhược cơ) hoặc trước phẫu thuật lớn:
- Thay huyết tương (Plasma Exchange – PLEX): Loại bỏ kháng thể gây bệnh ra khỏi máu. Có tác dụng nhanh, dùng trong cơn nhược cơ hoặc khi bệnh nhân không đáp ứng với thuốc.
- Globulin miễn dịch tiêm tĩnh mạch (Intravenous Immunoglobulin – IVIg): Cung cấp kháng thể bình thường để vô hiệu hóa kháng thể gây bệnh. Cũng có tác dụng nhanh, dùng trong các trường hợp cấp cứu tương tự PLEX.
4. Phẫu thuật cắt bỏ tuyến ức (Thymectomy)
- Chỉ định:
- Tất cả bệnh nhân nhược cơ có u tuyến ức (thymoma) nên được phẫu thuật cắt bỏ tuyến ức.
- Bệnh nhân nhược cơ toàn thể không có u tuyến ức, đặc biệt là người trẻ tuổi (<60 tuổi), cũng có thể được xem xét phẫu thuật cắt bỏ tuyến ức để cải thiện bệnh và giảm nhu cầu dùng thuốc ức chế miễn dịch.
- Hiệu quả: Cắt bỏ tuyến ức có thể giúp cải thiện lâu dài, thậm chí là thuyên giảm bệnh ở một số bệnh nhân, mặc dù tác dụng có thể đến chậm (sau vài tháng đến vài năm).
Quản lý & Phòng ngừa biến chứng của Bệnh nhược cơ
Quản lý nhược cơ là một quá trình lâu dài, đòi hỏi sự tuân thủ điều trị, theo dõi sát sao và đặc biệt là chủ động phòng ngừa các biến chứng nguy hiểm, nhất là cơn nhược cơ.
1. Quản lý cơn nhược cơ và suy hô hấp cấp
- Nhận biết sớm dấu hiệu: Người bệnh và người nhà cần được giáo dục về các dấu hiệu suy yếu cơ hô hấp (khó thở khi nằm, thở nông, nói ngắt quãng, không thể ho hiệu quả, cảm giác hụt hơi) để kịp thời đến bệnh viện.
- Cấp cứu y tế: Cơn nhược cơ là một cấp cứu nội khoa. Bệnh nhân cần được đưa đến bệnh viện ngay lập tức để được hỗ trợ hô hấp (thở oxy, thở máy) và điều trị đặc hiệu (PLEX, IVIg, corticosteroid liều cao).
2. Tránh các yếu tố làm nặng bệnh
- Thuốc: Tránh hoặc thận trọng khi sử dụng các loại thuốc có thể làm nặng nhược cơ như một số kháng sinh (aminoglycosides, fluoroquinolones), thuốc chẹn beta, thuốc giãn cơ, thuốc gây mê. Luôn thông báo cho bác sĩ/dược sĩ về bệnh nhược cơ trước khi dùng bất kỳ loại thuốc nào.
- Nhiễm trùng: Phòng ngừa và điều trị nhiễm trùng kịp thời (cúm, viêm phổi) vì nhiễm trùng có thể là yếu tố khởi phát cơn nhược cơ. Tiêm vắc xin cúm và phế cầu khuẩn theo khuyến cáo.
- Stress, gắng sức quá mức: Tránh căng thẳng, làm việc quá sức. Học cách quản lý stress và phân bổ thời gian nghỉ ngơi hợp lý.
- Nhiệt độ: Một số bệnh nhân nhạy cảm với nhiệt độ quá cao hoặc quá lạnh.
3. Chăm sóc hỗ trợ và phục hồi chức năng
- Vật lý trị liệu: Các bài tập nhẹ nhàng, duy trì vận động khớp, tránh teo cơ do bất động.
- Trị liệu ngôn ngữ: Giúp cải thiện khả năng nói, nuốt ở bệnh nhân có yếu cơ vùng họng.
- Dinh dưỡng: Đảm bảo đủ dinh dưỡng, đặc biệt nếu có khó nuốt. Chế độ ăn mềm, dễ nuốt, ăn thành nhiều bữa nhỏ.
- Tâm lý: Hỗ trợ tâm lý, tư vấn để người bệnh đối phó với bệnh mãn tính.
- Dụng cụ hỗ trợ: Gọng kính cho sụp mí, kính mắt cho nhìn đôi.
4. Theo dõi định kỳ
- Bệnh nhân cần tái khám định kỳ theo lịch hẹn của bác sĩ để đánh giá tình trạng bệnh, điều chỉnh liều thuốc và phát hiện sớm các biến chứng hoặc tác dụng phụ của thuốc.
Kết luận
Nhược cơ là một bệnh lý tự miễn mãn tính, tuy hiếm gặp nhưng tiềm ẩn nhiều nguy hiểm, đặc biệt là biến chứng suy hô hấp cấp đe dọa tính mạng. Việc nhận diện sớm các triệu chứng yếu cơ dao động, đặc biệt là các dấu hiệu ảnh hưởng đến hô hấp, là vô cùng quan trọng.
Chẩn đoán chính xác dựa trên xét nghiệm kháng thể và điện cơ đồ, kết hợp với phác đồ điều trị đa dạng và cá thể hóa (bao gồm thuốc điều trị triệu chứng, thuốc ức chế miễn dịch, liệu pháp lọc máu/IVIg và phẫu thuật tuyến ức), sẽ giúp kiểm soát bệnh hiệu quả. Quan trọng nhất, quản lý chủ động, tránh các yếu tố nguy cơ và giáo dục người bệnh về dấu hiệu cấp cứu là chìa khóa để phòng ngừa cơn nhược cơ và đảm bảo chất lượng cuộc sống lâu dài cho người bệnh.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
