Bệnh Whitmore, hay còn gọi là Melioidosis, là một trong những căn bệnh truyền nhiễm nguy hiểm nhất tại vùng Đông Nam Á và Bắc Úc, nhưng lại ít được biết đến. Do vi khuẩn Burkholderia pseudomallei gây ra, bệnh có thể tiến triển nhanh, khó chẩn đoán và dễ gây tử vong nếu không được phát hiện sớm. Đặc biệt trong mùa mưa, bệnh có xu hướng bùng phát mạnh mẽ, đe dọa sức khỏe cộng đồng.
1. Giới thiệu chung về bệnh Whitmore
1.1. Whitmore là bệnh gì?
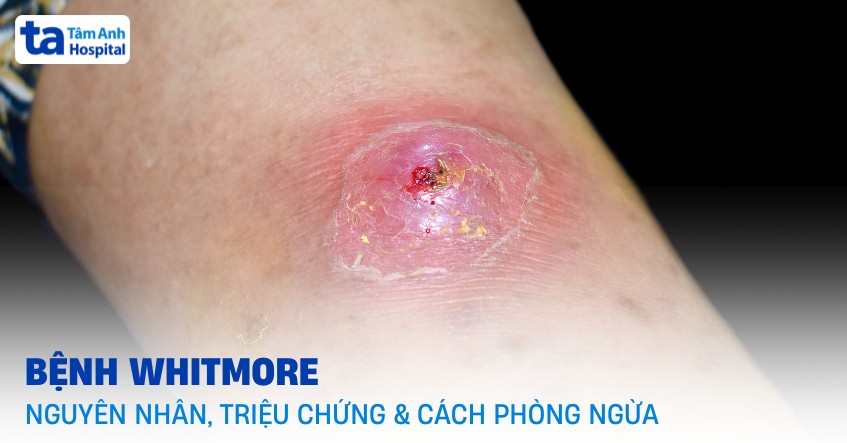
Whitmore là bệnh nhiễm khuẩn cấp hoặc mạn tính do vi khuẩn Burkholderia pseudomallei gây ra. Vi khuẩn này tồn tại tự nhiên trong đất, nước bùn và có thể xâm nhập vào cơ thể người qua da trầy xước, đường hô hấp hoặc tiêu hóa. Bệnh gây tổn thương tại nhiều cơ quan, đặc biệt là phổi, gan, lách và hệ thần kinh trung ương.
1.2. Lịch sử phát hiện bệnh và tên gọi “Melioidosis”
Bệnh được mô tả lần đầu tiên vào năm 1911 bởi bác sĩ Whitmore tại Miến Điện (nay là Myanmar). Tên khoa học “Melioidosis” bắt nguồn từ tiếng Hy Lạp, mang nghĩa “bệnh tương tự viêm tuyến”. Dù đã được biết đến hơn một thế kỷ, Whitmore vẫn là căn bệnh bị đánh giá thấp về mức độ nguy hiểm và dễ bị chẩn đoán nhầm.
1.3. Câu chuyện thực tế: Cảnh báo từ ca bệnh tại Việt Nam
Tháng 9/2019, một người đàn ông 51 tuổi tại Quảng Trị được xác định mắc bệnh Whitmore sau 5 ngày sốt cao, khó thở và suy hô hấp. Dù được điều trị tích cực tại bệnh viện tuyến tỉnh, bệnh nhân đã tử vong nhanh chóng. Ca bệnh này gióng lên hồi chuông cảnh tỉnh về khả năng tấn công âm thầm và tốc độ diễn tiến nhanh của bệnh.
2. Nguyên nhân gây bệnh Whitmore
2.1. Vi khuẩn Burkholderia pseudomallei
Đây là vi khuẩn gram âm, sống tự nhiên trong đất và nước nhiễm bẩn ở vùng nhiệt đới. Khả năng sống sót cao trong môi trường khắc nghiệt khiến chúng trở thành mối đe dọa tiềm ẩn trong mùa mưa lũ.
2.2. Cơ chế lây truyền
2.2.1. Qua tiếp xúc với đất, nước bị ô nhiễm
Những người làm nông, thường xuyên tiếp xúc với đất bùn có nguy cơ cao nhiễm khuẩn khi có vết thương hở trên da.
2.2.2. Qua da tổn thương, hít phải vi khuẩn
Vi khuẩn có thể xâm nhập qua da trầy xước hoặc qua đường hô hấp khi hít phải các hạt nước bị nhiễm khuẩn trong không khí.
2.2.3. Đường máu hoặc hô hấp
Trong một số trường hợp nặng, vi khuẩn có thể xâm nhập vào máu và gây nhiễm trùng huyết – một biến chứng nguy hiểm đe dọa tính mạng.
3. Triệu chứng và biểu hiện lâm sàng
3.1. Thể cấp tính
- Sốt cao đột ngột, rét run
- Đau đầu, đau cơ, mệt mỏi
- Ho khan hoặc ho có đờm, khó thở
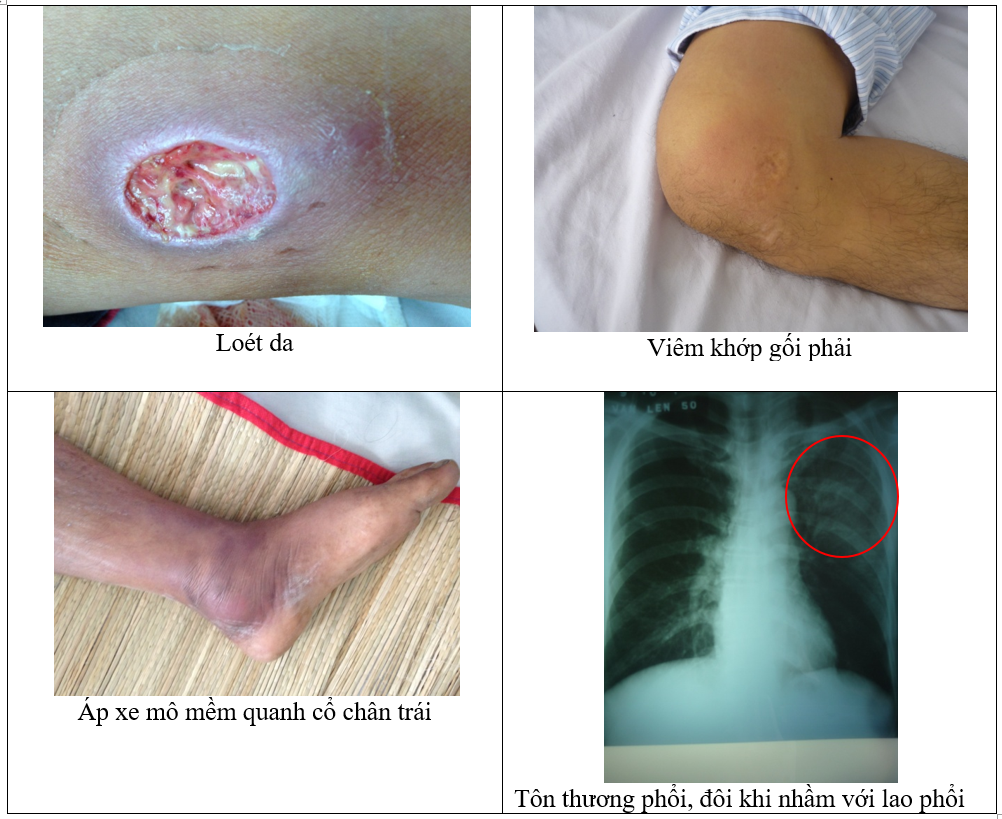
- Áp xe tại da, gan, lách, phổi
3.2. Thể mạn tính
Bệnh có thể kéo dài hàng tuần đến hàng tháng, biểu hiện như:
- Sút cân không rõ nguyên nhân
- Đau cơ khớp, sốt dai dẳng
- Tổn thương nhiều cơ quan nhưng tiến triển âm thầm
3.3. Dạng nhiễm trùng máu nguy hiểm
Đây là dạng nặng nhất, có thể gây tử vong chỉ sau vài ngày nếu không được can thiệp y tế kịp thời. Biểu hiện gồm:
- Tụt huyết áp, rối loạn đông máu
- Hôn mê, suy đa tạng
- Tỷ lệ tử vong lên tới 40–60%
3.4. Dễ nhầm lẫn với bệnh khác
Do triệu chứng đa dạng và không đặc hiệu, Whitmore thường bị chẩn đoán nhầm với bệnh lao, viêm phổi, nhiễm trùng huyết do vi khuẩn khác. Điều này khiến việc điều trị trễ, làm tăng nguy cơ tử vong.
4. Đối tượng nguy cơ và dịch tễ học
4.1. Ai dễ mắc bệnh Whitmore?
Theo thống kê y tế, những nhóm người sau có nguy cơ cao mắc bệnh:
- Nông dân, công nhân xây dựng, người thường xuyên tiếp xúc đất – nước
- Người mắc bệnh mạn tính như đái tháo đường, suy gan, bệnh thận mạn
- Người có hệ miễn dịch suy giảm
4.2. Phân bố bệnh tại Việt Nam và thế giới
Whitmore xuất hiện chủ yếu ở khu vực Đông Nam Á và Bắc Úc. Tại Việt Nam, các tỉnh miền Trung như Quảng Trị, Nghệ An, Hà Tĩnh là điểm nóng do điều kiện đất và khí hậu thuận lợi cho vi khuẩn tồn tại.
4.3. Thời điểm bùng phát dịch
Mùa mưa (tháng 7–11 hàng năm) là thời điểm nguy cơ cao do đất ẩm ướt, dễ lây lan vi khuẩn. Đặc biệt sau bão lũ, các ca mắc bệnh có xu hướng gia tăng mạnh.
5. Biến chứng nguy hiểm của bệnh Whitmore
5.1. Nhiễm trùng huyết
Là biến chứng đe dọa tính mạng hàng đầu. Vi khuẩn xâm nhập máu, gây phản ứng viêm toàn thân và suy đa cơ quan.
5.2. Tổn thương đa cơ quan
Bệnh có thể lan rộng đến phổi, gan, lách, não và hệ thần kinh trung ương. Hậu quả là suy hô hấp, suy gan, co giật, hoặc áp xe nội tạng.
5.3. Tỷ lệ tử vong cao nếu không điều trị sớm
Theo WHO, tỷ lệ tử vong ở bệnh nhân mắc thể nhiễm trùng huyết dao động từ 40–70% nếu không được điều trị kháng sinh phù hợp ngay từ đầu.
6. Chẩn đoán bệnh Whitmore
6.1. Dựa vào triệu chứng lâm sàng
Bác sĩ sẽ nghi ngờ bệnh khi bệnh nhân có sốt kéo dài, tổn thương phổi và từng tiếp xúc đất – nước ô nhiễm, nhất là tại vùng dịch tễ.
6.2. Các xét nghiệm: cấy máu, PCR, huyết thanh học
- Cấy máu: tiêu chuẩn vàng để phát hiện vi khuẩn
- Phản ứng PCR: cho kết quả nhanh, nhạy
- Xét nghiệm huyết thanh: hỗ trợ chẩn đoán bổ sung
6.3. Phân biệt với các bệnh khác
Whitmore dễ nhầm với lao phổi, viêm phổi do vi khuẩn thông thường, sốt rét hoặc nhiễm nấm. Việc chẩn đoán chính xác đòi hỏi kinh nghiệm lâm sàng và xét nghiệm cận lâm sàng đầy đủ.
7. Phác đồ điều trị bệnh Whitmore
7.1. Kháng sinh đặc hiệu
Điều trị Whitmore yêu cầu sử dụng kháng sinh mạnh và kéo dài. Các kháng sinh chính gồm:
- Ceftazidime: truyền tĩnh mạch liên tục trong 2–4 tuần
- Meropenem: sử dụng cho các ca nặng, đặc biệt khi có nhiễm trùng huyết
- Trimethoprim-sulfamethoxazole (TMP-SMX): dùng trong giai đoạn duy trì
Việc tuân thủ đúng phác đồ điều trị là yếu tố sống còn trong kiểm soát bệnh.
7.2. Thời gian điều trị kéo dài
Thông thường, điều trị bao gồm hai giai đoạn:
- Giai đoạn tấn công: từ 10–14 ngày bằng kháng sinh tiêm tĩnh mạch
- Giai đoạn duy trì: từ 3–6 tháng bằng kháng sinh uống
Bệnh có nguy cơ tái phát nếu ngừng thuốc quá sớm hoặc điều trị không đúng cách.
7.3. Điều trị hỗ trợ
Trong các trường hợp nặng, cần hỗ trợ hô hấp, truyền dịch, duy trì huyết áp và lọc máu nếu có suy thận. Theo dõi sát các dấu hiệu nhiễm trùng huyết là bắt buộc.
8. Cách phòng ngừa bệnh Whitmore
8.1. Tránh tiếp xúc với đất nước ô nhiễm
Người làm nông, chăn nuôi nên tránh dẫm chân trần hoặc tiếp xúc trực tiếp với đất bùn, đặc biệt là vùng lũ.
8.2. Sử dụng đồ bảo hộ khi làm nông
Luôn mang giày ủng, găng tay, quần áo dài tay khi làm việc trong môi trường ẩm ướt, bùn đất. Che kín vết thương hở và sát trùng ngay khi có trầy xước.
8.3. Kiểm soát bệnh nền như tiểu đường
Người mắc bệnh mãn tính như tiểu đường cần kiểm soát đường huyết tốt, vì đây là yếu tố nguy cơ lớn nhất của bệnh Whitmore.
9. Bệnh Whitmore và những lầm tưởng thường gặp
9.1. Whitmore không lây từ người sang người
Hiện chưa ghi nhận trường hợp lây truyền giữa người với người. Đây là bệnh lây qua môi trường (đất, nước) chứ không phải bệnh truyền nhiễm như cúm hay lao.
9.2. Whitmore không phải là bệnh hiếm
Dù ít được nhắc đến, nhưng bệnh đang có xu hướng gia tăng. Tại Việt Nam, hàng trăm ca mắc mới được phát hiện mỗi năm, đặc biệt ở khu vực miền Trung và Tây Nguyên.
9.3. Có thể chữa khỏi nếu phát hiện sớm
Người bệnh hoàn toàn có thể hồi phục nếu được chẩn đoán sớm và tuân thủ phác đồ điều trị đầy đủ. Trường hợp nặng vẫn có cơ hội sống nếu can thiệp y tế kịp thời.
10. Tổng kết và cảnh báo cộng đồng
10.1. Vai trò của tuyên truyền y tế
Người dân cần được phổ biến kiến thức về bệnh Whitmore, đặc biệt tại vùng có nguy cơ cao. Việc nhận biết triệu chứng sớm và biết cách phòng tránh là chìa khóa hạn chế tử vong.
10.2. Cập nhật các ca bệnh mới và nghiên cứu điều trị
Các cơ sở y tế cần thường xuyên theo dõi tình hình dịch tễ, nâng cao năng lực xét nghiệm và điều trị. Cần có thêm nghiên cứu để rút ngắn thời gian điều trị và giảm tái phát.
10.3. Nâng cao cảnh giác tại vùng dịch
Chính quyền địa phương nên tổ chức các chiến dịch truyền thông, phát đồ bảo hộ miễn phí, hỗ trợ xét nghiệm tại vùng dễ bùng phát dịch.
11. Trích dẫn thực tế: Câu chuyện cảnh tỉnh
11.1. Một bệnh nhân tại miền Trung tử vong sau 5 ngày nhập viện
Ông H., 51 tuổi ở Quảng Trị, nhập viện trong tình trạng sốt cao, viêm phổi nặng, sau đó suy đa tạng và tử vong. Kết quả xét nghiệm sau cùng xác nhận nhiễm khuẩn Whitmore.
11.2. Vai trò của phát hiện sớm
Qua ca bệnh này, các bác sĩ nhấn mạnh tầm quan trọng của phát hiện và điều trị sớm. Chỉ cần chậm trễ vài ngày cũng có thể khiến bệnh nhân mất mạng.
11.3. Tầm quan trọng của thông tin chính thống
Việc cập nhật kiến thức từ các nguồn chính thống như cơ sở y tế, cơ quan y tế địa phương và các website chuyên ngành giúp người dân hiểu đúng và phòng tránh hiệu quả.
Câu hỏi thường gặp (FAQ)
Whitmore có lây từ người sang người không?
Không. Đây là bệnh lây từ môi trường sang người, chưa có bằng chứng về lây trực tiếp từ người này sang người khác.
Bệnh có chữa khỏi hoàn toàn được không?
Có. Nếu được phát hiện sớm và điều trị đúng phác đồ với kháng sinh đặc hiệu, người bệnh có thể khỏi hoàn toàn.
Ai có nguy cơ cao mắc bệnh?
Người mắc bệnh nền (như tiểu đường), nông dân, công nhân xây dựng, người thường xuyên tiếp xúc với đất bùn hoặc nước lũ.
Whitmore có giống bệnh lao không?
Triệu chứng có thể tương tự lao phổi nhưng nguyên nhân và điều trị hoàn toàn khác biệt. Cần chẩn đoán phân biệt bằng xét nghiệm vi sinh.
Làm sao để phòng bệnh hiệu quả?
Đeo đồ bảo hộ khi tiếp xúc đất/nước ô nhiễm, giữ gìn vệ sinh cá nhân, xử lý tốt vết thương hở và kiểm soát bệnh nền.
ThuVienBenh.com – Nơi bạn tìm thấy mọi thông tin y tế cần thiết: từ triệu chứng đến điều trị, tất cả đều được cập nhật chính xác và dễ hiểu.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
