Béo phì không chỉ gây ảnh hưởng đến tim mạch, chuyển hóa mà còn là một yếu tố nguy cơ nghiêm trọng cho các bệnh lý hô hấp mạn tính, trong đó có hội chứng giảm thông khí do béo phì (Obesity Hypoventilation Syndrome – OHS). Đây là một rối loạn hiếm gặp nhưng ngày càng phổ biến, thường bị nhầm lẫn với các bệnh lý hô hấp khác, khiến việc chẩn đoán và điều trị bị chậm trễ, dẫn đến nhiều biến chứng nguy hiểm. Bài viết này sẽ giúp bạn hiểu rõ về OHS: từ cơ chế bệnh sinh, triệu chứng, chẩn đoán cho đến phương pháp điều trị hiện đại nhất.
Hội Chứng Giảm Thông Khí Do Béo Phì (OHS) Là Gì?
Hội chứng giảm thông khí do béo phì (OHS) là một tình trạng rối loạn hô hấp mạn tính xảy ra ở người béo phì, đặc trưng bởi tăng CO2 máu (tăng PaCO2 > 45 mmHg) không do nguyên nhân khác ngoài béo phì, kết hợp với giảm oxy máu vào ban đêm và thường có sự hiện diện của hội chứng ngưng thở khi ngủ (OSA).
Tiêu chuẩn chẩn đoán OHS bao gồm:
- Chỉ số BMI ≥ 30 kg/m2
- PaCO2 > 45 mmHg khi nghỉ ngơi lúc thức
- Không có các nguyên nhân gây tăng CO2 khác như bệnh phổi tắc nghẽn mạn tính (COPD)
“Tôi từng nghĩ mình chỉ mệt mỏi do thừa cân. Nhưng sau khi kiểm tra, tôi được chẩn đoán mắc hội chứng giảm thông khí do béo phì – một căn bệnh mà tôi chưa từng nghe đến trước đó.” – Chị Mai, 38 tuổi, Hà Nội.

Nguyên Nhân Gây Hội Chứng Giảm Thông Khí Do Béo Phì
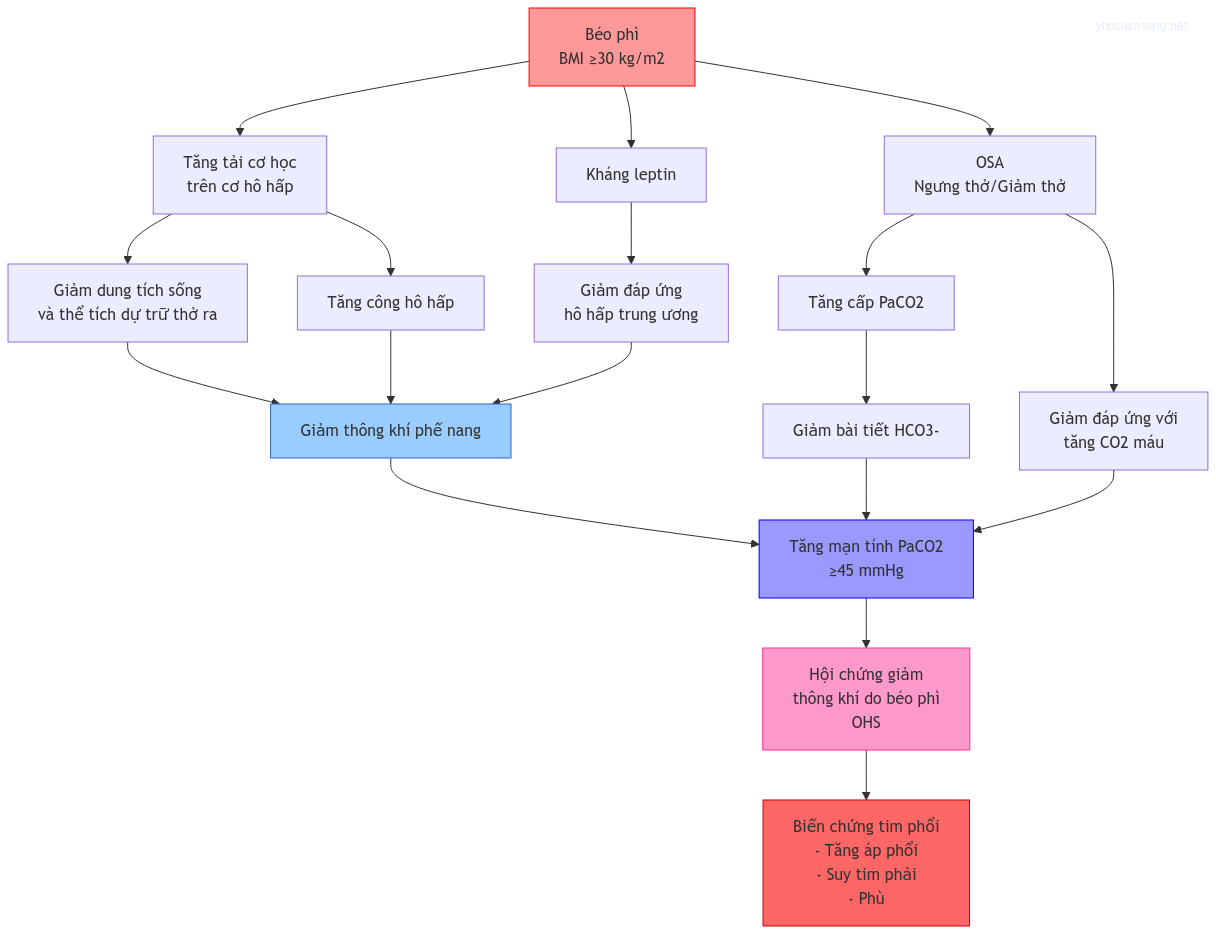
OHS không đơn giản là hậu quả của béo phì mà là sự kết hợp của nhiều cơ chế bệnh sinh phức tạp. Dưới đây là các yếu tố chính:
1. Tăng khối lượng mô mỡ ảnh hưởng đến cơ học hô hấp
- Lồng ngực bị nén chặt do lớp mỡ dày, làm giảm độ giãn nở phổi và dung tích sống.
- Giảm thể tích khí lưu thông và tăng công hô hấp.
2. Rối loạn điều hòa trung tâm hô hấp
- Ở người béo phì, trung tâm điều khiển hô hấp ở hành não giảm nhạy với nồng độ CO2.
- Dẫn đến tình trạng thở nông, giảm phản ứng với tăng CO2 trong máu.
3. Hội chứng ngưng thở khi ngủ (OSA) đi kèm
- Khoảng 90% bệnh nhân OHS có đồng thời OSA.
- Ngưng thở tắc nghẽn ban đêm làm giảm oxy máu, tăng CO2, và làm trầm trọng tình trạng giảm thông khí.
Hình ảnh cơ chế sinh lý bệnh của OHS:
Triệu Chứng Thường Gặp
Do tính chất diễn tiến âm thầm, nhiều người mắc OHS không nhận ra các triệu chứng ban đầu hoặc nhầm lẫn với tình trạng mệt mỏi thông thường. Dưới đây là các biểu hiện lâm sàng thường gặp:
- Mệt mỏi kéo dài: Cảm giác không đủ năng lượng dù đã ngủ đủ giấc.
- Buồn ngủ ban ngày quá mức: Có thể ngủ gật trong lúc làm việc, xem TV hoặc lái xe.
- Thở nông, thở gấp: Đặc biệt khi hoạt động nhẹ hoặc nằm xuống.
- Ngáy to, gián đoạn hô hấp khi ngủ: Dấu hiệu cảnh báo của OSA.
- Đau đầu buổi sáng: Do tăng CO2 máu kéo dài qua đêm.
- Phù chi dưới, tăng huyết áp phổi: Ở giai đoạn muộn.
Lưu ý: Triệu chứng của OHS có thể giao thoa với các bệnh lý khác như suy tim, COPD, nên cần có đánh giá chuyên sâu để phân biệt.
Chẩn Đoán Hội Chứng Giảm Thông Khí Do Béo Phì
Việc chẩn đoán OHS đòi hỏi sự phối hợp giữa khám lâm sàng, xét nghiệm máu và các phương pháp đo chức năng hô hấp hiện đại. Các bước cụ thể gồm:
1. Khám lâm sàng và đánh giá chỉ số BMI
- Đánh giá thể trạng: béo phì trung tâm, cổ ngắn, vòng cổ > 40 cm.
- Tiền sử ngáy to, mệt mỏi mạn, buồn ngủ ban ngày.
2. Đo khí máu động mạch
- PaCO2 > 45 mmHg lúc nghỉ ngơi khi thức.
- PaO2 giảm nhẹ, pH bình thường hoặc hơi toan nhẹ.
3. Đo đa ký giấc ngủ (Polysomnography)
- Phát hiện OSA đi kèm, đánh giá mức độ ngưng thở, oxy hóa máu.
- Chỉ số AHI > 30 sự kiện/giờ thường thấy ở bệnh nhân OHS.
4. Chụp X-quang ngực và đo chức năng hô hấp
- Loại trừ các nguyên nhân khác gây tăng CO2.
- Đánh giá thể tích phổi giảm và thông khí phế nang kém.
Để đảm bảo chính xác, bác sĩ chuyên khoa hô hấp sẽ phối hợp nhiều kỹ thuật, trong đó polysomnography là tiêu chuẩn vàng giúp chẩn đoán phân biệt OHS với các rối loạn khác.
Điều Trị Và Quản Lý Bệnh OHS
Việc điều trị hội chứng giảm thông khí do béo phì cần phối hợp nhiều phương pháp từ thay đổi lối sống, can thiệp hô hấp cho đến quản lý các bệnh lý đi kèm. Mục tiêu là cải thiện thông khí, giảm PaCO2, tăng oxy máu và phòng ngừa biến chứng mạn tính.
1. Giảm cân – Mục tiêu điều trị trung tâm
- Giảm ít nhất 10–15% trọng lượng cơ thể có thể cải thiện đáng kể chức năng hô hấp.
- Áp dụng chế độ ăn kiểm soát calo, tăng cường vận động thể lực phù hợp với tình trạng sức khỏe.
- Trong trường hợp béo phì mức độ III, có thể cân nhắc phẫu thuật bariatric (cắt dạ dày hoặc nối tắt ruột).
2. Thở máy không xâm nhập (NIV)
- Là phương pháp điều trị nền tảng trong OHS.
- CPAP (Continuous Positive Airway Pressure): dùng cho bệnh nhân có OSA kèm theo.
- BiPAP (Bilevel Positive Airway Pressure): hiệu quả hơn trong việc cải thiện PaCO2 ở bệnh nhân OHS nặng.
3. Quản lý các bệnh lý đồng mắc
- Đái tháo đường, tăng huyết áp, suy tim, rối loạn mỡ máu thường đi kèm và cần điều trị song song.
- Hướng dẫn người bệnh thay đổi hành vi sức khỏe: bỏ thuốc lá, hạn chế rượu bia, theo dõi huyết áp.
Hiệu quả điều trị: Nhiều nghiên cứu cho thấy sử dụng BiPAP kéo dài làm giảm tỷ lệ nhập viện, cải thiện chức năng tim phổi và nâng cao chất lượng sống.
Tiên Lượng Và Biến Chứng Nếu Không Điều Trị
Nếu không được phát hiện và can thiệp sớm, OHS có thể dẫn đến nhiều biến chứng nguy hiểm, ảnh hưởng nghiêm trọng đến sức khỏe và tuổi thọ.
1. Biến chứng hô hấp và tim mạch
- Suy hô hấp mạn, tăng áp động mạch phổi, suy tim phải (cor pulmonale).
- Giảm oxy mô kéo dài làm tổn thương các cơ quan khác: não, thận, gan.
2. Tăng nguy cơ tử vong
- Tỷ lệ tử vong 5 năm ở bệnh nhân OHS không điều trị có thể lên đến 23%.
- So với OSA đơn thuần, OHS có tỷ lệ nhập viện và biến chứng nội khoa cao hơn rõ rệt.
3. Suy giảm chất lượng cuộc sống
- Giấc ngủ không sâu, mệt mỏi ban ngày ảnh hưởng đến công việc và sinh hoạt.
- Trầm cảm, cô lập xã hội, giảm khả năng vận động.
Phòng Ngừa Hội Chứng Giảm Thông Khí Do Béo Phì
OHS là bệnh lý có thể phòng ngừa hiệu quả nếu kiểm soát cân nặng và duy trì lối sống lành mạnh. Dưới đây là một số biện pháp hữu ích:
- Kiểm soát cân nặng: duy trì BMI dưới 25 kg/m2.
- Tập thể dục đều đặn, ít nhất 150 phút mỗi tuần.
- Ăn uống lành mạnh, hạn chế chất béo bão hòa, đường tinh luyện.
- Không hút thuốc lá, hạn chế rượu bia.
- Khám sức khỏe định kỳ, đặc biệt khi có dấu hiệu bất thường về giấc ngủ hoặc hô hấp.
Thông Tin Bổ Sung Từ Các Tổ Chức Y Tế
Theo Hiệp hội Lồng ngực Hoa Kỳ (ATS) và Hiệp hội Hô hấp châu Âu (ERS), hội chứng giảm thông khí do béo phì đang ngày càng phổ biến do tỉ lệ béo phì toàn cầu tăng cao.
- Ước tính có khoảng 0,15–0,3% dân số trưởng thành mắc OHS.
- Trong số người béo phì mức độ III, có tới 20% bị OHS mà chưa được chẩn đoán.
- Chẩn đoán sớm và điều trị kịp thời giúp giảm tử vong đến 70% trong 2 năm đầu điều trị.
Các Câu Hỏi Thường Gặp (FAQs)
1. Ai dễ mắc hội chứng giảm thông khí do béo phì?
Những người có BMI > 35, cổ to, trung niên, giới nam có nguy cơ cao. Nếu có ngáy to và buồn ngủ ban ngày, nên tầm soát OHS.
2. Hội chứng OHS có điều trị khỏi không?
Không thể “chữa khỏi hoàn toàn”, nhưng nếu điều trị đúng cách (giảm cân + thở máy), bệnh có thể kiểm soát tốt, ngăn ngừa biến chứng và kéo dài tuổi thọ.
3. Có cần dùng máy thở suốt đời không?
Không phải tất cả bệnh nhân OHS đều cần dùng máy thở suốt đời. Một số có thể cai được nếu giảm cân hiệu quả và cải thiện chỉ số hô hấp.
Tổng Kết
Hội chứng giảm thông khí do béo phì là một rối loạn nguy hiểm nhưng có thể kiểm soát nếu được chẩn đoán và điều trị kịp thời. Nhận biết sớm các dấu hiệu như mệt mỏi kéo dài, ngáy to, buồn ngủ ban ngày ở người béo phì là chìa khóa quan trọng để phòng ngừa biến chứng nghiêm trọng. Việc thay đổi lối sống, giảm cân và áp dụng công nghệ hỗ trợ hô hấp là nền tảng trong việc điều trị OHS hiệu quả.
ThuVienBenh.com – Nơi bạn có thể tìm thấy mọi thông tin y khoa cần thiết: từ triệu chứng đến phương pháp điều trị, tất cả đều được cập nhật chính xác và dễ hiểu.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.

