Chẩn đoán dị tật thai nhi là bước quan trọng trong thai kỳ, giúp phát hiện sớm các bất thường về di truyền hoặc cấu trúc để cha mẹ có thể đưa ra quyết định phù hợp. Trong số các phương pháp hiện nay, sinh thiết gai nhau và chọc ối là hai kỹ thuật chẩn đoán trước sinh chính xác nhất, thường được áp dụng khi sàng lọc cho thấy nguy cơ cao.
Theo thống kê từ Tổ chức Y tế Thế giới (WHO), mỗi năm có khoảng 6% trẻ em sinh ra mắc dị tật bẩm sinh, trong đó một phần có thể được phát hiện và can thiệp sớm nhờ các kỹ thuật chẩn đoán trước sinh. Tuy nhiên, do đây là các thủ thuật xâm lấn, không ít phụ huynh cảm thấy lo lắng hoặc hoang mang khi được bác sĩ tư vấn. Bài viết dưới đây sẽ giúp bạn hiểu rõ về quy trình, hiệu quả, rủi ro cũng như sự khác biệt giữa sinh thiết gai nhau và chọc ối – từ đó đưa ra quyết định đúng đắn, an toàn cho mẹ và bé.
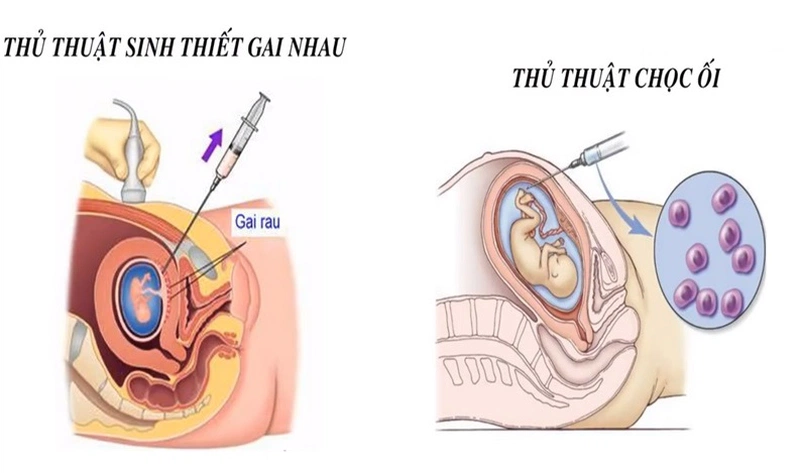
Sinh thiết gai nhau (CVS): Chẩn đoán sớm trong 3 tháng đầu
Sinh thiết gai nhau là gì?
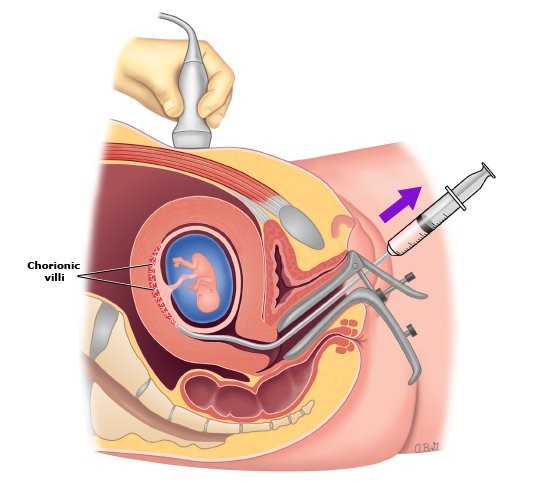
Sinh thiết gai nhau (CVS – Chorionic Villus Sampling) là một thủ thuật xâm lấn nhằm lấy mẫu tế bào gai nhau từ bánh nhau để phân tích di truyền. Đây là một trong những phương pháp giúp chẩn đoán chính xác các bất thường về nhiễm sắc thể hoặc bệnh lý di truyền đơn gen như hội chứng Down, hội chứng Edwards, bệnh Thalassemia,…
Gai nhau là phần mô có cùng nguồn gốc di truyền với thai nhi, nên thông qua phân tích mẫu này, bác sĩ có thể xác định chính xác bộ gen của thai từ rất sớm, thường trong khoảng tuần 11 – 14 của thai kỳ.
Khi nào cần sinh thiết gai nhau?
- Tuổi mẹ trên 35 hoặc cha mẹ mang gen bệnh lý di truyền
- Kết quả sàng lọc (Double test, NIPT) cho thấy nguy cơ cao dị tật bẩm sinh
- Gia đình có tiền sử sinh con bị dị tật hoặc bệnh di truyền
- Siêu âm phát hiện bất thường trong thai kỳ sớm
“CVS là một phương pháp hiệu quả cho những trường hợp cần chẩn đoán sớm để quyết định duy trì thai kỳ trong khung thời gian hợp pháp” – TS.BS Trần Thị Hoa, chuyên gia chẩn đoán tiền sản tại BV Từ Dũ.
Quy trình thực hiện
Trước khi tiến hành, mẹ bầu sẽ được siêu âm để xác định chính xác vị trí bánh nhau. Sau đó, bác sĩ sử dụng kim mỏng đưa qua thành bụng (hoặc đôi khi qua cổ tử cung) đến vị trí bánh nhau để lấy một mẫu nhỏ gai nhau (khoảng vài miligam). Thủ thuật này được thực hiện dưới hướng dẫn siêu âm liên tục để đảm bảo an toàn.
Ưu điểm nổi bật của sinh thiết gai nhau
- Thực hiện sớm, trong tam cá nguyệt đầu
- Cho kết quả nhanh trong 7 – 10 ngày
- Phát hiện được hầu hết các bất thường di truyền nặng
Rủi ro và biến chứng có thể xảy ra
- Nguy cơ sảy thai khoảng 0.2 – 0.5%
- Ra máu nhẹ hoặc đau bụng trong 24 – 48 giờ
- Nguy cơ nhiễm trùng rất thấp nếu thực hiện đúng quy trình
Theo Hiệp hội Sản phụ khoa Hoa Kỳ (ACOG), sinh thiết gai nhau an toàn khi được thực hiện bởi các bác sĩ có chuyên môn cao tại cơ sở y tế đủ điều kiện. Rủi ro sảy thai thấp hơn nhiều so với quan niệm phổ biến nếu được thực hiện đúng kỹ thuật.
Chọc ối: Phương pháp chuẩn xác để chẩn đoán di truyền và dị tật ống thần kinh
Chọc ối là gì?
Chọc ối (Amniocentesis) là thủ thuật chẩn đoán trước sinh được thực hiện từ tuần thai 15 trở đi, nhằm lấy một lượng nhỏ nước ối bao quanh thai nhi để xét nghiệm. Nước ối chứa các tế bào da bong tróc của thai nhi, giúp phân tích nhiễm sắc thể, gen và một số chỉ số hóa sinh như AFP để đánh giá dị tật ống thần kinh.
Khi nào được chỉ định chọc ối?
- Thai phụ trên 35 tuổi
- Kết quả NIPT hoặc Triple test bất thường
- Có nguy cơ truyền bệnh di truyền đơn gen
- Nghi ngờ dị tật ống thần kinh (spina bifida, vô sọ,…)
Quy trình thực hiện
Bác sĩ sử dụng siêu âm để xác định vị trí tối ưu trên bụng mẹ, sau đó đưa một kim mỏng qua thành bụng để rút khoảng 15 – 20ml nước ối. Toàn bộ quy trình kéo dài khoảng 10 – 15 phút và thường không cần gây tê.
Ưu điểm của chọc ối
- Độ chính xác cao đến 99.4% với xét nghiệm nhiễm sắc thể
- Phát hiện được dị tật ống thần kinh, điều mà sinh thiết gai nhau không làm được
- Phân tích thêm chỉ số sinh hóa để đánh giá tình trạng nhiễm trùng, bất thường bẩm sinh
Rủi ro và biến chứng
- Nguy cơ sảy thai khoảng 0.1 – 0.3%
- Có thể đau nhẹ bụng dưới, chảy máu nhẹ sau thủ thuật
- Hiếm gặp: rò rỉ nước ối hoặc nhiễm trùng
“Chọc ối hiện vẫn là tiêu chuẩn vàng để xác định bất thường di truyền trong thai kỳ trung bình, với tỷ lệ biến chứng rất thấp khi được thực hiện bởi chuyên gia” – GS.TS Nguyễn Đức Hinh, nguyên Giám đốc BV Phụ sản Trung Ương.
Tiếp tục phần sau của bài viết, chúng ta sẽ đi sâu hơn vào so sánh hai phương pháp chẩn đoán này, phân tích ưu nhược điểm chi tiết, bảng so sánh trực quan và phần Hỏi đáp (FAQ) giúp phụ huynh lựa chọn phương pháp phù hợp nhất với tình huống của mình.
So sánh sinh thiết gai nhau và chọc ối
| Tiêu chí | Sinh thiết gai nhau (CVS) | Chọc ối |
|---|---|---|
| Thời điểm thực hiện | Tuần 11 – 14 | Tuần 15 – 20 |
| Mẫu xét nghiệm | Mô gai nhau (tế bào bánh nhau) | Nước ối (chứa tế bào thai) |
| Phát hiện dị tật ống thần kinh | Không | Có |
| Khả năng phát hiện bất thường nhiễm sắc thể | Rất cao (~99%) | Rất cao (~99%) |
| Nguy cơ sảy thai | 0.2 – 0.5% | 0.1 – 0.3% |
| Thời gian trả kết quả | 7 – 10 ngày | 10 – 14 ngày |
| Ưu điểm | Chẩn đoán sớm, chủ động xử lý | Phát hiện cả bất thường cấu trúc |
| Hạn chế | Không phát hiện dị tật ống thần kinh | Thực hiện muộn hơn, ít lựa chọn hơn |
Những lưu ý quan trọng trước và sau khi làm xét nghiệm
Trước khi thực hiện
- Thảo luận kỹ với bác sĩ về lý do chỉ định, các rủi ro và lợi ích
- Thực hiện đầy đủ các xét nghiệm sàng lọc (siêu âm, xét nghiệm máu) trước đó
- Không cần nhịn ăn trước thủ thuật
Sau khi thực hiện
- Nghỉ ngơi hoàn toàn ít nhất 24 giờ, tránh hoạt động mạnh
- Theo dõi các dấu hiệu bất thường như đau bụng dữ dội, ra máu âm đạo nhiều, sốt
- Tái khám theo lịch hẹn để nhận kết quả và tư vấn chuyên sâu
Ngoài ra, phụ huynh cũng nên chuẩn bị tâm lý cho mọi khả năng. Trong trường hợp kết quả phát hiện bất thường, cần có sự tư vấn từ bác sĩ di truyền học, bác sĩ sản khoa và các chuyên gia tâm lý để đưa ra quyết định đúng đắn và nhân văn nhất.
FAQ – Giải đáp thắc mắc thường gặp
1. Chọc ối có gây đau không?
Phần lớn mẹ bầu chỉ cảm thấy hơi châm chích như khi lấy máu. Thủ thuật chọc ối diễn ra nhanh chóng, thường không cần gây tê và không gây đau kéo dài.
2. Sau sinh thiết gai nhau, tôi có thể đi làm lại ngay không?
Không nên. Bạn nên nghỉ ngơi hoàn toàn trong 24 – 48 giờ sau thủ thuật để đảm bảo an toàn và hạn chế nguy cơ biến chứng.
3. Nếu kết quả bình thường, có cần làm thêm chọc ối không?
Thông thường không cần. Một trong hai phương pháp là đủ nếu được chỉ định đúng và mẫu xét nghiệm đạt chất lượng. Tuy nhiên, nếu có nghi ngờ kết quả hoặc cần kiểm tra thêm chỉ số hóa sinh thì có thể cân nhắc.
4. Có thể chọn sinh thiết gai nhau thay cho NIPT?
Không nên dùng thay thế. NIPT là xét nghiệm không xâm lấn để sàng lọc ban đầu. CVS chỉ thực hiện khi có nguy cơ cao hoặc tiền sử bệnh lý. Hai phương pháp bổ sung cho nhau, không thay thế lẫn nhau.
5. Nên chọn CVS hay chọc ối?
Tùy thời điểm thai kỳ và mục tiêu xét nghiệm. Nếu cần chẩn đoán sớm (trước 14 tuần), CVS là lựa chọn. Nếu thai đã lớn hơn 15 tuần hoặc cần kiểm tra dị tật ống thần kinh, chọc ối là ưu tiên. Hãy trao đổi kỹ với bác sĩ chuyên khoa để được tư vấn phù hợp.
Kết luận: Chẩn đoán dị tật thai nhi là lựa chọn cần thiết, không phải điều đáng sợ
Sinh thiết gai nhau và chọc ối là những phương pháp giúp cha mẹ có cơ hội hiểu rõ tình trạng sức khỏe thai nhi ngay từ trong bụng mẹ. Mặc dù là thủ thuật xâm lấn, tỷ lệ an toàn rất cao nếu được thực hiện đúng quy trình bởi các chuyên gia giàu kinh nghiệm tại cơ sở y tế đạt chuẩn.
Đừng để nỗi lo về rủi ro khiến bạn bỏ qua cơ hội phát hiện và xử lý sớm những vấn đề di truyền quan trọng. Chủ động chẩn đoán – chủ động yêu thương – đó là cách làm cha mẹ có trách nhiệm trong thời đại y học hiện đại.
Hành động ngay: Bảo vệ tương lai bé yêu từ hôm nay
Nếu bạn đang băn khoăn về xét nghiệm chẩn đoán trước sinh, hãy đặt lịch tư vấn cùng bác sĩ chuyên sản – di truyền học tại cơ sở y tế uy tín. Sự chuẩn bị kỹ lưỡng hôm nay sẽ mang lại bình an cho mai sau.
Liên hệ chuyên gia: 1900 XXX XXX – Đặt lịch hẹn tư vấn chẩn đoán tiền sản ngay!
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.

