Nhiễm sắc thể đóng vai trò nền tảng trong việc lưu trữ và truyền đạt thông tin di truyền. Tuy nhiên, bất kỳ thay đổi nào về số lượng hoặc cấu trúc của chúng đều có thể dẫn đến những hậu quả nghiêm trọng đối với sức khỏe và sự phát triển của con người. Trong bài viết này, chúng ta sẽ cùng tìm hiểu sâu về các dạng bất thường nhiễm sắc thể, nguyên nhân, hệ quả và phương pháp chẩn đoán, quản lý hiệu quả.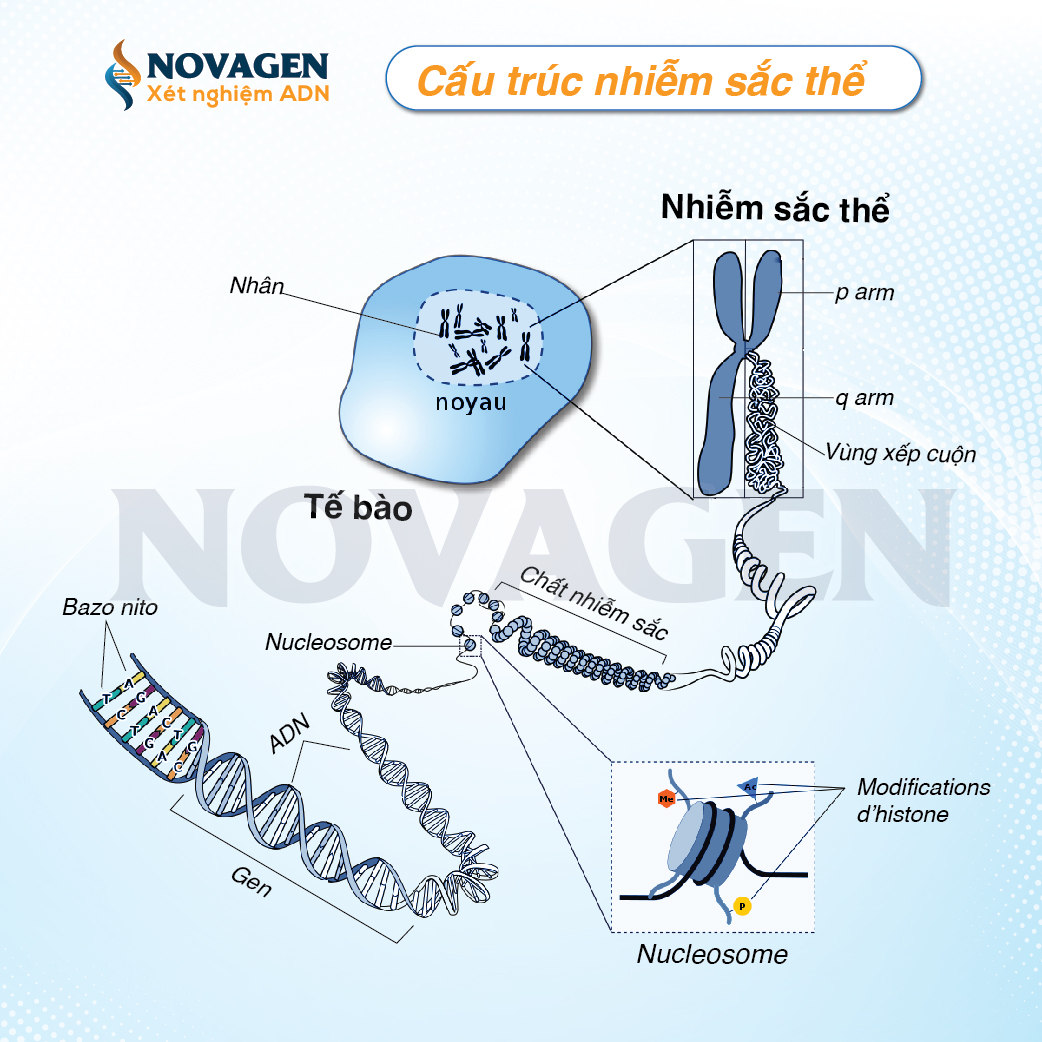
Bất thường nhiễm sắc thể là gì?
Số lượng và cấu trúc nhiễm sắc thể
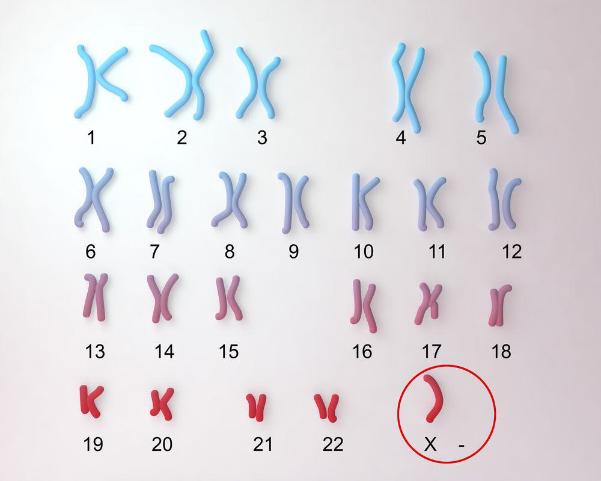
Bộ gen người bình thường gồm 46 nhiễm sắc thể, chia thành 23 cặp (22 cặp nhiễm sắc thể thường và 1 cặp nhiễm sắc thể giới tính). Bất thường có thể xảy ra dưới hai hình thức chính:
- Bất thường số lượng: Khi có thêm hoặc thiếu một (hoặc nhiều) nhiễm sắc thể. Ví dụ: hội chứng Down (thừa 1 NST số 21).
- Bất thường cấu trúc: Khi một phần nhiễm sắc thể bị mất, lặp, đảo ngược hoặc chuyển đoạn sang nhiễm sắc thể khác.
Theo thống kê của Tổ chức Y tế Thế giới (WHO), khoảng 1/150 trẻ sơ sinh trên toàn thế giới có một dạng bất thường nhiễm sắc thể nào đó, trong đó phần lớn là do bất thường số lượng.
Phân loại bất thường nhiễm sắc thể
| Loại bất thường | Mô tả | Ví dụ |
|---|---|---|
| Thừa nhiễm sắc thể (Trisomy) | Thừa một bản sao của nhiễm sắc thể | Hội chứng Down (Trisomy 21), Edward (Trisomy 18) |
| Thiếu nhiễm sắc thể (Monosomy) | Thiếu một nhiễm sắc thể | Hội chứng Turner (45,X) |
| Mất đoạn | Một phần nhiễm sắc thể bị mất | Hội chứng Cri du Chat (mất đoạn NST 5p) |
| Chuyển đoạn | Phần của một nhiễm sắc thể chuyển sang nhiễm sắc thể khác | Chuyển đoạn Robertsonian liên quan đến NST 13 và 14 |
| Lặp đoạn | Một đoạn nhiễm sắc thể bị lặp lại | Lặp đoạn NST X gây chậm phát triển trí tuệ |
Nguyên nhân gây bất thường nhiễm sắc thể
1. Do rối loạn phân bào
Hầu hết các bất thường số lượng nhiễm sắc thể xuất hiện do lỗi trong quá trình phân chia tế bào (nguyên phân hoặc giảm phân). Khi nhiễm sắc thể không phân ly đúng cách, tế bào con có thể chứa số lượng không đúng, gây ra tình trạng thừa hoặc thiếu nhiễm sắc thể.
“Khoảng 95% trường hợp hội chứng Down là do không phân ly trong giảm phân, đặc biệt từ mẹ” – Trích theo Viện Di truyền Y học Hoa Kỳ (ASHG).
2. Tuổi mẹ cao
Tuổi mẹ là yếu tố nguy cơ lớn nhất làm tăng xác suất sinh con bị bất thường nhiễm sắc thể. Phụ nữ trên 35 tuổi có nguy cơ sinh con mắc hội chứng Down gấp 10 lần so với phụ nữ dưới 30 tuổi. Càng lớn tuổi, trứng càng dễ bị lỗi trong phân chia nhiễm sắc thể.
3. Yếu tố di truyền
Một số bất thường cấu trúc như chuyển đoạn cân bằng có thể di truyền từ bố hoặc mẹ mà không gây triệu chứng lâm sàng, nhưng lại làm tăng nguy cơ sinh con bị bất thường nghiêm trọng. Do đó, các cặp vợ chồng có tiền sử sảy thai liên tiếp hoặc vô sinh cần được tư vấn di truyền.
4. Tác động từ môi trường
- Phơi nhiễm với phóng xạ, hóa chất độc hại (thuốc trừ sâu, dung môi công nghiệp,…)
- Nhiễm virus khi mang thai (ví dụ: rubella, cytomegalovirus)
- Sử dụng rượu, thuốc lá, chất kích thích trong thai kỳ
Tác động của bất thường nhiễm sắc thể
1. Ảnh hưởng đến sự phát triển thể chất và trí tuệ
Trẻ mắc các hội chứng do bất thường nhiễm sắc thể thường gặp các biểu hiện như:
- Chậm phát triển trí tuệ và ngôn ngữ
- Dị tật bẩm sinh (tim, xương, tiêu hóa, tiết niệu,…)
- Rối loạn hành vi hoặc phát triển thần kinh
2. Nguy cơ thai lưu, sảy thai hoặc vô sinh
Khoảng 50-60% các trường hợp sảy thai trong ba tháng đầu liên quan đến bất thường nhiễm sắc thể. Ngoài ra, các dạng chuyển đoạn không cân bằng hoặc mất đoạn lớn có thể gây vô sinh hoặc sinh con bị dị tật nặng.
3. Gánh nặng tâm lý – xã hội
Các gia đình có con mắc dị tật di truyền thường chịu áp lực tâm lý, tài chính và xã hội kéo dài. Điều này đòi hỏi cần có sự hỗ trợ từ cộng đồng, chuyên gia và hệ thống y tế.
Chẩn đoán bất thường nhiễm sắc thể
1. Sàng lọc trước sinh
Sàng lọc trước sinh là bước đầu quan trọng để phát hiện nguy cơ bất thường nhiễm sắc thể ở thai nhi. Các phương pháp phổ biến bao gồm:
- Siêu âm đo độ mờ da gáy (NT): Thực hiện từ tuần thai thứ 11–14 để đánh giá nguy cơ hội chứng Down và các dị tật khác.
- Xét nghiệm máu mẹ (Double test, Triple test, Quad test): Giúp ước tính nguy cơ mắc một số rối loạn nhiễm sắc thể.
- Xét nghiệm NIPT (Non-Invasive Prenatal Testing): Phân tích ADN tự do của thai nhi trong máu mẹ để phát hiện các bất thường số lượng nhiễm sắc thể chính như Trisomy 21, 18, 13.
2. Chẩn đoán trước sinh (xâm lấn)
Khi sàng lọc cho kết quả nguy cơ cao, bác sĩ có thể chỉ định các xét nghiệm chẩn đoán như:
- Chọc ối: Lấy dịch ối để phân tích nhiễm sắc thể thai nhi (thường thực hiện từ tuần 16–18).
- Sinh thiết gai nhau (CVS): Lấy mẫu tế bào từ nhau thai để kiểm tra di truyền (thực hiện sớm hơn chọc ối, từ tuần 10–13).
- Xét nghiệm nhiễm sắc thể (karyotyping) hoặc microarray: Phát hiện bất thường số lượng và cấu trúc nhiễm sắc thể chi tiết.
3. Chẩn đoán sau sinh
Ở trẻ sơ sinh hoặc người lớn, các biểu hiện nghi ngờ như chậm phát triển, dị tật bẩm sinh hoặc vô sinh có thể khiến bác sĩ chỉ định xét nghiệm nhiễm sắc thể:
- Karyotype: Quan sát toàn bộ bộ nhiễm sắc thể dưới kính hiển vi.
- FISH (Fluorescent In Situ Hybridization): Tìm kiếm bất thường cụ thể với độ chính xác cao.
- Microarray CGH, giải trình tự gen: Phân tích vi bất thường không quan sát được bằng phương pháp truyền thống.
Hướng tiếp cận điều trị và quản lý
1. Điều trị hỗ trợ
Phần lớn các bất thường nhiễm sắc thể hiện chưa có phương pháp điều trị triệt để. Mục tiêu chính là hỗ trợ trẻ phát triển tốt nhất có thể, bao gồm:
- Trị liệu ngôn ngữ, hành vi và vật lý trị liệu: Giúp cải thiện khả năng giao tiếp và vận động.
- Can thiệp y tế: Phẫu thuật chỉnh sửa dị tật, điều trị các bệnh lý đi kèm như tim bẩm sinh, động kinh,…
- Hỗ trợ giáo dục và tâm lý: Tạo điều kiện học tập phù hợp, đồng thời hỗ trợ gia đình về mặt tinh thần.
2. Tư vấn di truyền
Đây là bước cực kỳ quan trọng đối với các cặp đôi có tiền sử bất thường di truyền, sảy thai liên tiếp hoặc con mắc dị tật. Tư vấn di truyền giúp:
- Hiểu rõ nguyên nhân và cơ chế bệnh
- Đánh giá nguy cơ tái phát ở lần mang thai tiếp theo
- Hướng dẫn lựa chọn phương pháp sinh sản phù hợp như IVF kết hợp sàng lọc phôi (PGT-A, PGT-SR)
3. Hỗ trợ sinh sản cho người mang bất thường
Người mang bất thường cấu trúc nhiễm sắc thể cân bằng có thể không có biểu hiện nhưng ảnh hưởng đến khả năng sinh con khỏe mạnh. Trong các trường hợp này, phương pháp hỗ trợ sinh sản được khuyến nghị bao gồm:
- Thụ tinh trong ống nghiệm (IVF) kết hợp sàng lọc phôi (PGT) để chọn lọc phôi không mang bất thường di truyền.
- Hiến noãn, tinh trùng hoặc phôi: Trong trường hợp bất thường không thể can thiệp bằng PGT.
Phòng ngừa bất thường nhiễm sắc thể
Không thể ngăn chặn hoàn toàn các bất thường di truyền, nhưng có thể giảm nguy cơ bằng những biện pháp sau:
- Tiền hôn nhân và tiền thai: Tư vấn và xét nghiệm di truyền cho các cặp đôi có yếu tố nguy cơ.
- Chăm sóc thai kỳ tốt: Không sử dụng rượu, thuốc lá, thuốc cấm; tiêm phòng đầy đủ trước và trong khi mang thai.
- Không mang thai quá muộn: Khuyến khích sinh con trước tuổi 35 để giảm nguy cơ bất thường số lượng nhiễm sắc thể.
Kết luận
Bất thường số lượng và cấu trúc nhiễm sắc thể là nguyên nhân hàng đầu gây nên các rối loạn phát triển, dị tật bẩm sinh và các vấn đề vô sinh. Việc nâng cao nhận thức cộng đồng, tăng cường sàng lọc và tư vấn di truyền không chỉ giúp phát hiện sớm mà còn tạo điều kiện để các cặp đôi đưa ra quyết định đúng đắn trong sinh sản và chăm sóc con cái. Mỗi cá nhân, mỗi gia đình cần chủ động tìm hiểu và thăm khám chuyên khoa di truyền nếu có yếu tố nguy cơ liên quan.
Câu hỏi thường gặp (FAQ)
1. Bất thường nhiễm sắc thể có chữa khỏi không?
Hầu hết các bất thường nhiễm sắc thể hiện chưa có phương pháp điều trị triệt để. Tuy nhiên, việc can thiệp y tế và giáo dục phù hợp có thể cải thiện chất lượng cuộc sống đáng kể.
2. Có thể mang thai lại nếu từng có con bị bất thường nhiễm sắc thể không?
Có, tuy nhiên cần được tư vấn di truyền để đánh giá nguy cơ tái phát và lựa chọn phương pháp sinh sản phù hợp.
3. Làm sao để biết thai nhi có bị bất thường nhiễm sắc thể?
Thông qua các phương pháp sàng lọc trước sinh (siêu âm, xét nghiệm máu, NIPT) và chẩn đoán xâm lấn (chọc ối, sinh thiết gai nhau).
4. Bất thường cấu trúc nhiễm sắc thể có thể di truyền không?
Có. Một số dạng như chuyển đoạn cân bằng có thể truyền từ bố mẹ sang con mà không gây triệu chứng cho bố mẹ.
5. Khi nào cần đi khám tư vấn di truyền?
Khi có tiền sử sảy thai liên tiếp, dị tật bẩm sinh, vô sinh không rõ nguyên nhân hoặc có người thân mắc bệnh di truyền.
Hãy chủ động bảo vệ tương lai di truyền của bạn và gia đình bằng việc thăm khám sớm và tầm soát đúng cách. Nếu bạn có bất kỳ lo ngại nào, hãy liên hệ với chuyên gia di truyền học để được tư vấn cụ thể và kịp thời.
📝Nguồn tài liệu: Chọn lọc từ nhiều nguồn y tế uy tín
🔎Lưu ý: Bài viết chỉ nhằm mục đích cung cấp thông tin tổng quan. Vui lòng tham khảo ý kiến của Bác sĩ, Dược sĩ hoặc chuyên gia y tế để nhận được hướng dẫn phù hợp với tình trạng sức khỏe của bạn.
